Болезнь Штаргардта – наследственное заболевание сетчатки, которое проявляется дистрофическими изменениями ее макулярной зоны и приводит к потере центрального зрения. Дебют заболевания приходится на детский или юношеский возраст. У пациентов отмечаются центральные скотомы и нарушения цветового зрения. Прогрессирование болезни Штаргардта приводит к полной слепоте. Диагностика проводится с помощью офтальмоскопии, флуоресцентной ангиографии и ЭФИ сетчатки. Для лечения применяется инъекционная терапия (витамины, антиоксиданты, ангиопротекторы), физиотерапия, проводятся реваскуляризирующие операции, разрабатывается методика аутологичной тканевой терапии.
Другое название болезни Штаргардта – ювенильная макулярная дегенерация – отражает суть заболевания: оно начинается в юном (ювенильном) возрасте и характеризуется поражением макулы – рецепторного аппарата зрительного анализатора.
Заболевание описал немецкий офтальмолог Карл Штаргардт в начале ХХ века как врожденное поражение макулярной области глаза, которое передавалось по наследству в одной семье. Типичные офтальмоскопические признаки болезни Штаргардта полиморфны: «атрофия хориоидеи», «бычий глаз», «битая (кованая) бронза».
Патогенетическое название патологии – «желтопятнистая абиотрофия сетчатки» — отражает изменения в области глазного дна.
В 1997 году генетики обнаружили мутацию гена АВСR, вызывающую нарушение выработки белка, который должен переносить энергию фоторецепторным клеткам. Неполноценность переносчика АТФ приводит к гибели фоторецепторов сетчатки глаз. Различные виды наследственно обусловленной макулярной дистрофии встречаются в 50% случаев патологии глаз.
Из них болезнь Штаргардта составляет около 7%. Нозологическая форма диагностируется с частотой 1:10000 и характеризуется прогрессирующим течением. Двусторонняя патология глаз начинается в молодом возрасте (от 6 до 21 года) и приводит к тяжелым последствиям, вплоть до полной потери зрения.
Заболевание имеет социальную значимость, потому что приводит к инвалидности в молодом возрасте.
Болезнь Штаргардта
Наследование не зависит от половой принадлежности пациента и родителей.
Патология передается преимущественно по аутосомно-рецессивному типу, то есть наследование патологии не связано с полом (аутосомное – связано с неполовыми хромосомами) и не всегда передается будущему поколению (рецессивный путь наследования).
По последним данным врачей-генетиков, патология гена может передаваться и по доминантному типу. При доминантном типе наследования дефектов гена – контролера синтеза белка-транспортера АТФ – заболевание протекает легче и нечасто приводит к инвалидности.
Большинство рецепторных клеток макулы (верхушки) желтого пятна глазного дна функционируют. У пациентов с доминантным типом наследования болезнь протекает с минимумом проявлений. Больные сохраняют работоспособность и могут даже водить автотранспорт.
Основная причина дегенерации клеток макулы заключается в том, что они страдают от дефицита энергии.
Дефект гена приводит к синтезу неполноценного белка, транспортирующего молекулы АТФ через мембрану клеток желтого пятна – центра сетчатки глаза, в котором фокусируется графическое и цветное изображение. В области желтого пятна нет кровеносных сосудов.
Питание клеток-колбочек осуществляется за счет белков-переносчиков АТФ из близлежащей сосудистой оболочки (хориоидеи). Белки переносят через мембрану внутрь клеток-колбочек молекулы АТФ.
В нормальных условиях родопсин фоторецепторов поглощает фотон света, трансформируясь в транс-ретиналь и опсин. Затем транс-ретиналь под действием энергии АТФ, которую приносят белки-переносчики, превращается в ретиналь, который соединяется с опсином.
Так восстанавливается родопсин. При наследственной мутации гена образуется неполноценный белок-переносчик. В результате нарушается восстановление родопсина и скапливается транс-ретиналь.
Он превращается в липофусцин и оказывает прямое токсическое действие на клетки-колбочки.
Виды заболевания зависят от распространенности зоны поражения желтого пятна. В офтальмологии различают следующие формы болезни Штаргардта: центральную, перицентральную, центропериферическую (смешанную).
При центральной форме поражаются клетки в центре желтого пятна. Это выражается в выпадении центрального зрения. У больного появляется центральная скотома (от гр. «скотос» — темнота). Выпадает из поля зрения центральная зона.
Больной видит изображение с темным пятном в точке фиксации взгляда.
Перицентральная форма характеризуется появлением скотомы в стороне от точки фиксации. Человек способен фокусировать взгляд, но отмечает выпадения в одной из сторон от центра поля зрения в виде полумесяца.
Со временем скотома приобретает вид темного кольца. Центропериферическая форма начинается с центра и стремительно распространяется к периферии. Темное пятно разрастается и полностью перекрывает поле зрения.
Проявления заболевания начинаются в возрасте 6-7 лет. У всех пациентов, независимо от типа наследования, наблюдаются центральные скотомы.
При благоприятном течении скотомы относительные: пациент видит яркие предметы с четкими контурами и не различает объекты со слабой цветовой гаммой.
У многих больных отмечается нарушение цветового зрения по типу красно-зеленой дисхромазии, при которой человек видит светло-зеленый цвет как темно-красный. В то же время, некоторые пациенты не отмечают изменения восприятия цветной гаммы.
В начальной фазе заболевания не изменяются границы периферического зрения, при прогрессировании центральные скотомы расширяются, что приводит к полной слепоте.
Одновременно с появлением выпадения центрального зрения уменьшается его острота. В завершающей стадии болезни Штаргардта зрительный нерв атрофируется. Человек полностью теряет зрение.
Не наблюдается изменений других органов, как в начальной, так и в терминальной стадии заболевания.
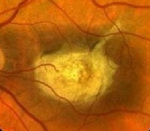
Заболевание начинается в детском возрасте – это один из главных признаков для дифференциальной диагностики. С помощью офтальмоскопии обнаруживается широкое кольцо пониженной пигментации, которое окружает темный центр. Вокруг бледного кольца отмечается следующее кольцо гиперпигментированных клеток.
Картина напоминает «бычий глаз» или «кованую бронзу». Фовеолярный рефлекс отрицательный. Макулярное возвышение не определяется. При осмотре желтого пятна отмечаются желтовато-белые пятна разной величины и конфигурации.
Со временем границы включений размываются, пятна приобретают серый оттенок либо полностью исчезают.
Во время проведения периметрии при болезни Штангардта отмечаются положительные или отрицательные (пациент их не ощущает) центральные скотомы. При центральной форме заболевания развивается красно-зеленая дейтеранопия.
Для периферической формы не характерно нарушение цветового восприятия.
Пространственная контрастная чувствительность изменяется по всему диапазону: отсутствует в области высоких частот (в центральном участке до 6-10 градусов) и снижается в области средних частот.
В начальной стадии заболевания отмечается снижение показателей макулярной электрографии при центральной форме дистрофии. При дальнейшем прогрессировании электрические потенциалы не регистрируются.
При расположении дистрофии по средней периферической зоне в начальной стадии отмечается нормальная электрография и электроокулография. Затем значения колбочковых и палочковых компонентов элетроретинографии снижаются до субнормальрных.
Заболевание протекает бессимптомно – без нарушения остроты зрения и восприятия цвета. Границы поля зрения находятся в пределах нормы. Незначительно снижена темновая адаптация.
С помощью флуоресцентной ангиографии на фоне «бычьего глаза» не обнаруживаются зоны гипофлуоресценции, просматриваются капилляры, «молчащая» или «темная» сосудистая оболочка.
В зонах атрофии заметны гиперфлуоресцирующие участки клеток пигментного эпителия сетчатки. Гистологическое исследование в центральной зоне глазного дна определяет повышенное количество пигмента – липофусцина.
Отмечается комбинация гипертрофированных и атрофированных клеток пигментного эпителия.
Молекулярно-генетический анализ позволяет заметить мутацию гена до начала проявлений болезни. Чтобы обнаружить замену нуклеотидов, проводится ПЦР в режиме реального времени при использовании нескольких ДНК-зондов – «молекулярных маяков».
Дифференциальная диагностика болезни Штаргардта осуществляется с приобретенными лекарственными дистрофиями, пятнами сетчатки Кандори, семейными друзами, ювенильным ретиношизисом, доминантной прогрессирующей фовеальной, колбочковой, колбочно-палочковой и палочко-колбочковой дистрофией.
Этиологического лечения нет. В качестве общего вспомогательного лечения применяются парабульбарные инъекций таурина и антиоксидантов, введение сосудорасширяющих средств (пентоксифиллин, никотиновая кислота), стероидных препаратов. Проводится витаминотерапия для укрепления сосудов и улучшения кровоснабжения (вит. группы В, А, С, Е).
Показаны физиотерапевтические методы лечения: лекарственный электрофорез, ультразвук, лазерстимуляция сетчатки. Применяется методика реваскуляризации сетчатки путем трансплантации в зону желтого пятна пучка мышечных волокон.
Разрабатывается патогенетическая регенерационная офтальмологическая технология аутологичной тканевой терапии с помощью стволовых клеток жировой ткани пациента.
Болезнь Штаргардта начинается в раннем возрасте и быстро приводит к инвалидности по зрению. В редких случаях, при доминантном типе наследования, зрение падает медленно. Пациентам рекомендуется наблюдение офтальмолога, прием витаминных комплексов и ношение солнцезащитных очков.
Лечение болезни Штаргардта: невозможное стало возможным
С Михаилом разговаривать приятно: он умный и начитанный, имеет множество увлечений, а о главном – автогонках – может рассказывать часами. Интеллигентное лицо – очки его украшают. Спокойный, уверенный в себе молодой человек 18 лет от роду. И тем страннее слушать то, что он говорит.
Дистрофия Штаргардта: дорога к слепоте
«Зрение у меня всегда было не очень. Я с детства наблюдался у офтальмолога. Относился к этому спокойно, очки мне не мешали. А в 16 лет начал замечать, что в темноте вижу всё хуже и хуже. К тому же стали выпадать некоторые участки зрения, буквально: здесь вижу, здесь не вижу. Честно говоря, испугался.
Точку поставил визит в военкомат. Медицинская комиссия вынесла вердикт: «абиотрофия сетчатки».
Дальнейшее обследование добавило переживаний. Диагноз звучал как приговор: желтопятнистая дистрофия сетчатки, она же макулодистрофия Штаргардта. Сказали: генетика, и сделать ничего нельзя, заболевание не лечится
Дома с родителями мы перевернул весь Интернет, через знакомых получили консультации нескольких профессоров-офтальмологов, нашли выходы на клиники в Изаиле, Германии, США… Везде, где мы думали, медицина может всё, нам сказали, что надежды на благополучный исход лечения нет.
Вариантов, кроме слепоты, у меня не было.»
«Абиотрофия Штаргардта – это довольно распространённое генетическое заболевание. По статистике она встречается у одного из 20 000 человек. Таким образом, только в России около 7 000 больных, которые по его причине теряют или уже потеряли зрение.
Желтопятнистое глазное дно, другое название этого синдрома, проявляется обычно как раз в подростковом и раннем юношеском возрасте – с 12 до 16 лет. Потеря зрения обычно идет очень резко – в случае Михаила процесс занял всего полгода.
В «УникаМед» Михаил попал в 18 лет, то есть через полтора года после постановки ему диагноза. К этому моменту он практически ничего не видел в темноте, наблюдались скотомы – выпадение участков зрения.
Без коррекции правый глаз видел 20%, левый — 15%. После коррекции оптикой правый глаз — 65%, левый — 55%.
Читайте также: Астенопия глаз — что это, причины, симптомы, лечение
Динамика развития процесса позволяла предположить полную потерю зрения уже к 20 годам».
Дегенерация Штаргардта – не приговор
То, о чём Миша рассказывает дальше, похоже на чудо.
«Мы продолжали искать, и на сайте «УникаМед» прочитали, что синдром Штаргардта они лечат! Поверить было сложно, но мы поехали в Москву.
Уже после первого сеанса регенеративной терапии я стал лучше видеть в темноте, зрение улучшилось. Ощущения такие, будто кто-то наконец помыл грязное лобовое стекло, закрывавшее обзор. Фантастика!
Всего я пока прошел три сеанса – сейчас у меня перерыв. Через 6 месяцев нужно будет пройти еще одну процедуру. Кстати, к автоспорту, в том числе к ночным заездам я уже вернулся!»
«Никаких чудес и никакой фантастики в случае Михаила, конечно же, нет.
Если совсем коротко, то в основе регенеративной терапии – уникальный клеточный аутологичный трансплантат, который стимулирует обновление сетчатки (приставка «ауто» обозначает трансплантат, клетки для которого берутся у самого человека и ему же пересаживаются).
Применение метода показывает положительный эффект практически у всех пациентов. Расширяется поле зрения, улучшается его острота. И если заболевание не является генетическим или сильно запущенным, мы всегда наблюдаем значительное улучшение остроты и качества зрения.
Сложные заболевания, как у Михаила, перестают прогрессировать. Состояние сетчатки и ее питание улучшается – соответственно, значительно улучшается и зрительная функция.
- В случае Михаила через три месяца после первого сеанса регенеративной терапии скотомы исчезли, показатели зрения изменились таким образом:
- Без оптики: правый глаз — 30%, левый — 25%
- С подобранной оптикой: правый глаз — 85%, левый — 75%.
- Сейчас, после трех сеансов лечения, Михаил пока не нуждается в дальнейшей терапии, но через 6-8 месяцев он должен снова приехать на осмотр: каким бы волшебным ни казался метод, перепрограммировать гены никто пока не научился, и для поддержания результата лечение нужно периодически повторять.»
Случай Михаила далеко не единичен: к нам в «УникаМед» обращаются люди, от которых отказались другие клиники. И даже на стадии невидения многие из них благодаря регенеративной терапии восстанавливают зрение.
Как проходит процедура
Для выполнения регенеративной терапии не требуется пребывания в стационаре. Пересадка клеточного материала выполняется амбулаторно в течение одного дня: пациент проводит в клинике 10-12 часов.
Но то, что со стороны кажется чудом, на самом деле – результат кропотливой работы.
Полученный материал по особой технологии вводится пациенту в зависимости от его заболевания и состояния органов зрения.
Вечером, после осмотра офтальмологом, вас выписывают домой до следующей процедуры. Интервал между процедурами определяется индивидуально, но их эффект имеет накопительный характер. И если между первой, второй и третьей процедурой требуется, допустим, три месяца, то между третьей и четвертой может пройти уже полгода. И так далее.
Между процедурами лечение болезни Штаргардта требует регулярного динамического наблюдения офтальмолога, чтобы вовремя «перехватить» возможные потери зрения.
Разумеется, получить эффект легче при лечении заболевания на самой ранней стадии, не дожидаясь потери зрения, полной или частичной. Если замечаете, что зрение становится хуже (особенно в темноте или в сумерках), если сузилось поле зрения, если цвета стали казаться вам менее яркими – найдите время показаться офтальмологу.
Неизлечимых заболеваний становится все меньше – и в клинике «УникаМед» у нас для этого есть все возможности. Регенеративная терапия показывает положительные результаты не только у пациентов с заболеванием Штаргардта, но и в лечении атрофии зрительного нерва, макулодистрофии разной природы, других форм дистрофии сетчатки глаза.
Позвоните и запишитесь на прием по телефону +7 (495) 215-18-19 в Москве.
Болезнь Штаргардта
Болезнь Штаргардта — это наиболее общая форма наследственной подростковой макулярной дегенерации. Прогрессирующая потеря зрения, характерная для болезни Штаргардта, вызывается постепенной гибелью фоторецепторных клеток в центральной части сетчатки, которая называется макула.
Сетчатка — это тонкая светочувствительная ткань, расположенная на задней стенке глаза. Клетки фоторецепторов на сетчатке обеспечивают наше зрение, транслируя информацию, полученную в поле нашего зрения, в мозг. Макула отвечает за резкость центрального зрения, т.е., например, за такие задачи, как чтение, просмотр телевидения или распознавание лиц.
Ухудшение центрального зрения — это отличительный признак болезни Штаргардта. Периферическое зрение, как правило, при этой болезни сохраняется. Болезнь также затрагивает область глаза, которая находится под макулой и называется пигментным эпителием сетчатки.
Болезнь Штаргардта обычно развивается в детстве и юности.
Симптомы болезни Штаргардта
Симптом, который обычно заставляет большинство людей идти на прием к врачу, это изменение центрального зрения. А врач, который осматривает сетчатку пациента с болезнью Штаргардта, видит характерные желтоватые пятна на макуле и под ней. При этом пятна могут распространяться наружу кольцеобазным образом.
В пятнах происходит накопление липофусцина, побочного продукта нормальной активности клеток. При болезни Штаргардта это накопление идет очень интенсивно, и липофусцин аккумулируется анормальным образом.
Симптомы при этом заболевании также включают в себя волнистое видение, слепые пятна, размытость, нарушение цветового зрения и трудности с ориентацией при тусклом освещении.
Насколько быстро портится зрение?
Развитие симптомов болезни Штаргардта меняется со временем. Острота зрения (способность различать детали и резкость) может поначалу снижаться медленно, затем это ухудшение начинает ускоряться, а затем выравниваться на определенном уровне.
Исследование 95 пациентов с этим заболеванием показал, что, когда острота зрения снижается до уровня 20/40, часто начинается быстрое ухудшение зрения до уровня 20/200. (Нормальное зрение — это 20/20. Человек со зрением 20/40 видит на расстоянии 20 метров, в то время как человек с нормальным зрением видит на расстоянии 40 метров).
К 50-летнему возрасту острота зрения почти 50% из исследуемых пациентов составляла 20/200 или даже меньше.
В конечном итоге острота зрения почти всех людей с болезнью Штаргардта снижается на уровень от 20/200 до 20/400. Такая потеря зрения не корректируется очками, контактными линзами или рефракционной хирургией.
Является ли болезнь Штаргардта наследственной?
В 1997 году исследователи обнаружили ген болезни Штаргадта — ABCA4, который обычно вызывает образование белка, который необходим для жизнедеятельности клеток, определяющих наше зрение. Накопление липофусцина, видимо, связано с мутацией этого гена, что приводит в итоге к образованию неблагополучного белка.
Для того, чтобы понять, как происходит наследование этого заболевания, очень полезно проконсультироваться у специалиста по генетике, особенно при планировании семьи или выборе своей работы.
Лечение болезни Штаргардта
В настоящее время не существует действенного лечения этого заболевания, но сегодня ведется ряд перспективных исследований в этой области, связанных с генетикой, применением стволовых клеток и разработкой медикаментозной терапии.
Людям, которые страдают от этой болезни или находятся в зоне риска заболевания, рекомендуется на улице носить очки, блокирующие ультрафиолетовое излучение. Для людей, у которых зрение уже серьезно деградировало, существуют различные средства, предназначенные для слабовидящих.
Генная терапия
В 2008 году была опубликована информация о том, что генная терапия привела к измеряемым улучшениям зрения нескольких молодых людей, страдающих врожденным амаврозом Лебера, наследственным заболеванием, связанным с дегенерацией сетчатки глаз. Эти результаты, полученные во все еще продолжающихся клинических исследованиях (Phase I), заставили ученых попытаться найти аналогичный метод лечения и других наследственных заболеваний сетчатки, таких как болезнь Штаргардта.
Как и в случае болезни Штаргардта, амавроз Лебера возникает из-за мутаций генов, связанных с образованием белка, который необходим для жизнедеятельности сетчатки.
Во время эксперимента ученые внедрили здоровую версию такого гена в вирус (аденоассоциированный вирус*, ААВ), который выполняет функцию доставки гена в сетчатку. Этот вирус считается наиболее подходящим инструментом для внедрения относительно маленьких генов в целевой орган.
Кроме того, считается, что такой метод эффективен и безопасен для человека, поэтому он часто применяется при генной терапии.
Кроме ААВ для этой же цели может использоваться и лентивирус** — как показали эксперименты этот вирус может использоваться в качестве вектора (доставщика) полнофункциональных генов ABCA4 в фоторецепторы глаз мышей с болезнью Штаргардта.
Опыты по проверке концепции подобного лечения показали, что лечение мышей с болезнь Штаргардта с помощью лентивируса, содержащего полнофункциональные человеческие гены ABCA4, приводит к снижению накопления липофусцина в их сетчатке.
В настоящее время ведется тестирование клинической версии этого вирусного вектора на других животных, включая приматов.
Недавно компанией Oxford BioMedica была разработана запатентованная система LentiVector, которая использует лентивирусный вектор для доставки функциональных генов в целевые ткани.
Эта технология считается обещающей для лечения наследственных заболеваний глаз, таких как болезнь Штаргардта, палочко-колбочковая дистрофия, синдром Ашера (Ушера) и пигментный ретинит.
В 2011 году компания Oxford BioMedica начала клинические испытания (Phase I) для проверки терапии геном ABCA4 в качестве лечения болезни Штаргардта.
Сопутствующие заболевания
Болезнь Штаргардта иногда еще называют макулярной дистрофией Штаргардта или жёлтопятнистой абиотрофией сетчатки. Кроме рецессивной формы болезни Штаргардта существуют и другие, более редкие формы, которые наследуются как доминантный признак, а не рецессивный.
Фармацевтические и биотехнологические компании, разрабатывающие лечение болезни Штаргардта
Ниже приведены сведения о некоторых компаниях, которые в настоящее время разрабатывают новые методы лечения болезни Штаргардта.
Sanofi (http://en.sanofi.com/index.aspx)
Компания Sanofi разрабатывает генную терапию для лечения болезни Штаргардта, основанную на исследованиях доктора Алликмета, который использовал лентивирус для доставки нормально функционирующих генов ABCA4 в фоторецепторы сетчатки мыши с болезнью Штаргардта. В клинических исследованиях с участием людей (Phase I/II), начатых в 2011 году, проводилась оценка метода Stargen, основанная на проверке эффективности такой технологии. Эти эксперименты сейчас ведутся во Франции и США.
Читайте также: Блефарогель — аналоги и заменители последнего поколения
Acucela ( http://www.acucela.com/)
Эта биотехнологическая компания разрабатывает несколько препаратов для лечения болезней сетчатки, таких как возрастная макулярная дистрофия (ВМД), сухие глаза, диабетическая ретинопатия, ретинопатия недоношенных и болезнь Штаргардта. Модуляторы визуального цикла компании Acucela снижают активность работы палочек фоторецепторов, т.е.
«замедляют их», и снижают метаболическую нагрузку на сетчатку. Снижение скорости визуального цикла позволяет защитить сетчатку от светового повреждения и снижает накопление токсичных для сетчатки побочных продуктов, включая A2E (продукт преобразования витамина А), образующихся при болезни Штаргардта и сухой макулярной дистрофии.
Компания недавно завершила испытания (Phase III) нового лекарственного препарата эмиксустата как средства лечения сухой ВМД. К сожалению, этот препарат не смог снизить рост поражения у 500 пациентов с географической атрофией, одной из форм сухой ВМД.
Но поскольку этот препарат показал высокую эффективность при лечении болезни Штаргардта у мышей, компания начала исследования (Phase II) на пациентах с болезнью Штаргардта.
Astellas Pharma (https://www.astellas.us/ )
Компания работает как глобальный хаб (центр обмена) для исследований в сфере регенеративной медицины и клеточной терапии в офтальмологии и других терапевтических областях, в которых нет доступного лечения. В настоящее время Astellas завершила исследования метода трансплантации пигментного эпителия сетчатки и анонсировала проведения третьей фазы (Phase III) испытаний.
Alkeus (http://alkeus.com/)
Компания разработала форму витамина А, которая при взаимодействии со светом не образует токсичные метаболиты витамина А и A2E. Это вещество, ALK-001, представляет собой оральный препарат с хорошо понятным механизмом действия. Оно разработано специально для лечения болезни Штаргардта за счет предотвращения образования токсичных побочных продуктов витамина А.
Vision Medicines (http://visionmedicines.com/index.html)
Компания разрабатывает терапию малыми молекулами для лечения болезни Штаргардта. Vision Medicines открыла уникальное химическое вещество VM200, которое изолирует альдегидные токсины, такие как A2E. Компания планирует в ближайшем будущем проведение клинических исследований Phase I и Phase II.
* Аденоассоциированный вирус — малый вирус, инфицирующий клетки человека и некоторых других приматов. Он не вызывает заболевания у человека и, соответственно, вызывает слабый иммунный ответ.
Аденоассоциированный вирус может инфицировать делящиеся и неделящиеся клетки и может встраивать свой геном в геном хозяина.
** Лентивирусы — род вирусов из семейства ретровирусов с длительным инкубационным периодом. Они способны доставлять значительное количество генетического материала в клетку хозяина и обладают уникальной среди ретровирусов способностью реплицироваться в неделящихся клетках.
Болезнь Штаргардта — макулярная дистрофия сетчатки глаза — причины и лечение в Москве
Болезнь Штаргардта является наследственной патологией сетчатки глаза, сопровождающейся дегенеративными изменениями в ее центральной (макулярной) зоне, что влечет за собой утерю центрального зрения. Как правило, заболевание проявляет себя еще в детском или юношеском возрасте центральными скотомами и нарушением цветовосприятия.
При прогрессировании болезни Штаргардта, исходом процесса становится полная слепота. В диагностике патологии, применяют офтальмоскопию, флуоресцентную ангиографию и ЭФИ сетчатки. В качестве лечения, назначается инъекционная терапия препаратами витаминов, ангиопротекторов, антиоксидантов, а также физиотерапия.
Кроме того, проводятся реваскуляризирующие операции и применяется, находящаяся в разработке, методика аутологичной тканевой терапии.
Рис.1 Центральная (макулярная) зона сетчатки, которая поражается при болезни
О патологии
Болезнь Штаргардта носит и другое официалное название – ювенильная макулярная дегенерация. Именно оно наиболее полно отражает суть заболевания, которое начинается в раннем (ювенильном) возрасте.
Патология характеризуется поражением области макулы сетчатки – рецепторного аппарата анализатора зрения. Второе свое название болезнь получила по имени, описавшего ее в начале ХХ века, немецкого ученого Карла Штаргардта.
Патология описывалась, как врожденное поражение сетчатки в макулярной области, которое было характерно для представителей одного рода. Офтальмоскопические признаки заболевания полиморфны и типичны, это: атрофия хориоидеи, «битая (кованая) бронза», «бычий глаз».
Патогенетически, заболевание обозначается, как «желтопятнистая абиотрофия сетчатки», что отражает визуализируемые изменения на глазном дне.
Болезнь вызывает мутация гена АВСR с нарушением синтеза белка, отвечающего за транспорт энергии клеткам-фоторецепторам. Это было выяснено учеными-генетиками в 1997 году. Тогда же удалось доказать, что патология переносчика АТФ становится причиной гибели фоторецепторов сетчатой оболочки.
Наследственно обусловленная макулярной дегенерация – заболевание довольно частое, ее различные виды встречаются практически в половине случаев патологии глаз. Болезнь Штаргардта, при этом, составляет примерно 7% всех случаев. Частота нозологической формы болезни, характеризующейся прогрессирующим течением, составляет 1:10000 в популяции.
Патология имеет двусторонний характер течения, дебютирует в молодом возрасте (до 21 года) и очень часто становится причиной полной потери зрения. Социальная значимость болезни Штаргардта весьма велика, так как она приводит к инвалидности людей молодого трудоспособного возраста.
Причины возникновения
Наследование патологии происходит вне зависимости от половой принадлежности детей и родителей. Преимущественно она передается аутосомно-рецессивным путем, то есть поражает потомков родителей-носителей заболевания, однако не в 100% случаев. Последние исследования врачей-генетиков выявили, что патология гена способна передаваться также и по доминантному пути.
В случае доминантного пути передачи болезни, она протекает легче и к инвалидности приводит довольно редко. Большинство клеток- рецепторов в макуле (не верхушке желтого пятна) остаются функциональными, поэтому патология имеет минимум проявлений. Люди сохраняют работоспособность, острота зрения позволяет даже водить автотранспорт.
Главная причина дегенерации макулярных клеток — дефицит энергии.
Из-за дефекта гена, происходит синтез неполноценного белка, участвующего в транспорте молекул АТФ через мембрану клеток макулы – центра сетчатой оболочки, где и фокусируется цветное, графическое изображение. Желтое пятно не имеет кровеносных сосудов.
В питании клеток-колбочек принимают участие белки-переносчики АТФ из прилегающей сосудистой оболочки (хориоидеи). Именно эти белки транспортируют через мембрану молекулы АТФ внутрь клеток-фоторецепторов.
Родопсин фоторецепторов в нормальных условиях поглощает фотоны света, с превращением в опсин и транс-ретиналь. Затем, под действием энергии АТФ, приносимой белками-переносчиками, транс-ретиналь превращается в ретиналь и соединяется с опсином. Это процесс восстановления родопсина.
Наследственная мутация гена становится причиной синтеза неполноценного белка-переносчика. В итоге восстановление родопсина нарушается, происходит скопление транс-ретиналя. Он трансформируется в липофусцин, который и оказывает токсическое воздействие напрямую на клетки-колбочки.
Типы и виды болезни Штаргардта
Видовая изменчивость патологии объясняется распространенностью зоны поражения макулярной области. Специалисты классифицируют болезнь Штаргардта по следующим формам:
- Центральная.
- Перицентральная.
- Центропериферическая (смешанная).
Центральная форма характеризуется поражением клеток в центре области макулы. Процесс сопровождается выпадением центрального зрения. Человек отмечает появление центральной скотомы (темного пятна перед глазом). Происходит выпадение центральной зоны из поля зрения и видимое изображение в точке фиксации взгляда получается с темным пятном.
Перицентральная форма сопровождается возникновением в стороне от точки фиксации скотомы. Способность фокусировать взгляд остается, но с одной из сторон от центра поля зрения отмечает его выпадение в форме полумесяца. С прогрессом заболевания, скотома принимает вид темного кольца.
Для центрально-периферической формы характерно стремительное ухудшение зрения от центра к периферии. Постепенно разрастаясь, темное пятно полностью закрывает поле зрения.
Рис.2 Важность посещения врача-офтальмолога: чем раньше выявлена болезнь, тем выше шанс сохранить зрение
Признаки заболевания
Начало заболевания приходится на возраст 6-7 лет, тогда же возникают первые его симптомы. Вне зависимости от типа наследования, все пациенты отмечают возникновение центральных скотом. Ели, течение заболевания благоприятное, скотомы относительные.
Те есть, человек способен четко видеть яркие предметы, но объекты, имеющие слабую окраску, различает хуже. Многие больные страдают нарушением цветовосприятия по типу красно-зеленой дисхромазии, когда человек воспринимает зеленый цвет, как красный.
Правда, в некоторых случаях пациенты изменения цветового восприятия могут не отмечать.
В начальной стадии болезни, границы периферического зрения не изменены, но при прогрессировании центрально скотомы, они сужаются, что ведет к слепоте.
Одновременно с выпадением центрального зрения снижается и его острота. На итоговой фазе болезни Штаргардта происходит атрофия зрительного нерва и человек теряет зрение полностью. Изменений прочих глазных сред, на всех стадиях, не наблюдается.
Диагностика
Начало заболевания характерно для детского возраста. Это и является одним из главных диагностических его признаков.
При выполнении офтальмоскопии, выявляется широкое кольцо локализованное на сетчатке с пониженной пигментацией. Оно окружает темный центр здоровой ткани. Вокруг бледного кольца имеется следующее кольцо клеток с гиперпигментацией.
Офтальмологи определяют такую картину, как «бычий глаз», «кованая бронза». Макулярное возвышение не определяется, нет фовеолярного рефлекса. При осмотре области макулы определяются бело-желтые пятна разной конфигурации и размера.
Границы включений имеют тенденцию размываться со временем, пятна становятся сероватыми либо исчезают полностью.
Проведение периметрии при болезни Штангардта выявляет отрицательные (неощутимые) и положительные центральные скотомы.
Определяется красно-зеленая дейтеранопия, если патологический процесс протекает в центральной форме, и отсутствие нарушения цветового восприятия в периферической форме.
Изменение пространственной контрастной чувствительности по всему диапазону: ее отсутствие в зоне высоких частот (в центральном участке до 6-10 градусов), снижается в зоне средних частот.
Показатели макулярной электрографии в начальной стадии заболевания при центральной форме дистрофии снижены. Электрические потенциалы при дальнейшем прогрессировании процесса, не регистрируются.
Если дистрофии расположена по средней периферической зоне, нормальная электрография регистрируется только в начальной стадии. Затем при электроретинографии, значения компонентов колбочек и палочек становятся субнормальными.
Болезнь протекает без симптомов: нарушения остроты зрения и цветовосприятия не наблюдается. В норме границы поля зрения. Темновая адаптация снижена незначительно.
Флуоресцентная ангиография на фоне «бычьего глаза» зоны гипофлуоресценции не обнаруживает, капилляры просматриваются, сосудистая оболочка — «молчащая» или «темная».
Гиперфлуоресцирующие области клеток пигментного эпителия заметны лишь в зонах атрофии сетчатки. При гистологическом исследовании центральной зоны глазного дна выявляется излишнее количество липофусцина.
Клетки пигментного эпителия гипертрофированы и атрофированы в комбинации.
Читайте также: Чем однодневные линзы отличаются от месячных
Проведение молекулярно-генетического анализа выявляет мутацию гена, произошедшую до начала заболевания. Изменение нуклеотидов, обнаруживается в режиме реального времени при проведении ПЦР с применением нескольких «молекулярных маяков» — ДНК-зондов.
Болезнь Штаргардта следует дифференцировать с приобретенными дистрофиями на фоне приема лекарств, пятнами Кандори, ювенильным ретиношизисом, семейными друзами, а также с прогрессирующей доминантной фовеальной колбочковой, палочко-колбочковой и колбочко-палочковой дегенерацией.
Рис.3 Осмотр глазного дна (офтальмоскопия) — основной метод диагностики заболевания
Лечение и прогноз
Как такового лечения, направленного на устранение заболевания нет. В качестве общей терапии показано внутриглазное введение таурина и антиоксидантов, расширяющих сосуды средств (никотиновая кислота, пентоксифиллин), гормональных препаратов.
Также назначается витаминотерапия (вит. группы В, А, С, Е), направленная на укрепление сосудов, чтобы улучшить кровоснабжение и питание пораженной зоны сетчатки, ретинопротекторы (ретиналамин).
Целесообразно проведение физиотерапии: ультразвук, лекарственный электрофорез, лазерстимуляция.
В домашних условиях пациенты могут смомостоятельно применять вакуумный массаж — прибор АМВО-01, разработанный специалистом по заболеваниям сетчатки у детей д.м.н., профессором Сидоренко Евгением Ивановичем, который не только стабилизирует процесс, но и даёт повышение остроты зрения и расширение полей.
Из хирургических методик нами применяется реваскуляризация заднего отдела глаза — процедура по активизации обменных процессов и улучшению кровоснабжения центральной области сетчатки.
В стадии разработки находится метод реваскуляризации сетчатки посредством пересадки в макулярную зону пучка мышечных волокон. Кроме того, на этапе исследования находится технология патогенетической регенерационной аутологичной тканевой терапии с использованием стволовых клеток жировой ткани пациента.
Для болезни Штаргардта характерно начало в детском возрасте и быстрый прогресс до состояния инвалидизации пациента по зрению. Зрение ухудшается медленно только в очень редких случаях доминантного пути наследования заболевания. В качестве профилактики, рекомендуется прием витаминных комплексов, длительное наблюдение офтальмолога, применение солнцезащитных очков.
Пациенты с болезнью Штаргардта нуждаются в динамическом наблюдении врача-ретинолога. Специалисты нашей клиники – признанные лидеры лечения заболеваний сетчатки.
Применение инновационных технологий, новейшая аппаратура от лучших мировых производителей и индивидуальный подход к каждому пациенту, обеспечивают гарантированное получение максимально высоких результатов даже в самых сложных случаях.
Болезнь Штаргардта | Справка.Неинвалид.ru
Болезнь Штаргардта — это наследственное заболевание, при котором поражается сетчатка глаза и постепенно развивается слепота.
Сегодня известно три гена, мутации в которых связаны с данным заболеванием: ABCA4 (болезнь I типа), ELOVL4 (II тип) и PROM1 (III тип). Чаще всего встречаются мутации в первом гене. В целом распространенность заболевания оценивают в 1 случай на 10 тысяч. При этом до 40% населения Северной Европы являются носителями мутации в гене ABCA4, в южных странах это встречается реже.
Болезнь Штаргардта наследуется по аутосомно-рецессивному типу: если оба родителя являются носителями мутаций, ребенок может родиться с этой патологией с вероятностью 25%.
Генетические мутации приводят к дефектной работе клеток, из-за чего в клетках накапливается липофусцин (токсичный пигмент), а процесс восстановления основного зрительного пигмента нарушается.
Болезнь Штаргардта не влияет на другие органы и системы и обычно развивается в возрасте с 6 до 20 лет. Эффективного лечения пока не существует, однако активно ведутся клинические исследования, которые уже показали обнадеживающие результаты.
Диагностика
- Генетическое тестирование родителей на этапе планирования семьи — самый действенный метод профилактики этого заболевания у ребенка. Если оба родителя — носители мутации, то вероятность рождения ребенка с заболеванием — 25%. Генетические тесты можно сделать только на это заболевание или в комплексе с другими наследственными. Для исследования обычно берется кровь или слюна, а результаты бывают готовы уже через несколько недель. В случае если оба родителя оказываются носителями мутации, рекомендуется консультация врача-генетика.
- Пренатальный скрининг. Обычно в этот метод диагностики мутации, связанные с болезнью Штаргардта, не входят, поскольку никак не влияют на развитие плода и раннее развитие. Однако если в семье были случаи слепоты и по каким-то причинам не было сделано генетическое тестирование на этапе планирования ребенка, можно включить в пренатальный скрининг эти показатели: чем раньше начнется профилактика, тем дольше можно будет сохранить зрение.
- Оптическая когерентная томография (ОКТ). Это один из наиболее информативных методов для врачей, которые специализируются на заболеваниях сетчатки. Метод представляет собой высокоточное сканирование сетчатки, основанное на отражении инфракрасного излучения. В результате доктор получает объективное изображение состояния сетчатки. Это помогает определить степень и характер поражения и впоследствии отслеживать динамику изменений.
- Молекулярно-генетическая диагностика. Генетический анализ при подозрении на болезнь Штаргардта необходим для подтверждения диагноза. Если в семье не было случаев заболевания, а мутация найдена, то она должна быть перепроверена прямым секвенированием — это более точный метод полного чтения гена, в котором содержится мутация.
- Регистрация аутофлюоресценции. Метод основан на том, что очаги липофусцина, который накапливается в тканях сетчатки, становятся четко видны под воздействием определенного вида лазера. Этот метод позволяет получить объективную картину поражения сетчатки и отслеживать динамику заболевания. По мнению специалистов, метод может успешно заменять флюоресцентную ангиографию сетчатки глаза.
- Электрофизиологическое исследование глаз (ЭФИ, ЭРГ). Методика позволяет оценить функциональность клеток сетчатки. При ОКТ проверяется структурная целостность сетчатки, ЭФИ необходимо для оценки функций, поскольку структурная картина может быть удовлетворительна, а клетки — не работать должным образом.
- Флюоресцентная ангиография сетчатки глаза. Это обследование необходимо при подтвержденном диагнозе для оценки степени поражения сетчатки. В вену вводится специальное контрастное вещество, которое «высвечивает» пораженные сосуды при осмотре на аппарате.
Симптомы
- В первые годы жизни ребенка болезнь Штаргардта себя никак не проявляет.
- Жалобы на зрение могут появляться с 6 лет, ребенок может жаловаться на размытость, искажение цветов и ухудшение зрения при плохом освещении.
- Основной симптом — это постепенное снижение зрения сразу на двух глазах.
- Если в семье были случаи болезни Штаргардта или слепоты, при любых признаках ухудшения зрения следует начать обследование как можно раньше.
Отличительный симптом дистрофии Штаргардта — ухудшение именно центрального зрения при сохранении (в большинстве случаев) периферического.
Но в ряде случаев серьезно страдает и периферическое зрение, что обусловлено тяжестью мутаций.
Лечение
Сегодня полное излечение пока невозможно. Пациенты с диагнозом дистрофии Штаргардта получают поддерживающее лечение, которое направлено на замедление прогрессирования болезни.
- Общей для всех рекомендацией является ношение очков с качественной УФ-защитой: это замедляет разрушение сетчатки под действием солнечных лучей.
- В ряде случаев лечащий врач может назначить инъекции таурина под глазные яблоки и физиотерапию, например, стимуляцию низкоэнергетическим инфракрасным лазером.
- Вместе с тем, ученые активно разрабатывают лекарство на основе стволовых клеток, которое способно удалить липофусцин из клеток сетчатки.
Последние годы также активно исследуются методы генной терапии этого заболевания.
Генная терапия основана на применении специальных векторов вирусов, которые внедряют в клетки сетчатки здоровую версию гена ABCA4, что приводит к замедлению накопления токсичного липофусцина.
Эту методику исследует компания Oxford Biomedica, сейчас проходит первая фаза клинических исследований. Важно понимать, что в данном методе используются не какие-то вредоносные вирусы, а, напротив, полезная особенность вирусов эффективно встраиваться в геном.
Еще одна методика лечения, которая в настоящее время проходит клинические испытания, основана на применении видоизмененного витамина А. Препараты на его основе могут замедлять метаболизм в сетчатке и, как следствие, снижать накопление токсичных веществ.
Также на стадии испытаний находится метод трансплантации пигментного эпителия сетчатки.
Все эти методики успешно прошли первые фазы испытаний. Вполне вероятно, что в ближайшие годы они будут одобрены.
Как с этим жить
Современная медицина располагает достаточными средствами для диагностики болезни Штаргардта и поддерживающей терапии.
Важно понимать, что человек с таким диагнозом не теряет зрение одномоментно и вдруг, это происходит постепенно. Поэтому нужно максимально замедлить этот процесс, используя все доступные средства: от ношения очков с УФ-защитой до выполнения индивидуальных предписаний лечащего врача.
В 2017 году вышел приказ Министерства труда и социальной защиты РФ от 13 июня 2017 г.
№ 486н «Об утверждении Порядка разработки и реализации индивидуальной программы реабилитации или абилитации инвалида, ребенка-инвалида, выдаваемых федеральными государственными учреждениями медико-социальной экспертизы, и их форм», согласно которому можно получить специальные увеличительные устройства при наследственной дистрофии сетчатки: ручной или стационарный видеоувеличитель, устройство для чтения аудиокниг, лупу с подсветкой. Чтобы попасть в эту программу, необходимо получить направление врача в бюро медико-социальной экспертизы и пройти комиссию.
Полезные сайты
Куда обратиться
Сделать молекулярно-генетический анализ можно здесь:
Получить консультацию профильных специалистов можно здесь:
- Московский научно-исследовательский институт глазных болезней имени Гельмгольца Министерства здравоохранения Российской Федерации — Москва, ул.Садовая-Черногрязская 14/19. Для справок: +7(495) 625-87-73. Детское консультативно-поликлиническое отделение (регистратура): +7(495) 608-00-26. http://helmholtzeyeinstitute.ru/
- Медико-генетический научный центр Российской академии медицинских наук (МГНЦ РАМН) — Москва, ул. Москворечье, 1 +7 (499) 324-87-72. http://www.med-gen.ru/
- Научный центр здоровья детей Российской академии медицинских наук (Консультативно-диагностический центр) — Москва, Ломоносовский пр-т, 2. Регистратура тел: +7 (495) 967-14-20. http://nczd.ru/
- Морозовская детская городская клиническая больница (ГБУЗ «Морозовская ДГКБ ДЗМ») — Москва, 4-й Добрынинский переулок, дом 1/9, Городской центр орфанных заболеваний у детей и подростков: +7 (917) 567 03 91. http://xn--90adclrioar.xn--p1ai/
- Генетическая диагностика глазных болезней «Офтальмик» — +7 (495) 150-60-75, +7 (903) 758-66-19, прием пациентов ведется по адресу Кутузовский проспект 34, с. 14 на базе медицинского центра «Атлас». http://oftalmic.ru/