Ретинопатия — поражение внутренней оболочки глаза — сетчатки. Основной причиной ретинопатии являются сосудистые нарушения, приводящие к расстройству кровообращения в оболочке. Нарушения возникают на фоне системных заболеваний, среди которых играют большую роль проблемы сердечно-сосудистой системы, артериальная гипертензия, диабет, повышение вязкости крови.
При длительном течении ретинопатия вызывает значительное снижение остроты зрения и ухудшение качества жизни пациентов. Вовремя диагностированные изменения на глазном дне и коррекция общего состояния организма позволяет сдерживать скорость патологических процессов и сохраняет высокое зрение.
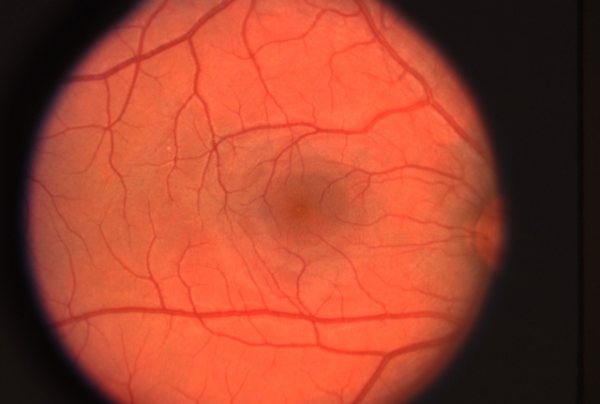
Как устроена сетчатка?
Внутренняя (чувствительная) оболочка глаза — сетчатка — это очень тонкая высокодифференцированная ткань, которая отвечает за световосприятие. Она имеет две части: периферическую и центральную.
Центральная часть — это макула, она очень мала, всего 5 мм, но при этом крайне важна! Макула отвечает за предметное зрение и способность к различию цветов. Периферическая часть занимает основную площадь сетчатки и обеспечивает боковое и сумеречное зрение.
Питание этой оболочки осуществляется за счет крупных артерий, которые, разделяясь, образуют слоистую капиллярную сеть, а также за счет сосудистой оболочки глаза, которая располагается непосредственно под сетчаткой. Нарушение кровообращения в этих маленьких сосудах губительно для клеток световоспринимающей оболочки, т. к.
происходит нарушение их питания. Особенно это важно для центральной зоны, ведь там идут самые активные процессы. Поэтому, пациент, имеющий заболевания сосудистой системы, находится в зоне повышенного риска потери зрения.
Можно выделить несколько типов ретинопатии, в зависимости от причины.
1) Диабетическая ретинопатия.
Сахарный диабет является самым распространенным эндокринным заболеванием, а его осложнения одной из самых серьезных медико-социальных проблем. На его долю приходится около 5% слепоты во всем мире! Это самая частая причина развития ретинопатии. Диабетические поражения сетчатки очень коварны, они развиваются постепенно и могут не иметь никакой симптоматики даже на далеко зашедших стадиях.
Самый верный способ предупредить развитие болезни — ранняя диагностика и контроль стабильного уровня сахара в крови.
В прогрессировании диабетической ангиопатии можно выделить несколько стадий.
1 — непролиферативная ретинопатия. Характеризуется повышенной проницаемостью кровеносных сосудов. Самые ранние проявления заключается в выпячивании стенок капилляров (микроаневризмы) и их расширении.
Это происходит из-за гибели клеток, поддерживающих эластичность стенок и обеспечивающих плотные межклеточные связи. Повышается проницаемость сосудов и появляются кровоизлияния и скопление веществ в сетчатке с их затвердеванием — основные признаки диабетической ретинопатии.
Если это произойдет в центральной части, то приведет к существенному ухудшению зрения. Такое состояние называется макулярным отеком.
Кроме этого, в стадию непролиферативной ретинопатии может возникнуть резкое ухудшение кровоснабжения макулы (схожие процессы протекают при инсульте головного мозга). Это приводит к резкой потере зрения и практически не поддается лечению.
2 — препролиферативная ретинопатия. Другими словами, это далеко зашедшая первая стадия. Когда нарушение сосудов значительно, адекватное лечение отсутствует, то она переходит в 3 стадию.
3 — пролиферативная ретинопатия. Она характеризуется появлением новых сосудов, которых в норме нет на сетчатке. Опасность в том, что эти сосуды неполноценны, их стенки слишком хрупкие.
В случае разрыва происходит кровоизлияние, которое остается перед сетчаткой или идет внутрь глаза, в гелеобразную массу заполняющую полость глаза — стекловидное тело. Значительное кровоизлияние приводит к снижению зрения и тогда необходимо оперативное вмешательство.
Частые кровоизлияния приводят к появлению патологических тяжей, между стекловидным телом и сетчаткой. Со временем она сморщивается и тянет за собой внутреннюю оболочку, что в конечном счете приводит к грозному осложнению — разрыву и отслойке сетчатки.
Лечение.
- Контроль уровня глюкозы и липидов крови, уровня артериального давления.
- Лазерное лечение — панретинальная лазеркоагуляция проводится на 3 стадии болезни. При этом лазером наносятся точечные ожоги по всей области сетчатки, исключая центральную.
При этом зоны с нарушенным кровообращением разрушаются.
- Фокальная лазеркоагуляция и коагуляция по типу решетки — для лечения макулярного отека
- Витрэктомия — удаление стекловидного тела, через специальные микроразрезы, с целью убрать сгустки крови и тяжи, которые тянут сетчатку. Операция выполняется под наркозом.
- Медикаментозный метод. Для того чтобы остановить новообразование патологических сосудов, в полость глаза вводят препараты, которые называются anti-VEGF. Они подавляют рост новых и вызывают запустевание уже существующих сосудов уменьшая риск кровотечений. Также в лечении макулярного отека используются стероидные препараты, которые вводят в полость глаза в условиях операционной. Чаще требуется системное введение с определенной частотой для контроля развития ретинопатии.
2) Гипертоническая ретинопатия. Микроскопические признаки поражения в некоторых случаях являются первыми признаками артериальной гипертензии. Чаще встречается у пациентов старше 40 лет. В течении патологии также выявляют несколько стадий.
1 — происходит сужение капилляров сетчатки и повышение тонуса их стенок. Процесс обратим полностью.
2 — продолжительное повышение давления вызывает утолщение стенок сосудов. Происходит нарушение питания на отдельных участках сетчатки.
3 — к вышеописанным процессам присоединяется повреждение нервных волокон сетчатки. Появляются локальные кровоизлияния сетчатки и ее отек. Зрение ухудшается.
4 — является необратимой. Наступает утолщение тканей, их уплотнение. Это провоцирует значительное сужение сосудов. Нарушается питание тканей, в результате этого начинает страдать диск зрительного нерва, границы его размываются. Вокруг макулярной области очаги некроза сетчатки образуют типичную фигуру звезды.
Симптомы при артериальной ретинопатии: ухудшение зрения, появление мушек перед глазами, при резком повышении артериального давления появляются вспышки перед глазами, искажение предметов. Это так называемая аура перед гипертензивным кризом.
Лечение. Выявление офтальмологом сосудистых изменений на глазном дне говорят о необходимости активного лечения гипертонической болезни.
Обычно назначают терапию для снижения артериального давления до необходимого уровня. Но очень важно контролировать давление и не допускать резкого повышения его уровня.
Также назначают витамины и препараты для укрепления стенок сосудов и нормализации питания зон ишемии.
3) Ретинопатия недоношенных. Встречается у некоторых детей, которые родились преждевременно или с низким весом при рождении. Когда ребенок рождается слишком рано, кровеносные сосуды сетчатки не успевают нормально расти.
На ранних стадиях наблюдаются только незначительные изменения и никаких явных симптомов. На более поздних стадиях сетчатка может отслаиваться, вызывая слепоту. Данное заболевание очень обширно, требует сложного и долгого лечения детским офтальмологом.
Очень важно как максимально раннее обращение к специалисту.
4) Ретинопатия при анемиях.
Анемия — это уменьшение в крови общего количества гемоглобина. При этом страдает весь организм, в том числе и органы зрения. При различных видах анемий наблюдается бледность кожных покровов и слизистых оболочек, кровоизлияния под конъюнктиву и в толщу век.
Возникает недостаточность снабжения всех тканей кислородом, ведь гемоглобин является его переносчиком. На глазном дне также возникают множественные кровоизлияния в сетчатку.
Наиболее тяжелым проявлением является фигура звезды в макулярной зоне и отслойка сетчатки.
Лечение. Причина анемий различна, и лечение зависит от типа конкретной анемии.
При анемиях, связанных с большими кровопотерями — необходимо восстановить объем циркулирующей крови, путем переливания.
При анемиях, связанных с дефицитом железа, витамина В6, В12 или фолиевой кислоты — назначаются соответствующие препараты, которые должны восполнить дефицит данного вещества или улучшить его синтез в организме.
Также существуют наследственные формы анемий, связанные с нарушением синтеза гемоглобина и наличия неполноценных эритроцитов, которые не могут выполнять функции переноса кислорода. В таких случаях переливают эритроцитарные массы с нормальными эритроцитами, которые позволяют осуществлять транспорт кислорода к клеткам в должном объеме.
5) Центральная серозная ретинопатия. Заболевание развивается спонтанно. Мужчины в возрасте от 30 до 50 лет подвержены ему чаще, чем женщины.
Основным фактором риска является стресс, использование стероидных препаратов, нарушение сна и даже агрессивное поведение. Обычно поражается только один глаз, но бывают случаи, когда процесс развивается на обоих глазах.
Под сетчаткой начинает скапливаться жидкость. Это приводит к небольшому отслоению сетчатки.
Симптомы: происходит искажение, затуманивание центрального зрения, предметы могут иметь неправильный размер (увеличение или уменьшение размеров), может происходить их искажение и даже нарушение цветового зрения.
Читайте также: Капли для глаз после сварки — список лучших и эффективных от ожогов
В большинстве случаев происходит самоизлечение через несколько недель или месяцев.
Если жидкость долго не уходит, назначаются противовоспалительные и дегидратационные (уменьшающие выработку жидкости) препараты. Примерно в половине случаев возникает рецидив заболевания.
Поэтому важно динамическое наблюдение состояния, так как длительно существующая отслойка может привести к необратимой потере зрения.
Диагностика всех видов ретинопатии включает в себя осмотр глазного дна с широким зрачком методом прямой офтальмоскопии.
Для этого применяют капли, расширяющие зрачок, и на аппарате (щелевой лампе) проводят осмотр с помощью специальных линз.
При данном методе врач может оценить состояние сосудов и важных структур глазного дна (диска зрительного нерва и макулярной области), увидеть отслойку сетчатки или кровоизлияние.
Также диагностика включает в себя осмотр глазного дна с помощью аппаратов позволяющих оценить толщину слоев сетчатки (оптический когерентный томограф) и сфотографировать ее (ретинальная фундус камера). Пациенту может быть введен специальный краситель — флюоресцеин с последующим осмотром глазного дна. С помощью него видно, где есть разрыв сосудов и где необходимо провести лазерное лечение.
При уже имеющихся хронических заболеваниях сердечно-сосудистой системы или эндокринных патологиях плановая проверка зрения и осмотр глазного дна может вовремя выявить ретинопатию и скорректировать лечение основного заболевания, чтобы нормализовать картину глазного дна. Внимательное отношение к себе и посещение офтальмолога даже при отсутствии неприятных симптомов и хорошем самочувствии может первично выявить заболевания организма и не дать им стать хроническими.
Берегите свои глаза и будьте здоровы!
Ретинит
- Ретинит или воспаление сетчатки – это любой воспалительный процесс, развивающийся в сетчатке глаза.
- Сетчатка глаза представляет собой нежную светочувствительную ткань, толщиной, в среднем, около одной шестой миллиметра.
- Сетчатка обеспечивает две важнейшие функции: центральное зрение и периферическое зрение, что обеспечивается за счет двух видов рецепторных клеток: палочек и колбочек, получивших такие названия из-за своей формы.
Колбочки располагаются, большей частью в центральной зоне сетчатки, обеспечивая высокую остроту зрения и цветовое зрение. Палочки, напротив, расположены по всей сетчатке, но относительно палочек, их больше на периферии, чем в центральной зоне. Палочки обеспечивают периферическое зрение и зрение в условиях низкой освещенности.
Сетчатка является самой внутренней оболочкой глазного яблока, снаружи она прилежит к сосудистой оболочке глазного яблока или хориоидеи.
Функционирование сетчатки обеспечивается благодаря хорошему кровоснабжению и прилеганию к наружным оболочкам глаза.
Большая часть ткани сетчатки получает питание от сосудистой оболочки, а меньшая внутренняя часть – за счет центральной артерии сетчатки, то есть собственной системы кровоснабжения.
В сетчатке отсутствуют чувствительные нервные окончания, поэтому все повреждения протекают без боли. Другой особенностью повреждений сетчатки является, то, что за счет тесного контакта и связью с сосудистой оболочкой, практически всегда при повреждении страдают обе ткани – сетчатка и хориоидея, таким образом, представляя собой уже хориоретинит.
Причины ретинита
Наиболее частой причиной ретинита является инфекционное воспаление, при чем причины воспаления могут быть самыми различными: бактерии, вирусы, грибковые поражения, простейшие и паразиты, а также их токсины. По большому счету, любая острая или хроническая инфекция в организме может привести к ретиниту.
Также воспаление в сетчатке может возникать за счет воздействия собственной иммунной системы на ткани глаза, например, при ревматологических заболеваниях.
Проявления ретинита
Проявления ретинита зависят от выраженности, то есть обширности повреждения, а также от расположения воспалительных очагов на сетчатке.
При повреждении центральной области сетчатки возникает резкое снижение зрения вплоть до полной потери центрального зрения, при этом, в случае сохранности периферических отделов сетчатки периферическое зрение сохраняется.
Если повреждение сетчатки не захватывает центральную область, то заболевание протекает без снижения зрения, то длительное время оно может быть не заметным и обнаружиться только при специальных тестах периферического зрения.
В том случае, если повреждение на периферии сетчатки достаточно обширное, возникает дефект в поле зрения, выпадение определенных участков поля зрения, а также снижается способность ориентироваться в условиях низкой освещенности, кроме того, может изменяться восприятие цветов.
При выраженном воспалении могут разрушаться кровеносные сосуды с развитием кровоизлияний в ткань сетчатки или стекловидное тело, то есть гемофтальм.
С другой стороны при сильном воспалительном процессе инфекция может распространяться на другие ткани глаза, вплоть до развития воспаления всех оболочек, так называемого панофтальмита, и гибели глаза.
Диагностика
Повреждение сетчатки при ретините выявляется при тестировании зрительных функций: острота зрения, отражающей функциональную способность центральной области сетчатки; периферического зрения; восприятия цветов.
Проводят тщательный офтальмологический осмотр, основным является осмотр глазного дна с обязательным расширением зрачков. При этом оцениваются изменения сетчатки, их выраженность и соответствие степени повреждения сетчатки снижению зрительных функций глаза.
- При инфекционном процессе в сетчатке проводят исследование крови на инфекции с целью поиска конкретной причины воспаления, однако, наиболее информативно использование материала, полученного из полости глазного яблока – частицы стекловидного тела и ткани сетчатки, полученной при биопсии в условиях хирургической операционной.
- Для подтверждения аутоиммунного процесса, то есть повреждения тканей глаза за счет воздействия собственной иммунной системы, проводятся специальные лабораторные тесты крови.
- Дополнительно выполняются электрофизиологические исследования с целью более детальной оценки функции сетчатки; флуоресцентная ангиография – контрастное исследование сосудов глазного дна, для того чтобы оценить выраженность воспаления; а также оптическая когерентная томография для уточнения структурных изменений в ткани сетчатки.
Лечение ретинита
Лечение инфекционного процесса в сетчатке представляет достаточно сложную задачу, прежде всего из-за того, что причину воспаления установить обычно крайне тяжело.
Если же причина инфекционного воспаления установлена, проводят соответствующее лечение. Кроме того, применяют массивную противовоспалительную терапию – глюкокортикостероидные препараты, как системно, так и местно, для того чтобы уменьшить степень повреждения сетчатки.
В последующем используются препараты для улучшения обменных процессов в сетчатке, а также физиотерапию.
Отслойка сетчатки: можно ли восстановить зрение?
Отслоение сетчатки от сосудистой оболочки глаза — это опасное состояние, угрожающее потерей зрения. Отслойка может возникнуть сама по себе или быть следствием болезни, травмы, операции. Есть ли шансы избежать слепоты при отслойке сетчатой оболочки, поговорим в этой статье.
Вернуть зрение возможно?
Отслойки различаются по видам и локализации. Врачи говорят, что наиболее благоприятный прогноз относительно сохранности зрения можно дать при периферической отслойке. Если патология затронула центральную часть сетчатки, шансов меньше, но они тоже есть.
Вероятность сохранить пациенту зрение тем выше, чем раньше он обратится к врачу. Но в любом случае потребуется хирургическое вмешательство. Сегодня это единственный способ остановить отслойку и предотвратить слепоту.
Если у человека диагностировали отслоение сетчатой оболочки, врач-офтальмолог предложит один из вариантов лечения — баллонирование, экстрасклеральное пломбирование, витрэктомию или лазерокоагуляцию. Выбор методики зависит от ряда факторов — площади отслойки, скорости прогрессирования патологии, сопутствующих заболеваний, истории болезни пациента.
Пломбирование и баллонирование предполагают, что внутрь глаза устанавливают баллон или пломбы, которые давят на глазное яблоко, обеспечивая плотное прилегание сетчатки к сосудистой оболочке в зонах отслойки. Витрэктомия — хирургическая операция, при которой извлекают стекловидное тело, а освободившееся место заполняют особым фиксирующим составом, который не позволяет сетчатке смещаться.
На ранних стадиях отслойки, а также при ее угрозе, эффективна лазерокоагуляция. Этот метод считается малоинвазивным, пациенты легко переносят такое лечение. В процессе лазерной коагуляции врач как бы «припаивает» с помощью лазера сетчатку к сосудистой оболочке, укрепляя ее в местах истончения и разрывов.
Ранняя диагностика при отслойке сетчатки в разы увеличивает шансы на сохранение зрения и позволяет обойтись более щадящими методами лечения. Поэтому при первых признаках патологии надо немедленно обращаться к врачу.
Как понять, что началась отслойка?
На отслойку сетчатку могут указывать следующие симптомы:
- Темные участки, паутинки. Их расположение перед глазами — это проекция зон отслойки.
- Мерцание, молнии перед глазами.
- Кольцеобразные помутнения.
- Искаженное восприятие формы и размеров видимых объектов.
- Ухудшение зрительной остроты.
- Туман или белая пелена перед глазами.
- Резкая потеря или ухудшение боковой видимости.
Читайте также: Реваскуляризация зрительного нерва (заднеполюсная склеропластика) у детей в Москве
Отслойка — коварная патология, потому что проходит безболезненно. Из-за этого пациенты часто обращаются к врачу уже на поздней стадии, когда спасти зрение гораздо сложнее.
Поэтому очень важно внимательно относиться к любым офтальмологическим симптомам. И, заметив хотя бы один из перечисленных выше, обязательно проконсультироваться с врачом.
Помните, что вероятность избежать слепоты гораздо выше у тех, кто вовремя начал лечение.
Оставьте ваш комментарий:
Воспалительные заболевания сетчатки — симптомы и лечение
Воспалительные заболевания сетчатки без своевременного лечения становятся причиной ухудшения зрительной способности и слепоты. Возникают в результате инфицирования после оперативного лечения или травматизма, также развиваются при слабой иммунной системе и на фоне хронических патологий.
Глазная клиника «Мединвест» использует передовые методики для диагностики и лечения воспалительных болезней сетчатки.
Симптомы
- Снижение остроты зрения;
- Возникновение плавающих пятен, фотовспышек, молний, мерцающих огней;
- Проявление «тумана» перед глазами;
- Выпадение участков из поля зрения;
- Покраснения сетчатки;
- Деформация, искажение линий и предметов.
При обнаружении этих симптомов запишитесь на прием и консультацию врача офтальмолога в нашу клинику. Проведем диагностику и назначим эффективную терапию.
Особенности болезни
Токсоплазмозный хориоретинит
Токсоплазмы – паразиты протозойного типа. Заражение происходит в результате потребления не проваренного, не прожаренного или сырого мяса КРС, в котором содержатся тканевые формы токсоплазмы. При стойкой иммунной системе, человек становится носителем.
Проявления токсоплазмозного хориоретинита:
- Катаракта;
- Атрофия зрительного нерва;
- Микрофтальм.
Патология проявляется в виде мультифокального или очагового хориоретинита, поражающего центральную область глазного дна.
Для лечения болезни пациенту назначается противотоксоплазмоз (клиндамицин, пириметацин), глюкокортикостероиды. После купирования острой формы, врачи задействуют лазерную фотокоагуляцию.
Туберкулезный хориоретинит
В этом случае воспалительное поражение глаз осуществляется вторично, возникает в результате очага туберкулезной инфекции в легких. Врачи для диагностики патологии применяют офтальмоскопию – процедура, определяющая диссеминированные туберкулы, которые склонны к рубцеванию.
У болезни отсутствуют особенности, при этом пациенты жалуются на следующие симптомы:
- Снижение остроты зрения;
- Изменение размеров и формы предметов;
- Возникновение пелены перед глазами.
Для лечения туберкулезного хориоретинита используется комплексная терапия, проводимая совместно с фтизиатром. За основу курса берутся противотуберкулезные препараты (рифампицин, изониазид), параллельно проводится стимуляция иммунной системы и противовоспалительная терапия.
Лечение
Лечение воспалительных заболеваний сетчатки выполняется комплексно. В зависимости от патологии пациенту назначаются:
- Противовирусные и антибактериальные препараты, уничтожающие возбудителей инфекции;
- Микрохирургическое вмешательство применяется при развитии осложнений;
- Иммунотерапия;
- Физиотерапия (цветолечение, магнитостимуляция);
- Озонотерапия и прочие методики.
Офтальмологи глазной клиники «Мединвест» используют передовые методики диагностики, распознающие заболевание на ранних стадиях. Устраним причины и болезненные проявления.
Хориоретинит у кошек и собак: причины, симптомы, лечение
Хориоретинит у кошек и собак это воспаление сосудистой оболочки (хориоидеи) и сетчатки глаза животных.
Наиболее часто происходит воспаление задней сосудистой оболочки глаза (хориоидеи). Но, так как сосудистая оболочка и сетчатка находятся в тесном контакте между собой и обеспечивают различные функции, то воспаление затрагивает обе оболочки глаза.
Хориоретинит встречается как у кошек так и у собак и не имеет строгой породной предрасположенности. Данная патология во многих случаях является симптомом основного заболевания, как правило, связанного с организмом в целом.
ВАЖНО! Хориоретинит может привести к слепоте кошки или собаки, поэтому своевременное обращение к ветеринарному врачу-офтальмологу является первым шагом к успешному лечению заболевания
Причины
Основными причинами хориоретинитов у собак и кошек являются:
- Вирусные заболевания
- Бактериальные заболевания
- Грибковые заболевания
- Простейшие
- Паразиты
- Травмы
- Новообразования
- Аутоиммунные заболевания
У собак наиболее часто хориоретинит могут вызывать следующие заболевания: чума собак, бартонеллёз, лептоспироз, бруцеллез, токсоплазмоз, лейшманиоз и др.
У кошек к хориоретиниту приводят следующие заболевания: вирус лейкемии (Feline leukemia virus (FeLV)), вирус иммунодефицита (Feline immunodeficiency virus (FIV)), вирус инфекционного перитонита (Feline infectious peritonitis (FIP)) , токсоплазмоз, бартонеллёз и др.
Отдельно стоит упомянуть гипертензивную ретинопатию кошек (FHR), причиной которой является повышение артериального давления в результате болезни почек или гипертиреоза. Данная патология также протекает с явлениями хориоретинита.
Симптомы
Среди симптомов хориоретинитов владельцы кошек и собак отмечают: снижение зрения, слепоту, расширенные зрачки, помутнение внутри глаза, кровоизлияние внутри глаза.
Внешний вид глаз кошки при хориоретините. Разширенные зрачки (мидриаз).
Из специфических симптомов хориоретинитов у собак и кошек отмечается отек и экссудация сетчатки, нарушение тапетальной рефлексии, ретинальные кровоизлияния, отслоение сетчатки и др.
Во многих случаях хориоретиниты у кошек и собак протекают совместно с увеитами и имеют схожие симптомы.
Диагностика
Диагноз ставится на основании полного офтальмологического обследования, которое включает в себя: биомикроскопию, офтальмоскопию, фундоскопию, тонометрию, УЗИ глаза, электроретинография (ЭРГ) и др. Так как во многих случаях причиной хориоретинитов у кошек и собак являются инфекции, необходимы соответствующие лабораторные исследования.
Важно понимать, что хориоретинит это тяжелая патология, поэтому обследование у ветеринарного офтальмолога должно быть комплексное.
Лечение
Лечение хориоретинита сводится к лечению основного заболевания, вызвавшего данную патологию. Поэтому крайней важно правильно диагностировать причину, вызвавшую хориоретинит.
Применяется терапия, оказывающая влияние на организм в целом, основная задача которой, снятие и контроль воспалительного процесса сосудистого тракта, предотвращение осложнений.
В большинстве случаем прогноз по лечению зависит от тяжести хориоретинита и причины.
Как лечить хориоретинит глаза
Центральный серозный хориоретинит
Явной причины возникновения серозного хориоретинита не выявлено. Патология может поразить как один глаз, так и оба сразу.
Заболевание протекает в три этапа:
-
в глазном дне появляются округлые помутнения. На данном этапе симптоматика заболевания самая выраженная.
-
стадия наступает через несколько месяцев, имеющиеся помутнения рассасываются, в глазном дне появляются беловатые точки.
-
на данном этапе происходит восстановление зрительных функций, в глазном дне можно заметить остатки заболевания в виде беловатых или желтоватых участков.
Токсоплазмозный хориоретинит
Причиной возникновения данного вида хориоретинита является внутриутробное заражение от матери, которая во время беременности болела токсоплазмозом.
Данной патологией можно заразиться и во взрослом возрасте из-за снижения иммунитета. В данном случае изначально воспаляется сетчатка, а затем уже сосудистая оболочка глаза.
В связи с этим могут возникнуть отслойка сетчатки, кровоизлияния в сетчатку, образование новых сосудов.
Туберкулезный хориоретинит
Если человек болеет туберкулезом, то изменения, которые возникают в организме человека из-за данного заболевания, могут коснуться и глаз. Первичный туберкулезный хориоретинит не имеет никаких симптомов.
Его может заметить только офтальмолог при осмотре пациента. При вторичном заражении, заболевание протекает уже с явными симптомами, в глазном дне формируются бугорки, которые после себя могут оставить рубцы.
Патология данного вида имеет ряд осложнений: отслойку сетчатки, катаракту, ухудшение остроты зрения.
Сифилитический хориоретинит
Данным заболеванием можно заразиться либо внутриутробно, либо во взрослом возрасте. Патология приводит к явному нарушению зрения, кровоизлияниям в сетчатку, патологическим изменениям. Врожденный хориоретинит данного типа вносит изменения по периферии глазного дна.
Это могут быть черные или бледно желтые пятнышки, множество крупных пигментированных очагов с незначительными участками атрофии или наоборот много травмированных участков с маленьким количеством пигментации. Также встречаются случаи, когда все по периферии в пигменте, а атрофии вовсе нет. В случае приобретенной патологии поражается большая часть глазного дна.
В другой статье мы рассказывали, как остановить зрительную атрофию.
Современные подходы к комплексному лечению хориоретинитов различной этиологии
Для цитирования: Полунин Г.С., Воробьева O.K. Современные подходы к комплексному лечению хориоретинитов различной этиологии. РМЖ. Клиническая офтальмология. 2002;3(1):16.
Modern approaches to the complex treatment for chorioretinitis of various aetiology
for chorioretinitis of various aetiology G.S. Polunin, O.K. Vorobyeva Authors examine modern peculiarities of chorioretinitis aetiology and treatment. They also give the results of the treatment of 512 patients (623 eyes) with chorioretinitis of various aetiology. В последние годы отмечается увеличение числа больных с хориоретинитами различной этиологии, при этом отмечается значительный рост вирусных и цитомегаловирусных хориоретинитов, в меньшей степени – бактериальных, токсоплазмозных, бруцеллезных, при системных заболеваниях, а также при ВИЧ-инфекции, сифилисе, туберкулезе, различных микст–форм (хориоретиниты смешанной этиологии, например туберкулезный с вирусом простого герпеса и пр.). Довольно часто клиническое течение хориоретинитов различной этиологии, отличающихся от передних увеитов более длительным и тяжелым воспалительным процессом, сопровождается такими серьезными осложнениями, как помутнения и кровоизлияния в стекловидное тело, преретинальные кровоизлияния и геморрагии сетчатки, формирование субретинальных неоваскулярных мембран, витреоретинальных шварт. Эти осложнения приводят к снижению зрения, вплоть до слабовидения и слепоты, и стойкой утрате трудоспособности. Проблема эффективного лечения острых хориоретинитов и их осложнений не раз поднималась в отечественной и зарубежной литературе. Обсуждается эффективность различных методов лечения, но все они в основном сводятся к своевременному применению кортикостероидов и антибиотиков, как наиболее эффективных противовоспалительных средств, и различных методов, направленной на разрешение осложнений, возникших после обострения или острого начала хориоретинита. Особенного подхода к терапии требуют хориоретиниты, вызванные вирусом простого герпеса. В настоящей статье приводятся результаты комплексного лечения рецидивирующих хориоретинитов различной этиологии и их осложнений, с учетом подходов, разработанных в нашем институте за последние годы. Материал и методы Под наблюдением находились 512 больных (623 глаза) с хориоретинитом. Возраст больных колебался от 29 до 76 лет. Этиологический диагноз устанавливали на основании поиска инфекционного агента и выявления этиологического фактора. Для этого больные были консультированы отоларингологом, стоматологом, ревматологом, фтизиатром, ретгенологом, гинекологом, нефрологом, иммунологом и другими специалистами. Комплексное лечение острого хориоретинита было направлено на купирование острого воспалительного процесса и лечение осложнений, вызванных перенесенным заболеванием. В случае клинико–лабораторного подтверждения этиологии заболевания лечение острого хориоретинита начинали с терапии этиологического заболевания. При фокальной инфекции в организме проводили антибактериальную терапию антибиотиками широкого спектра действия – гентамицин, клафоран, кефзол в виде парабульбарных инъекций, а также сумамед, абактал, ципробакт, максаквин в сочетании с нистатином и гепатопротекторами. При туберкулезной инфекции проводилась противотуберкулезная терапия совместно и под активным наблюдением фтизиатра. При герпетической этиологии назначалась противовирусная терапия: полудан (биосинтетический интерфероноген, который устраняет иммунодепрессию и усиливает активность естественных киллеров) в виде парабульбарных инъекций № 10–20; ацикловир по 200 мг 5 раз в день внутрь до 10 дней или по 250 мг внтутривенно 2 раза в день в течение 5–10 дней. В дальнейшем с целью профилактики обострения хориоретинита проводили курсы вакцинации. При цитомегаловирусной инфекции препаратами выбора являлись фоскарнет, фамцикловир, ридостин, изопринозин в таблетках. При системных заболеваниях проводилась совместно и под наблюдением ревматолога длительная терапия кортикостероидами и цитостатиками. При лечении острого воспалительного процесса на глазном дне при хориоретините применялись: • кортикостероиды (при невирусной этиологии хориоретинита) – в виде парабульбарных инъекций дексаметазона (а также дипроспана, кеналога, целестона), внутривенно в виде пульс–терапии; • нестероидные противовоспалительные средства – вольтарен (по 3,0 внутримышечно № 5–10), а также диклофенак, пироксикам (парабульбарные инъекции, таблетки, свечи), целебрекс (таблетки, свечи); • неспецифическая иммуномодулирующая терапия: тималин или тактавин внутримышечно, циклоферон внутривенно или внутримышечно, декарис внутрь, лейкоферон, амиксин в таблетках. • ферментотерапия: в остром периоде – ингибиторы ферментов гордокс или контрикал внутривенно и парабульбарно, в период ремиссии – лекозим, коллализин, гемаза парабульбарно до 10 инъекций на курс; • антиоксиданты (эмоксипин, цитохром С, гистохром парабульбарно и внутривенно капельно), ангиопротекторы, гемостатики (дицинон парабульбарно, внутривенно, в таблетках); • при необходимости добавляли лазеротерапию глазного дна, плазмаферез. Результаты и обсуждение Офтальмогерпетические хориоретиниты характеризовались разнообразием клинической картины. Рецидивирующий характер хориоретинит приобретает у 35–50% инфицированных вирусом простого герпеса (ВПГ). Для уточнения диагноза офтальмогерпеса проводили исследование с помощью очаговой аллергической пробы с герпетическими вакцинами (авторское свидетельство № 986418 от 1982 г.). Помимо этого применяли реакцию бласттрансформации лимфоцитов периферической крови, определение циркулирующих иммунных комплексов, циркулирующих антител (степень напряженности вирусемии). К факторам, определяющим хроническое течение рецидивирующего хориоретинита, были отнесены наличие сенсибилизации к инфекционным агентам (к туберкулину, ВПГ, цитомегаловирусу (ЦМВ), стрептококку, стафилококку, токсоплазмину, S–антигену и пр.). Выявляли дисбаланс иммунорегуляторных субпопуляций, депрессию функциональной активности Т–лимфоцитов. Содержание основных субпопуляций определяли методом непрямой иммунофлюоресценции с помощью моноклональных антител к дифференцированным антигенам СD3+, СD4+, СD8+, СD16+. Исследовался также фагоцитарный индекс, и для исследования ДНК ВПГ применялась полимеразная цепная реакция. Острое начало хориоретинита было вызвано вирусной герпетической инфекцией у 253 больных, фокальной инфекцией – у 168, туберкулезом – у 29, системными заболеваниями соединительной ткани – у 21, ЦМВ – у 9, микст–формы выявлены у 32 больных. При хориоретинитах туберкулезной этиологии очаги по форме были округлой, овальной формы, разбросанными по всему глазному дну и локализованные, как правило, в хориоидее, с последующей выраженной пигментацией. При хориоретинитах, вызванных ВПГ, очаги локализовались чаще всего в центральной зоне, носили сливной характер и локализовались как в сетчатке, так и сетчатке–хориоидее, пигментация была их слабо выраженной, и как правило, присоединялись ретинальные кровоизлияния. При остром воспалительном процессе локальный отек сосудистой и сетчатой оболочек вокруг очага воспаления наблюдали у всех больных. При длительном воспалительном процессе клеточная инфильтрация с экссудацией приводила к помутнениям стекловидного тела, выявленным у 128 пациентов. Преретинальные кровоизлияния и геморрагии были отмечены у 203 пациентов. Формирование субретинальной неоваскулярной мембраны отмечалось в случаях центральной локализации очага при хориоретините, вызванном ВПГ. При офтальмогерпесе очаговая аллергическая проба с герпетической вакциной была положительной, а при туберкулезной этиологии – отрицательной. И наоборот, очаговая аллергическая проба с туберкулином была положительной при туберкулезной этиологии хориоретинита, и отрицательной – при ВПГ. Оценку эффективности лечения проводили по следующим критериям: повышение остроты зрения, купирование признаков воспаления, резорбция воспалительного экссудата и клеточной инфильтрации стекловидного тела, купирование активных воспалительных очаговых изменений на глазном дне, удлинение периодов ремиссии, улучшение иммунологических показателей, уменьшение сроков лечения; уменьшение проявлений аутоагрессии, нормализация показателей фагоцитарного индекса и функциональной активности нейтрофилов, уменьшение дисиммуноглобулинемии, активация противовирусного иммунитета. Купировать воспалительный процесс удалось у всех пациентов в сроки 18–27 дней. Быстрой ремиссии удалось достичь у пациентов с хориоретинитом, возникшим в результате наличия в организме очагов фокальной инфекции. Более длительное лечение острого воспаления потребовалось у пациентов с вирусными хориоретинитами, а также при микст–формах и системных заболеваниях. Средства, используемые нами у больных с хориоретинитом в период ремиссии, были направлены на рассасывание помутнений в стекловидном теле и лизис ретинальных геморрагий. После комплексной терапии хориоретинитов у больных с фокальной инфекцией выраженный терапевтический эффект отмечен у 109 больных, стабилизация – у 47, количество рецидивов – 27. У больных с хориоретинитами ВПГ–этиологии выраженный терапевтический эффект отмечен у 230 пациентов, стабилизация у 18, количество рецидивов – 5. У больных с туберкулезными хориоретинитами выраженная положительная динамика отмечена у 20, стабилизация у 7, рецидивы у 2. При микст–форме – выраженный эффект у 24, стабилизация у 6, рецидив у 1. У больных с ЦМВ – выраженный эффект лечения у 5, стабилизация – у 3, рецидив – у 1. При системных заболеваниях – выраженный эффект у 12, стабилизация у 7, рецидив у 3.
Читайте также: Офтальмоферон для детей — инструкция, с какого возраста применять
Таким образом, проведенные клинические исследования подтвердили высокую эффективность комбинированного лечения больных с хориоретинитами различной этиологии.
Правильно подобранная специфическая и неспецифическая антибактериальная и противовирусная химиотерапия, а также иммуномодулирующая терапия, обладая синергическим эффектом, способствовала уменьшению вероятности формирования резистентных к проводимой терапии форм заболеваний, и приводила к более быстрому купированию острого воспаления, уменьшению сроков лечения и количества рецидивов, эффективному лечению осложнений.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Поделитесь статьей в социальных сетях
Предыдущая статья
Следующая статья