Жалоба на плавающие мушки перед глазами одна из самых частых на приеме у офтальмолога.
Появление в поле зрения «пятен», «нитей», «звездочек» и других образований, которые перемещаются при движении глаза и мешают зрению, чаще всего связано с деструкцией стекловидного тела.
Стекловидное тело- это гелеобразное прозрачное вещество, заполняющее пространство между хрусталиком и сетчаткой. Изменение его структуры вследствие различных причин приводит к появлению помутнений, при прохождении света через которые отбрасывается тень на сетчатку. Именно она и воспринимается как «мушки» перед глазами.
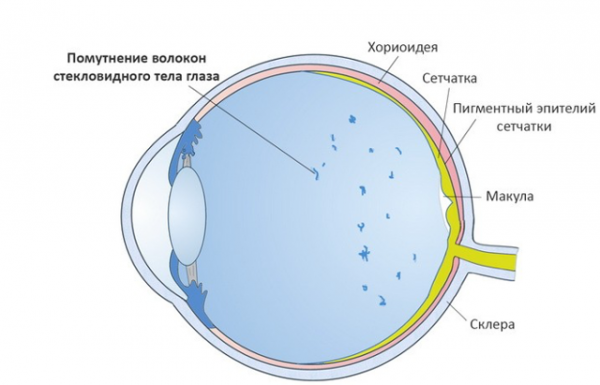
- Что делать если эти помутнения мешают обычной жизни?
- Следует помнить, что причиной возникновения плавающих помутнений могут быть различные глазные заболевания : деструкция стекловидного тела ( 80% пациентов с данными жалобами), отслойка сетчатки, увеит, миопия высокой степени, кровоизлияния в полость стекловидного тела и др.
- Необходимо проконсультироваться с офтальмологом и пройти обследование для определения причины и тактики лечения в вашем случае.
- Лекарственных средств с доказанной эффективностью, способных убрать уже имеющиеся помутнения и предотвратить появление новых не существует.
- С небольшими плавающими помутнениями не опасными для зрения можно ничего не делать и смириться с ними.
- При выраженном помутнении стекловидного тела со значительным снижением зрения показано хирургическое лечение – витрэктомия.
- В прочих случаях возможно проведение современного неинвазивного метода лечения — YAG-лазерного витреолизиса.
Что такое YAG -лазерный витреолизис?
YAG-лазерный витреолизис – это эффективный метод лечения деструкции стекловидного тела путем лазерного воздействия. При этом видимые врачом помутнения испаряются или разделяются на мелкие частицы не мешающие зрению, что улучшает видимость и приводит к повышению качества жизни.
- В клинике Офтакит процедура проводится на современной лазерной утановке SLT&YAG Tango Reflex от компании Ellex.
- Показания к лазерному витреолизису:
- Жалобы на плавающие помутнения, снижающие качество зрения
- Возраст старше 21 года
- Безопасное расположение помутнений
- Предпочтительнее: артифакия (искусственный хрусталик), наличие задней отслойки стекловидного тела
- Какие противопоказания к процедуре?
- Психологические расстройства
- Помутнения, располагающиеся слишком близко к сетчатке или хрусталику (3 мм и менее)
- Свежие помутнения (менее 2-3 месяцев)
- Воспалительные процессы в глазу
- Слишком плотные, крупные помутнения
- Глаукома
- Выраженное помутнение оптических сред
- Выраженная неоваскуляризация сетчатки
- Отслойка сетчатки или сосудистой оболочки
- Наличие тракционных разрывов сетчатки
- Как проводится процедура витреолизиса?
- Перед проведением процедуры, требуется предварительное обследование с целью определения локализации и визуализации помутнений: консультация офтальмолога, ультразвуковое исследование глазного яблока, оптическая когерентная томография заднего отрезка глаза.
- Лазерное лечение помутнений стекловидного тела проводится амбулаторно.
- Сначала закапываются капли, расширяющие зрачок. После расширения зрачка, закапываются анастезирующие капли.
- Затем на глаз устанавливается специальная линза, которая позволяет врачу сфокусировать лазерный луч на нужном участке стекловидного тела.
- Пациент может ощущать прикосновение линзы, а также слышать характерные щелчки работы лазерной установки.
После проведения процедуры пациент может отправляться домой. Послеоперационных ограничений нет. Закапывания дополнительных капель не требуется.
В некоторых случаях необходимо проведение процедуры в 2-3 этапа, промежуток между этапами составляет 1 месяц.
YAG-лазерный витреолизис показал свою эффективность при лечении различных типов плавающих помутнений стекловидного тела, при этом достигнутый результат в сроки наблюдения до 6 месяцев оставался стабильным.
Какие могут быть осложнения?
- Кратковременное повышение внутриглазного давления
- Незначительные кровоизлияния в сетчатку
- Катаракта
- Ретинальные отверстия
- По статистике при использовании современных лазеров частота осложнений составляет около 0.1%
- В клинике Офтакит проводится обследование, по результатам которого врач принимает решение, показан ли YAG- лазерный витреолизис в конкретном случае. Записаться на осмотр можно по телефонам:
- +7 (4852) 745-645
+7 (4852) 721-154
+7 (4852) 721-226 - ИЛИ КНОПКА ЗАПИСИ НА ПРИЕМ
Особенности ультразвуковой диагностики метастатических опухолей органа зрения
На основании комплексного обследования 9 случаев установлены характерные ультразвуковые признаки метастатической опухоли органа зрения.Введение
В последние годы отмечается рост частоты метастатического поражения органа зрения [1], которое связано с увеличением продолжительности жизни онкологических больных. Наиболее частой причиной метастазирования является рак молочной железы, рак легкого и меланома кожи [2, 3].
Чаще всего поражается хориоидея, в 90% случаев наблюдаются двусторонние метастазы [4]. Отмечено, что метастатические опухоли хориоидеи растут чрезвычайно быстро [4].
В связи с этим, к жалобам у пациентов, оперированных по поводу злокачественных новообразований, на снижение зрения, появление «завесы», пятна перед взором надо отнестись особенно внимательно и провести весь объем исследований, включающий визо-, периметрию, офтальмоскопию и обязательно ультразвуковое сканирование [5, 6]. Только ранняя диагностика и своевременно проведенная терапия могут предупредить развитие двусторонней слепоты.
Цель работы: определить характерные ультразвуковые признаки метастатической опухоли органа зрения.
Материал и методы
С 1998 по 2008 годы нами было выявлено 9 случаев метастаза в орган зрения, среди которых 6 — с метастатическим поражением хориоидеи и 3 — орбиты. Женщин было 6, мужчин — 3, в возрасте от 42 до 64 лет.
Всем обследованным провели стандартное офтальмологическое обследование, включающее наружный осмотр, изучение положения глаз в орбите, состояния век, конъюнктивы, подвижности глазного яблока, смыкаемости век, репозиции глазного яблока, наличия диплопии, визо-, периметрию, биомикро-, офтальмоскопию.
Ультразвуковое исследование глаза и орбиты проводилось на офтальмологических ультразвуковых аппаратах A/B Scan Humphrey 837 и Tomey UD 6000 с помощью датчика с частотой 10 мГц через прикрытые веки, используя специальный гель для ультразвуковых исследований.
При исследовании глазного яблока определяли наличие объемного образования, при его выявлении — уточняли его локализацию, форму, оценивали контуры, размеры, эхоструктуру и эхогенность, а также прорастание в орбиту.
При исследовании орбиты определяли ее эхогенность, при обнаружении объемного образования в глазнице определяли его топографию, форму и контуры, размеры опухоли и ее распространенность, внутреннюю эхоструктуру опухоли орбиты.
Результаты и обсуждение
У пациенток, прооперированных по поводу рака молочной железы, были обнаружены 4 метастаза в хориоидею и 1 метастаз в орбиту. Два метастаза в орбиту и один в хориоидею был выявлен у троих мужчин с раком бронхо-легочной системы. У одной пациентки с метастазами в хориоидею обоих глаз локализация первичной опухоли не была выявлена.
Метастазирование в орган зрения было диагностировано в сроки от 1,5 месяцев до 5 лет после выявления первичной опухоли. У двоих, помимо метастаза в орган зрения, было выявлено метастазирование в печень.
Все пациенты с метастазами в хориоидею жаловались на снижение зрения в виде затуманивания. У 2 больных беспокоило наличие пятна перед взором.
Трое из обследованных отмечали боли в глазу в виде чувства тяжести и распирания.
При объективном осмотре инъекция сосудов склер различной степени была отмечена у 3-х, и у 2-х из них определялись объективные признаки увеита с вторичной гипертензией у одного.
Эхографическая картина метастаза в глаз у всех обследованных была схожей: метастатическая опухоль локализовалась на периферии хориоидеи, имела широкое плоское основание, неоднородную неправильную структуру и стелющуюся по глазному дну форму. Границы метастатической опухоли не всегда были четко очерчены (рис.1).
Рис. 1. Эхограмма внутриглазной метастатической опухоли
Метастатическая опухоль орбиты во всех случаях приводила к развитию экзофтальма, вызывала ограничение подвижности глазного яблока и его застойную инъекцию, умеренные боли, развитие нейропатии зрительного нерва. При ультразвуковом исследовании орбиты метастаз чаще локализовался в верхне-наружном квадранте, был негомогенным, с неровными контурами, плотной консистенции, деформировал глаз при репозиции (рис. 2).
Рис. 2. Эхограмма метастаза в орбиту
Приведенные примеры клинических случаев подтверждает вышесказанное:
Случай 1. Больная Щ., 50 лет, жительница Набережных Челнов, находилась на стационарном лечении в офтальмологическом отделении РКБ с диагнозом двусторонний увеит. До поступления в стационар пациентка в течение 3-х месяцев амбулаторно лечилась по месту жительства.
При проведении ультразвукового исследования обоих глаз было выявлено наличие негомогенных проминирующих образований высотой до 3 мм, сливающихся между собой, с нечеткими контурами, а также в стекловидном теле определялись плавающие мелкодисперсные помутнения средней интенсивности (экссудат в стекловидном теле) и утолщение хориоидеи — признаки, характерные для увеита.
За 2 недели общее состояние пациентки ухудшилось, развились сепсис, перитонит, пансинусит, пневмония. Она была переведена в реанимационное отделение, где, несмотря на интенсивную терапию, наступил летальный исход. На вскрытии у нее была обнаружена первичная опухоль — карцинома яичников, а все остальные проявления болезни были связаны с метастатическими поражениями различных органов.
Читайте также: Систейн Ультра капли глазные — инструкция, цена, отзывы
Двусторонний увеит явился следствием реакции сосудистого тракта обоих глаз на некротический распад метастатической опухоли хориоидеи.
Случай 2. Пациент П., 45 лет, без определенного места жительства, поступил в отделение торакальной хирургии РКБ с предварительным диагнозом бронхопневмония, осложненная абсцессом и плевритом. Во время диагностической бронхоскопии гистологическое исследование выявило рак легкого.
Одновременно у больного появились жалобы на односторонний экзофтальм. При осмотре определялась застойная инъекция в переднем отделе глаза, экзофтальм глазного яблока, ограничение его подвижности, расширение и извитость вен на глазном дне.
При ультразвуковом исследовании орбиты в мышечной воронке определялось негомогенное, средней эхогенности, деформирующее мышцы орбиты, с четкими контурами новообразование.
Наблюдение в течение 10 дней, пока проводилось дальнейшее обследование и лечение, дало возможность определить быстрый рост опухоли, что проявилось нарастанием симптомов «вколоченного глаза», усилением болей, снижением зрения, нарастанием застойных явлений на глазном дне, развитием нейропатии зрительного нерва.
При повторном ультразвуковом исследовании было отмечено, что новообразование увеличилось в размерах, что проявилось сдавлением глазного яблока в заднем полюсе. Больной был срочно направлен в онкологическую больницу, где, несмотря на проведенную комбинированную терапию, наступил летальный исход.
Выводы:
Диагностика метастатических опухолей глаза и орбиты требует от врача тщательного сбора анамнеза и проведения обследования, включающего ультразвуковое.
Характерными эхографическими признаками метастаза в глаз являются периферическая локализация, негомогенность, нечеткие контуры, наличие широкого основания опухоли, развитие экссудации стекловидного тела и вторичной отслойки сетчатки. Для метастаза в орбиту характерна плотная структура, негомогенность, деформация глазного яблока.
Отличаются метастазы быстрой отрицательной динамикой. Но несмотря на это ранняя диагностика, включающая ультразвуковое глаза и орбиты, и своевременно проведенное лечение могут сохранить больному не только зрение, но и жизнь.
Р.Ф. Гайнутдинова, М.Г. Тухбатуллин
- Казанский государственный медицинский университет
- Казанская государственная медицинская академия
- Гайнутдинова Раушания Фоатовна — кандидат медицинских наук.,
- ассистент кафедры офтальмологии КГМУ
Литература:
1. Бровкина А.Ф., Вальский В.В., Гусев Г.А. и др. Офтальмоонкология: Руководство для врачей. М.: Медицина, 2002. 424с.
2. Гришина Е.Е. Метастатическое поражение органа зрения. Клиническая офтальмология 2001; т. 2: 1: 15-17.
3. Бровкина А.Ф. Болезни орбиты. Руководство для врачей. 2-е изд. М.: ООО Медицинское информационное агентство, 2008. 256 с.
4. Shields C., Shields J., Gross N. et al. Survey of 520 eyes with uveal metastases. Ophthalmology 1997; Vol. 104: 8: 1265 — 1276.
5. Катькова Е.А. Диагностический ультразвук. Офтальмология: практическое руководство. М: ГЭОТАР, 2002. 120 с.
6. Фридман Ф. Е., Гундорова Р.А., Кодзов М. Б. Ультразвук в офтальмологии. М.: Медицина, 1989. С. 30-121.
Узи глазного яблока
1200 руб.
Узи глазного яблока позволяет диагностировать офтальмологические заболевания на ранних стадиях, даже если они еще не проявили себя симптомами. Благодаря этому эффективность лечения будет выше, а сроки – короче, чем в случае с запущенными патологиями.
Читать полностью
Ультразвуковое исследование глазного яблока – диагностическая и профилактическая процедура, в ходе которой изучают состояние всех глазных структур, а также оценивают кровоснабжение глаза.
Процедура проводится при наличии у пациента тревожных симптомов, а также перед офтальмологическими операциями и после них. Профилактическое исследование позволяет оценить структуры глазного яблока и выявить их отклонения.
Процедура проводится с помощью ультразвука, поэтому является безболезненной, безопасной и высокоинформативной и подходит даже для кормящих мам и беременных женщин.
В ходе исследования оценивают состояние следующих анатомических структур глаза:
- глазного дна;
- сетчатки;
- глазных мышц;
- хрусталика;
- стекловидного тела;
- ретробульбарной клетчатки глаза (рыхлой ткани, располагающейся в мышечной воронке).
Также процедура позволяет выявить инородные тела и новообразования.
Разновидности Узи глазного яблока
Существует несколько методов ультразвукового сканирования глаза. Выбор конкретной разновидности процедуры зависит от целей исследования. Процедура может проводиться в следующих режимах:
- А-метод (одномерная эхография). В ходе исследования датчик соприкасается непосредственно с поверхностью глазного яблока, поэтому пациенту предварительно закапывают препарат, оказывающий анестезирующее и «обездвиживающее» воздействие. Процедура позволяет точно определить размеры глаза и изучить структуру тканей. Часто этот метод применяется перед офтальмологическим оперативным вмешательством. Результаты этого исследования не позволяют получить полную картину состояния глаз. В большинстве случаев данное исследование всего осуществляется как вспомогательное, приходится прибегать и к другим разновидностям УЗИ.
- B-метод (двухмерная эхография). Проводится через закрытое веко. Позволяет оценить состояние глазного дна на двухмерном изображении. Анестезия в данном случае не требуется.
- Комбинированный метод (А+B). Сочетает в себе два вышеперечисленных режима исследования. Является высокоинформативным, поэтому применяется чаще всего.
- Трехмерная эхоофтальмография. Позволяет получить трехмерное изображение и досконально изучить строение зрительного органа, а также оценить состояние сосудов во всех слоях глаза.
- Цветная ультразвуковая допплерография. В ходе процедуры наблюдают за скоростью и амплитудой кровотока, это необходимо для оценки состояния сосудов глаза.
- Импульсно-волновая допплерография. Направлена на оценку шумов, которая позволяет определить направление и скорость кровотока.
- Дуплексное сканирование. Один из самых информативных методов УЗИ глаза. Позволяет подробно изучить глазные структуры, измерить глазные орбиты, а также в реальном времени понаблюдать за кровотоком и определить его направление и скорость.
- Ультразвуковая биомикроскопия. В ходе процедуры исследуют передний отрезок глазного яблока. Такое сканирование позволяет рассмотреть даже самые тонкие структуры (что невозможно при многих других методах диагностики). В ходе исследования изучают состояние и функциональное взаимодействие радужки, угла передней камеры, экваториальной зоны хрусталика и цилиарного тела. Процедура применяется при катаракте, нарушении преломляющей способности глаза и других заболеваниях: она позволяет оптимально выбрать тактику лечения, избегать осложнений и оценивать прогресс терапии. Также исследование осуществляется после хирургического вмешательства при глаукоме.
Конкретный метод УЗИ (или совокупность методов) выбирается врачом в зависимости от симптомов и цели исследования.
Показания к процедуре
Планово исследование проводится перед глазными операциями (и после них), также любой пациент может пройти его по собственному желанию в профилактических целях. Также процедура требуется при наличии нарушений, при которых возможно повреждение глазных структур (например, сахарного диабета, гипертонической болезни) – люди, страдающие ими, должны ежегодно хотя бы один раз проходить Узи глазного яблока.
Показаниями к внеплановой процедуре являются:
- закрытые травмы глаз;
- отек роговицы;
- воспалительные процессы в глазу;
- снижение четкости и яркости изображения;
- подозрение на отслойку сетчатки;
- сильная близорукость/дальнозоркость;
- нарушения строения глазного яблока (врожденные или приобретенные);
- помутнения;
- наличие в глазу инородного тела;
- пучеглазие;
- глазные кровоизлияния.
Также УЗИ проводят при наличии у пациента глазных патологий (глаукомы, катаракты и т.д.) – для того, чтобы получить точную картину течения заболевания и определиться с тактикой его лечения.
Какие болезни обнаруживает Узи глазного яблока
Процедура позволяет выявить следующие патологии:
- катаракта;
- астигматизм;
- глаукома;
- близорукость;
- отслойка сетчатки (УЗИ дает возможность определить разновидность и стадию данной патологии);
- дальнозоркость;
- вывих хрусталика;
- заболевания зрительного нерва и глазных мышц;
- патологии стекловидного тела (аномалии строения, спайки);
- новообразования в глазу.
Противопоказания
Исследование не проводится при наличии:
- открытых травм глазного яблока;
- повреждений вокруг глаз (раны на веках, ожоги и т.д.);
- ретробульбарного кровотечения (кровоизлияния из сосудистого сплетения глазницы).
Подготовка к Узи глазного яблока
Особой подготовки к исследованию не требуется. Женщинам необходимо прийти на процедуру без макияжа глаз (или снять его непосредственно перед УЗИ). С собой нужно взять результаты предыдущих исследований, если они осуществлялись.
Проведение процедуры
Пациент ложится на кушетку. При необходимости применяется анестезирующее средство. Если процедура будет проводиться через закрытые веки, на них наносят проводящий ультразвуковой сигнал гель. Далее врач водит по открытому или закрытому (в зависимости от метода исследования) глазу датчиками. Для того, чтобы лучше рассмотреть структуры глаза с разных углов, пациента могут попросить немного подвигать глазными яблоками. Результаты УЗИ в реальном времени отображаются на мониторе компьютера. Врач изучает и расшифровывает их, а затем ставит диагноз или при необходимости отправляет пациента на дополнительные исследования.
Читайте также: Артифакия обоих глаз и глаукома — что делать
В среднем процедура длится около 15 минут.
Оценка результатов
В норме результаты исследования должны быть следующими:
- Хрусталик и стекловидное тело прозрачны. Стекловидное тело не просматривается полностью, хрусталик частично – видна только задняя капсула.
- Длина оси глаза составляет 22,4-27,3 мм, длина оси стекловидного тела – не более 16,5 мм, объем оси стекловидного тела – 4 мл.
- Ширина структуры зрительного нерва – 2-2,5 мм.
- Толщина внутренних оболочек от 0,7 до 1 мм.
- Преломляющая сила глаза – 52,6-64,21 диоптрий.
Отклонения от нормы говорят о наличии патологий. Пациенту могут понадобиться дополнительные диагностические процедуры: измерение внутриглазного давления, тонография, исследование полей зрения.
Мушки, звездочки и пятна перед глазами — причины заболевания
«Доктор, у меня перед глазами мушки!». В настоящее время жалобы такого плана остаются самыми распространёнными на приеме у врача-офтальмолога.
В обширном клиническом исследовании, проведенном британским доктором, среди опрошенных пациентов офтальмологических кабинетов около 80% людей испытывают неудобство, связанное именно с этим явлением. При выраженном дискомфорте это может вызвать депрессивное состояние и значительное снижение качества жизни.
Так почему они появляются, чем это опасно и самое главное — как лечить?
Факторы риска — миопия высокой степени, нарушения обменных процессов организма (сахарный диабет, атеросклероз), высокое артериальное давление, травмы головы и глаз в анамнезе, перенесенные офтальмологические операции, физическое истощение и др.
Виды помутнений.
1) Идиопатические плавающие помутнения — это первично возникшие помутнения. Под воздействием различных факторов структура гиалуроновой кислоты изменяется, что ведет к ее уменьшению. Волокна коллагена уже ничто не разделяет, они соединяются друг с другом и, утолщаясь, теряют свою прозрачность.
Наиболее распространенной причиной являются возрастные изменения — обычно это 40-60 лет. Помутнения становятся особенно заметны на ярком фоне, периодически попадая в поле зрения и двигаясь соответственно движениям глаза. Могут появляться в обоих глазах, но не синхронно.
Плавающие помутнения стекловидного тела небольшого размера не являются патологией, но большие пятна, попадая в поле зрения, отбрасывают на сетчатку тень и вызывают значительный зрительный дискомфорт.
2) Вторичные помутнения не связаны с изменением структуры стекловидного тела. Это всегда непрозрачные молекулы извне.
- Отслойка или разрыв сетчатки — может вызывать появление схожих жалоб — плавающих мушек, пятен перед глазами. Ощущение занавеси, вспышек и молний, снижение остроты зрения являются дополнительными симптомами. Данная патология очень серьезна, может грозить полной и необратимой потерей зрения. Любое промедление опасно! Поэтому при возникновении комплекса симптомов необходимо экстренное обращение ко врачу-офтальмологу.
- Кровоизлияние в стекловидное тело — гемофтальм. Возникает спонтанно, на фоне уже существующих изменений на глазном дне по причине сахарного диабета или артериальной гипертензии. Также причиной 18% всех кровоизлияний является тупая травма глаза или проникающее ранение.
При разрыве сосудов сетчатки, в полость глаза проникают элементы крови. Стекловидное тело теряет свою прозрачность в течение нескольких минут. В зависимости от интенсивности кровотечения потеря зрения может быть частичной или полной. Если кровоизлияние в легкой степени, то это проявляется в небольшой мутности зрения.
В дальнейшем кровь сворачивается и может сформироваться тяж от сетчатки в стекловидное тело. Этот тяж, оказывая сильное тянущее воздействие, в дальнейшем может вызвать разрыв или отслойку сетчатки. Поэтому раннее лечение гемофтальма обеспечит быстрое рассасывание сгустков крови и профилактику дальнейших осложнений.
- Воспаление стекловидного тела. Вызывается инфекцией, например токсоплазмой или цитамегаловирусной инфекцией. Из-за наличия воспалительных элементов в стекловидном теле, возникают плотные тяжи, которые будут снижать остроту зрения. Воспалительный процесс охватывает не только прозрачную структуру, но и соседние области (сетчатку, сосудистую оболочку глаза), поэтому зачастую помимо «мушек» перед глазами, пациенты чувствуют боль, выпадение целых областей поля зрения.
- Глазная мигрень. Пациент при этом страдает от приступов нарушения зрения, процесс может сопровождаться головной болью, может протекать без нее. При данной патологии отсутствует органическое поражение глаз. В группе риска молодые пациенты, преимущественно женщины с высоким уровнем стресса и физических нагрузок. Симптомы со стороны органов зрения: «мушки» перед глазами, молнии, вспышки света, мерцающие точки. Обычно, после таких симптомов, в течение нескольких часов наступает восстановительный период и зрение возвращается.
Диагностика.
- Когда стоит обратиться к врачу?
- Если число помутнений увеличивается, отмечаются другие зрительные симптомы — молнии и вспышки перед глазами, потеря бокового зрения, глазная боль — это все является признаком серьезной патологии.
- Если уже в анамнезе есть травмы или перенесенные операции на глазах — возникновение помутнений может говорить об ухудшение состояния и наличии осложнения.
- Во всех этих случаях необходим осмотр врача-офтальмолога!
На приеме.
Прием начинается со сбора анамнеза: врач уточнит время возникновения симптомов, скорость их развития, степень дискомфорта, были ли перед этим травмы или операции. Необходимо рассказать врачу о хронических имеющихся заболеваниях. Результаты анализов также могут помочь найти причину возникновения помутнений.
Объективное обследование.
Необходимо провести полное обследование состояния органа зрения пациента. Для этого проверяют остроту зрения по специальным таблицам, проводят осмотр полей зрения, оценку движения глазных яблок.
При помощи специального микроскопа проводят внешний осмотр глаз, также измеряют внутриглазное давление. Самой важной частью осмотра является исследование глазного дна в условия расширенного зрачка.
Для этого закапывается средство, эффект которого сохраняется в течение 3-4 часов после осмотра. При помощи специальных линз проводят осмотр состояния стекловидного тела и сетчатки.
Дополнительные методы исследования необходимые для уточнения диагноза, обычно назначаются врачом после проведенного осмотра, исходя из полученных данных. Например, при воспалении может понадобится микробиологическое обследование, при гемофтальме или отслойке назначают УЗИ-глаза. При глазной мигрени необходима консультация невролога.
Лечение.
Лечение возрастных изменений стекловидного тела не требует консервативного вмешательства. Обычно пациенты привыкают к небольшим плавающим помутнениям, и они не вызывают значительного дискомфорта. Лечение вторичных помутнений основано на исключении патологических состояний, вызвавших эти симптомы.
Если же лечение все-таки требуется, в арсенале современных врачей имеются методы как консервативного, так и хирургического лечения.
1) Консервативное лечение
Фармакологический витриолизис — это разжижение и растворение плотных помутнений с помощью специальных препаратов. Метод является перспективным, но малоизученным, его применение не так широко распространено.
2) Хирургическое лечение
- AG — лазерный витреолизис. Лечение помутнений в стекловидном теле стало возможным только в последнее время, благодаря совершенствованию технических особенностей лазерных установок. При лазерном воздействии происходит точечное удаление помутнения. В силу небольшого размера помутнения и расположения в заднем отделе, в данном методе важна точность и опытность хирурга. Поэтому этот метод сопряжен с рисками осложнений и прибегать к нему не рекомендуется при малых размерах помутнений. В литературе описаны случаи лечения лазером при обширных кровоизлияниях. Эффективность при этом достигла 70%, что является высоким результатом.
- Витрэктомия. Самый радикальный метод лечения. Заключается в удалении стекловидного тела с помутнениями. При этом объем удаленного вещества полностью заполняется прозрачным физиологическим раствором. Данный метод позволяет достигнуть самых высоких клинических результатов. Из минусов метода является инвазивность (т.е. необходимость выполнения проколов глаза), из-за чего повышается риск послеоперационных осложнений, наиболее частыми из которых являются помутнение хрусталика, отслойка сетчатки и внутриглазное воспаление. Витрэктомия считается последним рекомендуемым методом, в случае, когда помутнения в стекловидном теле значительно снижают остроту зрения.
Многочисленные исследования и статьи заявляют, что более 70% пациентов, имеющих плавающие помутнения, признают это скорее неприятностью, чем состоянием требующего лечения. Со временем мушки, появляющиеся в силу возрастных изменений, перестают быть заметными.
При возникновении этих симптомов необходимо исключить опасные состояния и в дальнейшем можно принять решение, исходя из влияния помутнений на качество жизни пациента.
Читайте также: Дистрофия роговицы с врастанием сосудов — где лечат в Москве
Берегите свои глаза и будьте здоровы!
Обследование глаз. Полная компьютерная диагностика нарушения зрения во Владикавказе в клинике Офтальма
Диагностика зрения
Что такое диагностика
Лучшей профилактикой глазных болезней является регулярное обследование зрения. Успешное лечение глазных заболеваний зависит от сроков их обнаружения.
Широко используемые в офтальмологии методы компьютерной диагностики зрения, основывающиеся на достижениях современной науки, позволяют проводить раннюю диагностику острых и хронических заболеваний органа зрения еще на этапе обратимых изменений.
Полная диагностика зрения способствует не только постановке точного диагноза, но, также, позволяет контролировать и эффективно управлять процессом лечения заболеваний. Стоимость обследования Вы можете узнать во вкладке «Цены».
Методы диагностики
Диагностическое обследование глаз включает в себя следующие процедуры:
Рефрактометрия — это обследование глаз, с целью определения оптической силы глаза (рефракции). Процедура в настоящее время осуществляется на автоматических рефрактометрах (рис.
1), что значительно облегчает работу врача-офтальмолога и экономит время.
С помощью данного метода диагностируются аномалии рефракции: близорукость, дальнозоркость и астигматизм (при помощи рефрактометрии можно быстро определить оси и степень астигматизма).
Визометрия — определение остроты зрения вдаль и вблизи. При этом используются таблицы для проверки зрения (рис.2), либо специальный проектор. Определение остроты зрения проводится сначала без коррекции, затем, если есть нарушения, с коррекцией (с использованием специальной оправы и линз (рис 2а).
Тонометрия — измерение внутриглазного давления (ВГД). Может проводиться несколькими способами (пневмотонометром (рис 3), , грузиками (по Маклакову) (рис.4), ручным аппланационным тонометром (рис.5), тонометром «I-Care» (рис.6).
Данная процедура является обязательной для людей старше 40 лет, с применением обязательно тонометрии по Маклакову (грузиками), т.к.
именно после 40 лет значительно повышается риск развития глаукомы, на выявление которой и направлено данное исследование.
Биомикроскопия — метод исследования переднего отрезка глаза, с помощью которого можно видеть такие ткани глаза, как конъюнктиву, роговицу, а так же глубжележащие структуры — радужку, хрусталик, стекловидное тело. Процедура проводится бесконтактно, с помощью специального прибора – щелевой лампы (рис.7).
Офтальмоскопия (после циклоплегии, т.е. осмотра на широкий зрачок) — исследование, которое позволяет офтальмологу с помощью офтальмоскопа (рис.8) или специальных увеличительных линз (рис.9), при большом увеличении рассмотреть глазное дно (рис.10): диск зрительного нерва, сетчатку, сосуды, периферию глазного дна.
Данных методов достаточно для постановки наиболее распространенных диагнозов заболеваний глаз, таких как рефракционные аномалии, катаракта, воспалительные заболевания глаза и т/п.
Диагностика ряда заболеваний, либо подготовка к оперативным вмешательствам требуют использования специальных методик диагностики.
Дополнительные методы диагностики
Исследование цветового зрения — проводится с помощью специальных таблиц (таблицы Рабкина (рис.11)) для определения нарушений цветового зрения (врожденного и приобретенного).
Периметрия – определение полей зрения наиболее эффективно это исследование проводится при помощи компьютерного периметра (рис.12). Важнейшая методика диагностики таких заболеваний, как глаукома, атрофия зрительного нерва, дистрофии сетчатки и др.
Ультразвуковые исследования глаза – объединяют несколько методик: пахиметрия (рис.13) – определение толщины роговицы (исследование обязательно перед лазерной коррекцией зрения и при подозрении на глаукому), В-сканирование (рис.
14) позволяет визуализировать глубокие отделы глаза (стекловидное тело, ход зрительного нерва, ретробульбарную (за задним полюсом глаза) клетчатку), А-сканирование (рис.15)– определение длины глаза. В-сканирование позволяет увидеть клинически значимые изменения в глубоких отделах глаза при непрозрачных оптических средах (например, при зрелой катаракте).
При помощи В-сканирования можно определить наличие новообразований, отслойки сетчатки, помутнения стекловидного тела различной причины и т.п.
Кератотопография — исследование, показывающее поверхность роговицы, её «топографическая карта». Исследование проводится перед лазерными операциями на роговице, при подозрении на кератоконус и кератоглобус. Кератотопограф (рис.16)
ОСТ (optical coherence tomography) — оптическая когерентная томография (ОКТ).
Используется для оценки состояния структур глаза при таких заболеваниях, как кератоконус (кератоглобус), атрофия зрительного нерва (глаукомной и неглаукомной природы), дистрофии сетчатки (например, оценка высоты отека сетчатки при диабетической ретинопатии, кистозном макулярном отеке, оценка динамики при лечении влажной формы макулодистрофии и т.п). ОКТ (рис.17)
ИОЛ мастер (рис.18)- комбинированный биометрический прибор, одновременно измеряющий длину глаза, кривизну роговицы, глубину передней камеры. «ИОЛ Мастер» с высокой точностью осуществляет расчет параметров искусственного хрусталика, который необходим при операциях по поводу катаракты.
Поскольку измерение проводится бесконтактным способом, процесс измерения является для пациента комфортным, исключается риск инфицирования, что важно при обследовании детей, особенно младшего возраста.
Благодаря уникальным особенностям прибора «ИОЛ–мастер», с его помощью можно осуществлять систематический контроль изменения параметров глаза в период его роста, особенно у детей с прогрессирующей близорукостью.
Аберрометрия — исследование для проведения аберрометрического анализа. Аберрометр (рис19) —диагностический прибор, определяющий имеющиеся в зрительной системе оптические искажения (аберрации), например, при близорукости, дальнозоркости, астигматизме. Наличие или отсутствие таких аберраций определяет качественные характеристики зрения.
В рефракционной хирургии (при лазерной коррекции зрения) прибор позволяет измерить индивидуальные особенности оптических искажений в 25 раз точнее, чем с помощью стандартных методов, например, рефрактометра. Это важно при планировании эксимер-лазерной коррекции зрения, для получения еще более четкого зрения после операции (Супер-LASIK).
Как проходит обследование глаз?
Полное диагностическое обследование глаз можно пройти за один день.
Занимает оно около 1,5-2 часов. Чтобы пройти полную диагностику глаз необходимо быть не «за рулем», так как, возможно, понадобится расширить зрачок. Если пациент пользуется контактными линзами желательно снять их накануне обследования.
Стекловидное тело: описание, строение, функции
Стекловидное тело — это прозрачная гелеобразная структура, которая заполняет полость глаза за хрусталиком. Эта часть глаза важна для формирования сетчатки и ее правильного функционирования.
Строение и функции стекловидного тела
Стекловидное тело на 99,7 % состоит из воды и имеет прозрачную студенистую структуру. Эта часть глаза выполняет ряд важных функций в работе наших органов зрения:
- Поддержание нормы внутриглазного давления и компенсация его перепадов при резких движениях или травмах
- Проведение световых лучей к сетчатке (важно для четкого зрения)
- Отток внутриглазной жидкости
- Обеспечение правильного расположения внутриглазных структур — хрусталика и сетчатки.
Передней частью стекловидное тело примыкает к хрусталику, а по бокам — прилежит к цилиарному (ресничному) телу. При этом всей поверхностью данный орган соприкасается с сетчаткой.
Снаружи стекловидное тело ограничивается мембраной. Мембрану делят на две части: переднюю (спереди зубчатой линии) и заднюю (сзади зубчатой линии).
Передняя часть в свою очередь разделяется еще на две. Граница между ними — связка Вигера — проходит от мембраны к капсуле хрусталика. Задняя часть соединяется с сетчаткой.
В кортикальном (внешнем) слое содержатся гиалоциты — клетки, которые синтезируют вещества, необходимые для поддержания структуры стекловидного тела (ретикулин и гиалуроновая кислота).
Над диском зрительного нерва, а также в областях кровеносных сосудов или измененной сетчатки в этом слое образуются полости — так называемые люки.
Если происходит разрыв сетчатки, эти люки тоже разрываются, что ведет к дальнейшему развитию отслойки.
Симптоматика заболеваний стекловидного тела
- Заболевания стекловидного тела могут быть врожденными и воспалительными.
- К врожденным относят болезнь Норри — генетическую патологию, при которой происходит расслоение сетчатки и за хрусталиком образуется опухоль.
- К приобретенным заболеваниям относят отслойку и разжижение стекловидного тела, появление грыж, гемофтальм и различные воспаления.
- Основные симптомы нарушений этой структуры — снижение остроты зрения и появление плавающих помутнений и вспышек в глазах («паутинок», «мушек»).
Диагностика и лечение заболеваний стекловидного тела
Для своевременного выявления заболеваний стекловидного тела или при подозрениях на их наличие применяют методы:
- Биомикроскопия, который позволяет осмотреть передний отрезок стекловидного тела
- Офтальмоскопия — для определения изменений в преретинальной области и заднем отрезке
- Ультразвуковые исследования.
Как правило, лечение нарушений стекловидного тела проходит терапевтически и лишь в особо сложных случаях — с помощью хирургического вмешательства.
Пройдите полное диагностическое обследование органов зрения в Глазной клинике доктора Беликовой и вы получите качественное лечение, назначенное вашим лечащим врачом.