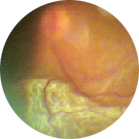
Дистрофия периферических отделов сетчатки – скрытая опасность. Эта зона сетчатки не видна при обычном осмотре глазного дна, но именно здесь возникают патологические процессы, в дальнейшем приводящие к разрывам и отслойке сетчатки. Это опасное заболевание может возникнуть у любого человека независимо от пола и возраста.
Периферическая витреохориоретинальная дистрофия (ПВХРД) встречается у людей не только с миопией и гиперметропией, но и с нормальным зрением. Заболевание протекает практически бессимптомно, вплоть до отслойки сетчатки.
К основным причинам возникновения ПВХРД в настоящее время относят наследственные факторы, а также травмы глаза и черепно-мозговые травмы, атеросклероз, сахарный диабет, гипертоническую болезнь и другие заболевания.
Особенно часто ПВХРД выявляется у людей с близорукостью. При близорукости (миопии) длина глаза увеличена, и все его оболочки, включая сетчатку, растянуты и истончены. Истончение сетчатки, особенно в периферических отделах, приводит к ухудшению кровотока, нарушению обмена веществ и образованию очагов дистрофии.
Дистрофический очаг представляет резко истонченный участок сетчатки. В большинстве случаев подобные изменения затрагивают не только сетчатку, но и прилежащее к ней стекловидное тело и сосудистую оболочку глаза.
Под действием травм, физических нагрузок (особенно работ, связанных с подъемом и переносом тяжестей, вибрацией, подъемом на высоту или погружением под воду, ускорением), стрессов, а также при повышенной зрительной нагрузке в слабых участках сетчатки возникают разрывы, в дальнейшем приводящие к отслоению сетчатки. Этому в большой степени способствуют и появляющиеся в виде витреоретинальных спаек изменения в стекловидном теле. Эти спайки, присоединяясь одним концом к дистрофическому очагу, а другим к стекловидному телу, чаще других причин способствуют разрывам сетчатки.
Особенно опасно сочетание разрывов и растяжения сетчатки при миопии.
Основные виды периферических дистрофий сетчатки
Решетчатая дистрофия
Наиболее часто выявляется у больных с отслоением сетчатки. Существует наследственная предрасположенность к данному виду дистрофии. Как правило, она обнаруживается на обоих глазах.
Осматривая глазное дно, врач видит множество запустевших сосудов, образующих причудливые фигуры в виде решетки, между которыми формируются кисты и разрывы.
Пигментация в этой зоне нарушена, по краям очаг фиксирован к стекловидному телу тяжами, которые легко могут разорвать сетчатку как в зоне дистрофии, так и рядом с ней.
Дистрофия по типу «следа улитки»
Зона дистрофии имеет вытянутую форму в виде неровной белесоватой блестящей ленты с множественными мелкими разрывами. По внешнему виду напоминает след улитки. Часто приводит к образованию крупных разрывов сетчатки.
Инееподобная дистрофия
Наследственная форма дистрофии. Изменения чаще всего симметричны на обоих глазах. При осмотре похожи на снежные хлопья, располагающиеся рядом с запустевшими сосудами.
Дегенерация по типу «булыжной мостовой»
Выглядит как множество светлых округлых очагов на периферии сетчатки, иногда с глыбками пигмента. Редко приводит к образованию разрывов и отслойки сетчатки.
Мелкокистозная дистрофия сетчатки
На глазном дне определяются множественные мелкие округлые или овальные красноватые кисты. Кисты часто сливаются и могут образовывать разрывы сетчатки.
Ретиношизис – расслоение сетчатки
Как правило, это наследственная патология – порок развития сетчатки. Приобретенный дистрофический ретиношизис обычно возникает при гиперметропии и миопии, а также в пожилом и старческом возрасте.
Разрывы сетчатки
По виду разрывы сетчатки подразделяют на:
- дырчатые;
- клапанные;
- по типу диализа.
Дырчатые разрывы чаще всего возникают в результате решетчатой и мелкокистозной дистрофий, в сетчатке зияет отверстие. Клапанным называют разрыв, когда участок сетчатки частично прикрывает место разрыва.
Клапанные разрывы появляются в результате витреоретинальной тракции, которая тянет и разрывает сетчатку. При формировании разрыва областью витреоретинальной тракции будет являться вершина клапана.
Диализ представляет собой линейный разрыв сетчатки вдоль зубчатой линии – места прикрепления сетчатки к сосудистой оболочке. В большинстве случаев диализ связан с тупой травмой глаза.
Отслойка сетчатки
Через образовавшееся в сетчатке отверстие под сетчатку попадает внутриглазная жидкость, отслаивая ее. Отставшая от своего привычного места сетчатка перестает функционировать, т.е. перестает воспринимать свет как раздражитель.
Пациенты с отслойкой сетчатки описывают этот факт как появление перед глазом черной «шторки», сквозь которую ничего не видно. Размеры мешающей смотреть «шторки» зависят от площади отслоившейся сетчатки. Как правило, сначала пропадает часть периферического зрения.
Центральное зрение в первый момент сохраняется, как и достаточно высокая острота зрения. Но это ненадолго. По мере распространения отслойки увеличивается и площадь мешающей «шторки». Как только отслойка сетчатки достигает центральных отделов, острота зрения падает со 100% до 2–3%, т.е.
такой человек больным глазом в состоянии увидеть только движение предметов у лица. Это обеспечивает частично сохранившаяся или частично прилежащая сетчатка в других участках. Если отслойка сетчатки тотальная, для этого глаза наступает полная темнота.
|
|
Отслойка сетчатки | Решетчатая дистрофия | Отслойка сетчатки с клапанным разрывом | ||
| Инееподобная дистрофия с множественными разрывами | Отслойка сетчатки с разрывом | Воронкообразная отслойка сетчатки |
Диагностика. Лечение дистрофий и разрывов. Профилактика
Полноценная диагностика периферических дистрофий и разрывов сетчатки сложна и возможна только при осмотре глазного дна опытным офтальмологом в условиях максимального медикаментозного расширения зрачка с помощью специальной трехзеркальной линзы Гольдмана, которая позволяет увидеть самые крайние участки сетчатки.
При выявлении периферических дистрофий и разрывов сетчатки проводят лечение, целью которого является профилактика отслойки.
Выполняют лазерную коагуляцию сетчатки, в результате которого сетчатка сначала слипается, а затем в течение 7–10 дней срастается с подлежащими оболочками глаза в точках воздействия лазерного излучения. Лазерная коагуляция проводится амбулаторно и хорошо переносится пациентами.
Необходимо учитывать, что процесс образования спаек занимает некоторое время, поэтому после проведения лазерной коагуляции рекомендуется соблюдать щадящий режим.
Говоря о профилактике, прежде всего имеют в виду профилактику образования разрывов и отслойки сетчатки. Основной способ профилактики этих осложнений – своевременная диагностика периферических дистрофий с последующим регулярным наблюдением и, при необходимости, проведением профилактической лазерной коагуляции.
Пвхрд глаза: в чем опасность болезни и как ее лечить?
Какое глазное заболевание скрывается за аббревиатурой ПВХРД? Это одна из разновидностей дистрофии сетчатой оболочки глаза. Очень опасный недуг, способный привести к полной потере зрения. Опасность болезни — в бессимптомном ее протекании.
Что такое ПВХРД?
ПВХРД — это периферическая витреохориоретинальная дистрофия сетчатки. При офтальмоскопии, то есть стандартном осмотре глазного дна, нельзя проверить состояние периферической области сетчатой оболочки, в которой и происходят дистрофические процессы. Они могут привести к отслоению сетчатки, что может вызвать сильную потерю зрительных функций.
ПВХРД развивается как самостоятельное заболевание или параллельно с близорукостью или дальнозоркостью. Протекает болезнь практически бессимптомно до самого отслоения сетчатки.
Почему возникает ПВХРД?
Ученые сходятся во мнении, что основная причина появления такой болезни — наследственность. При этом патология с одинаковой частотой встречается у представителей обоих полов. Возрастных рамок у недуга нет. Он может возникнуть в любом возрасте. Чаще всего наблюдается у людей, имеющих близорукость. Связано это с тем, что при миопии глаз становится более вытянутым. В результате этого растягиваются ткани зрительного органа, а сетчатая оболочка истончается.
Есть и другие причины периферической витреохориоретинальной дистрофии:
- травмы глаз и черепно-мозговые травмы;
- воспалительные процессы в органах зрения и инфекционные заболевания глаз;
- гипертония;
- диабет;
- отравление.
При дистрофии периферического отдела сетчатки к ее разрыву могут привести:
- большие физические нагрузки;
- сильный стресс;
- сильные зрительные нагрузки;
- подъем на очень большую высоту или погружение на глубину.
В каких формах протекает пвхрд?
Медики различают несколько форм данного заболевания. В их числе:
- Решетчатая дистрофия. Дегенерация сетчатки выглядит как решетка из белых полос — пустых сосудов. Между ними появляются истончения и разрывы.
- «След улитки» — вид ПВХРД, при котором очаги болезни представляют собой лентообразные полосы, напоминающие следы, которые оставляет улитка.
- Инееподобная дистрофия: изменения сетчатки напоминают хлопья снега.
- «Булыжная мостовая» — еще одно необычное название разновидности ПВХРД. Очаги поражения в данном случае имеют вытянутую форму, возле которых могут быть пигментные точки.
- Мелкокистозная ПВХРД — дистрофия, которая локализуется на крайней периферической зоне сетчатой оболочки. Кисты на приборах различаются как круглые или овальные пятна ярко-красного цвета.
Читайте также: Капли для глаз от усталости и напряжения — список лучших, отзывы
Любую форму дистрофии нужно начинать лечить как можно раньше. Если при отслоении сетчатки за нее попадет внутриглазная жидкость, зрение может быть потеряно навсегда. Лечится отслойка методом лазерной коагуляции, которая проводится амбулаторно и заключается в лазерном «припаивании» сетчатки.
Оставьте ваш комментарий:
Халязион
Халязион – это доброкачественное опухолевидное уплотнение (градина) в толще века, развивающееся на фоне закупорки и хронического воспаления мейбомиевой железы. Халязион проявляется наличием узелка и припухлости на веке, давлением на глазное яблоко, раздражением оболочек глаза, иногда – нагноением и самопроизвольным вскрытием. Диагностика халязиона обычно не требует проведения дополнительных инструментальных исследований и основывается на наружном осмотре века. Лечение халязиона может быть консервативным (инстилляции лекарственных средств, закладывание мазей, инъекции в образование) или хирургическим (удаление халязиона).
Халязион (от греч. — узелок, градинка) характеризуется хроническим пролиферативным воспалением века вокруг мейбомиевой железы, развивающимся при закупорке ее выводного канала и скоплении в ней секрета.
В клинической офтальмологии халязион является широко распространенной проблемой и составляет в общей структуре патологии век 7,4%.
Заболевание может поражать людей всех возрастов, однако чаще встречается среди взрослых лиц, преимущественно в возрасте 30-50 лет.
Халязион
Мейбомиевы железы расположены в толще хряща, имеют трубчатое строение и открываются своими выходными протоками на внутреннюю поверхность века. В каждом веке находится порядка 50-70 желез, которые вырабатывают наружный (липидный) слой слезной пленки. Функция мейбомиевых желез заключается в сохранении увлажненности глазного яблока и предотвращении испарения слезы с поверхности глаза.
В результате обтурации мейбомиевой железы образуемый липидный секрет не имеет оттока наружу и скапливается в просвете выводного протока. Этот механизм приводит к воспалению тканей вокруг железы, инкапсуляцией очага и образованию доброкачественного узелкового уплотнения на веке. Микроскопически халязион образован грануляционной тканью и большим количеством эпителиоидных и гигантских клеток.
При развитии халязиона под кожей нижнего или верхнего века появляется плотное округлое образование. Этот узелок расположен в толще хряща, не спаян с кожей, безболезненный при пальпации. Образование склонно к медленному увеличению и может достигать размера 5-6 мм.
По мере увеличения халязион становится заметен со стороны кожи, образуя припухлость и видимый косметический дефект. Со стороны конъюнктивы при осмотре выявляется участок локальной гиперемии с центральной зоной сероватого цвета.
Возможно образование нескольких халязионов одновременно на верхнем и нижнем веке.
В некоторых случаях халязион сопровождается зудом и слезотечением, повышенной чувствительностью к прикосновению. Растущий халязион может надавливать на роговицу, вызывая астигматизм и искажение зрения. Не вскрывшийся халязион, существующий длительное время, превращается в кисту со слизистым содержимым.
Течение халязиона может осложняться абсцедированием и формированием флегмоны века. При нагноении халязиона появляются симптомы воспаления: местное покраснение кожи, отек, пульсирующая боль, размягчение узелка.
Возможен подъем температуры тела и развитие блефарита. Халязион может самопроизвольно вскрываться на поверхность конъюнктивы с выделением гнойного секрета. При этом образуется свищевой ход, вокруг которого разрастаются грануляции.
Кожа век становится сухой, покрасневшей, покрытой засохшими корочками отделяемого.
Распознавание халязиона производится врачом-офтальмологом при наружном осмотре видоизмененного века.
Основными признаками образования служат выявление уплотнения в толще век размером с просяное зерно или небольшую горошину, не спаянного с окружающими тканями.
При выворачивании века отмечается локальная гиперемия конъюнктивы. При движении пораженное веко отстает от здорового и реже совершает мигательные движения.
Проведение инструментальной диагностики при халязионе, как правило, не требуется. Рецидивирующие и быстрорастущие халязионы требуют дифференциальной диагностики с аденокарциномой мейбомиевой железы. С этой целью может потребоваться проведение гистологического исследования биоптата образования.
На ранних стадиях халязиона применяются консервативные методы. Назначаются инстилляции дезинфицирующих глазных капель, закладывание за веко ртутной мази.
Для лечения халязиона могут использоваться сухие тепловые компрессы, УВЧ-терапия, массаж века и закупоренной железы.
Противопоказанием к проведению тепловых процедур служит воспаление халязиона, поскольку прогревание может способствовать распространению воспаления на близлежащие ткани с развитием абсцесса или флегмоны века.
Хорошим лечебным эффектом обладают инъекции в халязион кортикостероидных препаратов (бетаметазона, триамцинолона). Кортикостероиды вводятся в полость халязиона тонкой иглой и приводят к постепенному рассасыванию новообразования.
Хирургическое лечение
Радикальное лечение халязиона проводится хирургическим путем. Операция носит амбулаторный характер, проводится под местной анестезией через трансконъюнктивальный или кожный разрез. В ходе операции халязион вылущивают вместе с капсулой.
При образовании свищевого хода операционный разрез выполняется по всей его длине, после чего измененные ткани иссекаются. После удаления халязиона на веко накладывают швы, а на глаз — тугую давящую повязку.
В послеоперационном периоде в течение 5-7 дней рекомендуется применение противовоспалительных глазных капель или мазей.
Альтернативой классическому хирургическому методу служит лазерное удаление халязиона. В этом случае производится рассечение капсулы лазером, удаление содержимого халязиона с последующим испарением капсулы лазерным излучением.
Лазерное удаление халязиона менее травматично, не требует наложения швов и позволяет исключить рецидив заболевания.
Для предупреждения травмирования роговицы послеоперационным рубцом в течение нескольких дней пациенту рекомендуют носить мягкую контактную линзу.
Исход заболевания обычно благоприятный. После неполного удаления капсулы халязиона возможен рецидив заболевания. Для недопущения развития халязиона необходимо проведение полного объема лечения мейбомиита, блефарита, соблюдение требований гигиены при использовании контактных линз, повышение общей реактивности организма.
Ликвидация халязиона
На верхнем или нижнем веке возник узелок, похожий на ячмень. Произошла закупорка сальной железы, вызванная снижением иммунитета, инфекцией, нарушением гигиены и работы желудочно – кишечного тракта. Вначале ячмень и халязион сходны: припухлость, покраснение, уплотнение. Затем при ячмене образуется гнойник, а халязион остаётся градинкой, которая не болит, но со временем увеличивается.
Причины образования халязиона
При воспалении мейбомиевой железы, секрет которой увлажняет и защищает слизистую оболочку глаза, происходит закупорка выводного протока. Начинается разрастание ткани и получается видимая шишка. Толчком к этому могут послужить следующие факторы:
- инфекция, вызвавшая воспаление глаза;
- нарушение требований личной гигиены;
- несоблюдение правил ухода за контактными линзами;
- нанесение некачественной декоративной косметики;
- ослабление иммунных сил организма;
- поражение вирусами;
- сбой в работе желудочно – кишечного тракта или повышение сахара в крови.
Халязион в детском возрасте
У детей халязион возникает реже, чем у взрослых. Причины и симптоматика похожи. Страдают чаще от этих неприятных узелков на веке дошкольники и младшие школьники.
Для детей чаще используется консервативное лечение, на которое излечение хорошо реагируют.
Если возникает необходимость в операции, предписано предварительно сдать в лабораторию кровь, кал,мочу на те показатели, которые будут указаны в направлении. Возможны дополнительные обследования на усмотрение врача.
Хирургическое вмешательство для детей проводят под общим наркозом, местная анестезия применяется как исключение. Лазерное удаление халязиона во многих клиниках проводят детям только старше 14 лет.
Возвращение патологических изменений мейбомиевой железы для детей не редкость. Поэтому так важны профилактические меры. Обязательно нужно избавиться от опасной привычки тереть глаза во избежание инфицирования.
Диагностика заболевания
При возникновении дискомфорта в глазу, зуда, слезотечения, появления увеличивающегося узелка нужно поторопиться в офтальмологическую клинику на приём к специалисту.
Врач для диагностирования заболевания и выявления сопутствующих отклонений проводит стандарт – обследование:
- визуальный осмотр очага поражения;
- проверку остроты зрения;
- замер внутриглазного давления;
- изучение глазного дна.
Для детального контроля патологии и постановки точного диагноза применяется щелевая лампа. С помощью увеличивающих линз микроскопа с дополнительным освещением рассматривается выворот верхнего века. Халязион выглядит как легко перемещающаяся под кожей градинка.
Читайте также: Обследование пред лечением глаз пиявками (гирудотерапией)
Для исключения возможности злокачественности образования, берут его частичку для гистологии.
Для того чтобы не произошло перерождения халязиона в аденокарциному, пациенту назначают консервативное лечение противовоспалительными обеззараживающими каплями и мазями. В случае неэффективности такой терапии в образование делают инъекции гормонами. При отсутствии ярко выраженного воспаления назначают физиотерапию. В дальнейшем для
предотвращения рецидивов необходимо своевременно бороться со всеми видами инфекций, повышать иммунитет и не пренебрегать гигиеной.
Показания к операции
Халязион проходит разные стадии развития: от небольшого покраснения и отёчности до обширного опухолевого образования.
Сильно разросшийся халязион может давить на глазное яблоко, вызывать слезотечение, значительно ухудшать качество зрения. Кроме этого могут начаться воспалительные процессы.
Если медикаментозные и физиотерапевтические процедуры не оказывают должного эффекта, заболевание продолжает прогрессировать, врач назначает удаление халязиона века.
Если поставлен диагноз: халязион века, операция показана в следующих случаях:
- нарушение зрительной функции из-за появившейся градины;
- неприглядный эстетический эффект;
- многократный рецидив патологии;
- острое воспаление в области образования.
Крайне редко происходит перерождение доброкачественной опухоли в злокачественную. Однако такая вероятность существует. Гистологическое исследование проводят, как правило, после повторного появления халязиона.
В зависимости от места расположения градины, её величины, стадии развития врач выбирает подходящую методику.
Основные методы ликвидации халязиона
-
Традиционное иссечение с помощью скальпеля. Главная задача – полностью удалить образование вместе с фиброзной капсулой и прилегающие ткани. Область вмешательства обрабатывается антисептиком.
Иногда требуется убрать свищевые ходы и сросшиеся поражённые ткани. При необходимости ушивают ткани с накладыванием швов.
Для взрослых процедура проводится амбулаторно под местной анестезией (спрей или инъекция анестетика).
-
Радиоволновое удаление предусматривает вместо скальпеля использовать электрод с высокочастотными радиоволнами.
-
Лазерное удаление халязиона, продукт современных медицинских технологий, с помощью луча, проникающего на определённую глубину в ткани, безболезненно, бескровно, быстро, без осложнений убирает халязион.
В глаз закапывают обезболивающие капли, в веко вводится ультракаин. Лазерный луч разрезает капсулу и выпаривает послойно её содержимое.
Бесшовное удаление менее травматично, с минимальным периодом реабилитации.
При возникновении нагноения, проводят вначале его удаление. Только после полного исключения воспаления проводят ликвидацию проблемного узелка.
Если поход к врачу произошёл в начальной фазе воспаления, он назначит лечение лекарствами и физиотерапию. Удаление предлагают, если:
- консервативное лечение не приносит положительного эффекта;
- запущенная стадия патологии;
- поражено несколько желёз;
- болезнь возвращается многократно;
- новообразование носит злокачественный характер.
Практикуют классическое оперативное вмешательство и с применением лазера.
Хирургическое лечение века
Операция по изъятию затвердения длится около тридцати минут, обычно амбулаторно, если неосложнённый вариант.
Этапы проведения:
- местное обезболивание;
- обработка зоны вмешательства;
- накладывание зажима Люэра;
- после рассечения ткани изъятие узелка;
- наложение швов, при необходимости, и повязки с мазью;
- направление хализина на гистологию.
На следующий день повязка снимается, через три дня возможен привычный жизненный режим, на десятый день рекомендовано посещение офтальмолога. Если рассекалась конъюнктива, то показано недолгое ношение мягкой контактной линзы во избежание осложнений.
До назначенного осмотра нужно:
- самостоятельно закапывать выписанные лекарства с антибиотиком;
- избегать попадания воды;
- не трогать прооперированное место;
- отказываться от нагрузок;
- сократить время пребывания на воздухе, есть нужда в солнцезащитных очках;
- не плавать в открытых водоёмах или бассейне.
Лазерное удаление халязиона
Удаление халязиона века лазером более современный и безопасный метод. С его помощью ткани разрезаются, убирается халязион, обрабатывается место рассечения.
Швы не накладываются, нет надобности в повязке, отсутствует вероятность рецидива, так как устраняется и капсула. Сразу после операции можно жить по обычному распорядку.
На контроль к офтальмологу пациенту необходимо прийти через два дня.
Образование халязиона у детей довольно распространённое явление. Если лечение не помогает, требуется операция. Обычно перед этим назначают следующие исследования: анализы крови общий, на свёртываемость, на сахар, мочи и кала. Список может быть расширен при необходимости.
Отличие детской манипуляции от аналогичной взрослой состоит в том, что детям дают общий наркоз. У них часто возникает повторное зарождение этой горошинки на веке, поэтому так важны профилактические меры и врачебное наблюдение в течение нескольких дней.
В детском возрасте удаление проводят как традиционным способом, таки лазерным.
Как при всякой другой операции вероятны неприятные последствия:
- появление отёка, гематомы, которые исчезают через пару суток;
- деформация роговицы;
- возникновение шрама или рубца, который мешает морганию;
- инфицирование раны и её воспаление.
Для того чтобы все врачебные действия привели к благоприятному результату, желательно грамотно подойти к выбору клиники и специалиста и полностью выполнять его рекомендации.
Реабилитационный период
После хирургического воздействия время восстановления зависит от его вида. В этот период необходимо:
- строго выполнять все предписания врача, регулярно проводить назначенное лечение;
- не пропускать посещение офтальмолога для осмотра и корректировки процедур;
- вести здоровый образ жизни;
- не пытаться накладывать согревающие компрессы, проводить массаж, применять народные средства, если это не рекомендовано врачом.
Припухлость на глазном веке. Что это и как лечить
Термин «халязион» происходит от греческого слова, означающего «маленький узелок, градина». Халязион (халазион) — это медленно развивающееся опухолевидное образование, возникающее вследствие закупорки и отекания сальной железы (мейбомиевой железы) в веке.
Мейбомиевы железы находятся внутри века, сразу за ресницами. Их количество составляет около 50-70 в каждом веке. Эти железы помогают сохранять увлажненность глаз, предотвращая испарение водянистого слоя (слезы) с их поверхности. Достигается это благодаря вырабатыванию ими наружного слоя слёзной плёнки — липидного (состоящего из жирных кислот — липидов).
Зачастую халязион путают с ячменем, также проявляющимся в виде припухлости на веке. Ячмень — это инфекция сальной железы в веке. Она вызывает покраснение, отёчность, болезненную припухлость на краю или внутренней поверхности века. Ячмени обычно возникают ближе к поверхности века, чем халязион. Иногда не вылеченный ячмень превращается в халязион.
Халязион — широко распространённая глазная проблема. Это заболевание поражает людей всех возрастных групп, но больше взрослых, чем детей, и встречается чаще всего в возрасте 30-50 лет.
Симптомы халязиона
Сначала халязион выглядит и ощущается так же, как ячмень: отёчное веко, умеренная боль и раздражение.
Однако эти симптомы исчезают спустя 1-2 дня, но остаётся округлая, безболезненная припухлость в веке, медленно растущая в течение первой недели.
Изредка припухлость продолжает расти и может давить на глазное яблоко, вызывая небольшую размытость зрения. Возможно образование красного или серого пятна на обратной поверхности века.
Если халязион вырастает очень большим, то может стать болезненным.
Причины
Причины возникновения большинства халязионов не ясны, но железы могут закупориваться из-за инфекции, как при ячмене, или при их аномальном росте, как при опухоли (хотя это редкость).
Кожные заболевания, которые вызывают инфекцию или воспаление, такие, как себорейный дерматит или розацеа, также могут вызывать закупорку желез.
В большинстве случаев такие закупорки разрешаются самостоятельно, и содержимое выходит наружу естественным путём. Но если этого не происходит, то формируется халязион.
Лечение халязиона
Около 25 процентов случаев халязиона не имеют симптомов и проходят без какого-либо лечения. Для остальных случаев существует несколько методов лечения.
Самопомощь. Горячие компрессы, с последующим массажем глаз, могут помочь устранить закупорку и высвободить содержимое очага воспаления. Для компресса используйте салфетки, смоченные в подогретой, но не обжигающе горячей, воде. Компресс должен быть комфортен для кожи.
Положите его на веко приблизительно на 15 минут. Повторяйте эту процедуру 4-6 раз в день. Массируйте веко пальцем, круговыми движениями, направленными кверху, если халязион находится на нижнем веке, или книзу, если на верхнем. Вы должны делать это в течение минуты.
Читайте также: Болезнь Микулича — лечат ли в глазных клиниках Москвы?
Массаж поможет устранить закупорку и высвободить скопившееся содержимое.
Инъекции стероидов. Для лечения халязиона могут быть использованы инъекции стероидов. Это уменьшает воспаление в течение 1-2 недель после инъекции. Доктор вводит стероиды прямо в центр халязиона через покровные ткани внутренней стороны века.
Хирургия. Если халязион очень большой, приносит дискомфорт либо постоянно рецидивирует, то может понадобиться его хирургическое удаление. Оно выполняется путем разреза и выскабливания (кюретаж). Эта процедура обычно проводится в амбулаторных условиях или на дневном стационаре.
Местный анестетик используется для полной блокады болевой чувствительности в области глаза. Операция длится около 20 минут. После проведения процедуры вам будет назначена антибактериальная глазная мазь.
Веко может стать отёчным, на нём также могут появиться кровоподтёки в течение первой недели после операции. Если халязион возникает повторно, несмотря на лечение, необходимо пройти осмотр у терапевта.
Иногда халязион может быть вызван другой предрасполагающей патологией, такой, например, как кожные заболевания, или (очень редко) припухлость может оказаться злокачественной опухолью.
Пхрд сетчатки глаза — что это такое? диагностика и лечение в клинике сфера
Расшифровка аббревиатуры «ПХРД» звучит как «Периферическая хориоретинальная дистрофия». Это — медицинский термин, используемый для обозначения патологического состояния, характеризующегося истончением сосудистой и сетчатой оболочки глазного яблока по краям. Заболевание опасно тем, что на ранних стадиях ничем не проявляет себя. Даже при обследовании её бывает непросто выявить.
ПХРД сетчатки является достаточно распространённым офтальмологическим заболеванием, и медицинская статистика утверждает, что число страдающих от неё пациентов увеличивается с каждым годом. В половине случаев оно поражает тех, у кого имеются нарушения рефракции, более 40% из которых составляют пациенты с близорукостью.
Патология одинаково часто поражает женщин и мужчин и бывает врождённой или приобретённой вследствие воздействия тех или иных факторов. Заболевание является одним из видов периферической дистрофии сетчатки. Второй — витреохориоретинальная дистрофия, при которой в процесс вовлечено стекловидное тело.
В зависимости от причин, которые привели к развитию заболевания, оно может быть первичным и вторичным.
| Первичный | Является врождённым, развивается вследствие генных мутаций и передаётся по наследству от близких родственников. Проявляется в раннем детском возрасте. |
| Вторичный | Чаще всего поражает пациентов с миопическими или гиперметропическими нарушениями рефракции, но иногда может появиться и при отсутствии подобных нарушений.Причины, которые приводят к развитию, заключаются в следующем:
|
Периферическая хориоретинальная дистрофия сетчатки развивается вследствие нарушений кровоснабжения глаз и дефицита кислорода. Поскольку самыми чувствительными к подобным сбоям являются края сетчатой оболочки, патологические процессы поражают в первую очередь их. Даже при проведении офтальмологического осмотра глазного дна на начальных стадиях заболевания, аномальные изменения не заметны, что делает его особенно опасным.Первые клинические проявления пациент ощущает после того, как переболел заболеваниями инфекционной этиологии или у него обострился хронический сахарный диабет. При миопических нарушениях сетчатая оболочка поддаётся растяжению, а поэтому ещё сильнее истончается на периферии. Симптоматика патологии заключается в следующем:
- нарушение периферического зрения и, как следствие, сложности с ориентацией в пространстве;
- невозможность выполнения ряда работ из-за сужения поля зрения по концентрическому типу;
- иногда пациенты жалуются на появление мушек перед глазами или слепых областей в поле зрения.
Как правило, центральное зрение при периферической хориоретинальной дистрофии обоих глаз не страдает. На наличие разрывов сетчатой оболочки указывают жалобы на молнии и вспышки перед глазами. Данный симптом является осложнением заболевания.
Он развивается вследствие того, что истончённые по краям области разрываются из-за воздействия таких факторов, как физические нагрузки, вибрации и погружение под воду.
Помимо этого, высок риск отслоения сетчатой оболочки, а также развития кровотечения с излиянием крови в стекловидное тело глазного яблока.
Для того, чтобы назначить адекватное лечение патологии, нужно правильно поставить диагноз.
В процессе офтальмолог проводит сбор анамнеза и физикальный осмотр, а также ряд диагностических исследований, которые при наличии заболеваний позволяют выявить следующие нарушения:
- наличие пятен тёмного и светлого цвета, включений жёлто-белого цвета или прерванных линий над поверхностью сетчатой оболочки, а также её истончение (офтальмоскопическое исследование);
- нарушения рефракции зрения миопического или гиперметропического типа (рефрактометрия);
- сужение зрительных полей по концентрическому типу (периметрия);
- патологические изменения сосудистой оболочки (флуоресцентная ангиография сетчатой оболочки);
- отсутствие патологических изменений центрального зрения и ухудшение периферического (визометрия).
УЗ-сканирование даёт возможность получить изображение дистрофических изменений и оценить их.
Тактику лечения разрабатывает офтальмолог, принимая во внимание результаты диагностики и индивидуальные показатели пациента. Методики консервативной терапии применяют если патологическое состояние практически не проявляет себя. В процессе применяют фармакологические средства, которые:
- сводят к минимуму развитие аномальных кровеносных сосудов;
- исключают риск формирования тромбов;
- стимулируют восстановительные процессы и обмен веществ в стенках кровеносных сосудов;
- улучшают способность к усвоению кислорода.
Помимо этого, пациенту назначают приём витаминных комплексов.
Что касается хирургических методик, то к ним прибегают если консервативное лечение не даёт желаемых результатов и заболевание прогрессирует, или — на запущенных стадиях процесса.
Лазерная терапия в данном случае направлена исключение риска разрывов и отслоения сетчатой оболочки. Она предусматривает коагуляцию сосудов на самых тонких участках.
Пройти точную диагностику и узнать свой диагноз, а также вылечить заболевание можно в офтальмологической клинике профессора Эскиной. Мы располагаем уникальным комплексом оборудования, которое позволяет эффективно лечить офтальмологические заболевания, и ПХРД — не исключение. Записаться на приём к ведущим отечественным специалистам можно по телефону: +7 (495) 139-09-81.
Макулодистрофия сетчатки
Виды периферических дистрофий сетчатки
- ПХРД — периферическая хориоретинальная дистрофия: мелкокистозная дегенерация, ретиношизис, сенильная хориоретинальная атрофия, гипертрофия пигментного эпителия и др. Течение стабильное, осложнения дают редко.
- ПВХРД — периферическая витрео-хориоретинальная дистрофия: «решетчатая», «след улитки», «инеевидная», тракционные пучки и др. Высокий риск возникновения отслойки сетчатки.
Важно ! ПВХРД часто протекает бессимтомно.
Обнаружить ПВХРД при обычном осмотре глазного дна практически невозможно. Обследование необходимо проводить при максимольно расширеном зрачке специальной линзой Гольдмана.
Лечение:
ПХРД. Динамическое наблюдение. Не требует лазерного вмешательства.
ПВХРД. Некоторые виды требуют отграничительная лазерной коагуляции с целью склеиваения и отграничения «опасных» участков сетчатки.
В офтальмологическом центре восстановления зрения квалифицированные врачи помогут остановить развитие такой патологии, как дистрофия сетчатки. Лечение и диагностика осуществляются на современном и высокоточном оборудовании. Это значит лишь то, что вероятность врачебной ошибки исключена полностью.
Пройдя комплексную диагностику, пациент получает рекомендации от квалифицированного офтальмолога. В зависимости от степени развития зрительной патологии может быть назначено медикаментозное или хирургическое лечение.
Какие методы используются для восстановления зрения, если речь идет о такой патологии, как дистрофия сетчатки? Лечение лазером – это наиболее оптимальный метод, при помощи которого можно восстановить зрение за короткий период.
Все плюсы обращения в офтальмологический центр «Доктор Визус»
Первое, на что стоит обратить внимание потенциальных пациентов – комплексная диагностика и лечение производится с помощью современного оборудования. Высокоточный компьютер сможет представить вниманию квалифицированного офтальмолога детальную картину состояния оптической системы глаза. Все это позволит использовать один из самых эффективных методов лечения для каждого пациента.
Этот мир стоит того, чтобы наслаждаться его красотой! Своевременная диагностика позволяет выявить то или иное офтальмологическое заболевание еще на ранних сроках. Лечение дистрофии сетчатки глаза в Москве в офтальмологическом центре восстановления зрения – это оптимальное решение для каждого, кто желает увидеть этот мир новыми глазами.