Кожное заболевание, сопровождающееся сыпью – частое явление, поражающее лиц всех возрастов. Уязвимы в этом отношении маленькие дети. Часто встречающийся недуг – везикулопустулез у новорожденных. В статье будет рассмотрена его этиология, причинные факторы возникновения, особенности лечения.
Этиологические факторы
Это заболевание, имеющее инфекционную природу, выражающуюся в воспалении устьев потовых желез. Оно дает о себе знать на протяжении первых 7 дней жизни малыша, к концу первой недели. Болезнь диагностируется часто. В медицинской практике регистрируется 25-50 случаев недуга на 100 деток, которые в раннем возрасте перенесли дерматологическую патологию. При адекватном лечении прогноз на полное выздоровление хорош.
Вызывают это состояние стафилококки, стрептококки. Иногда в качестве возбудителя выступает кишечная палочка, клебсиелла. Риск заражения становится выше, если не обеспечен рациональный уход за кожей младенца, его слишком обильно укутывают, используя для этого не проглаженные пеленки. Зачастую заболевание поражает детей, родившихся недоношенными, имеющих слабые защитные функции организма. Искусственное кормление, высокая потливость, диатез – все это факторы риска.
Инфекционное явление проникает в организм следующими путями.
- Врожденный способ. Предполагает, что сначала инфицированию подлежит мать, а затем болезнь передается малышу, когда он находится внутри утробы или проходит через родовые пути. Обычно недуг заявляет о себе в первые сутки после появления на свет.
- Приобретенный тип. Малыш рождается здоровым, но подвергается заражению в условиях стационара – от персонала, который за ним ухаживает.
Симптомы и признаки
Болезнь обычно проявляется, когда малыш рождается ослабленным, общие симптомы таковы:
- резкое повышение телесной температуры до 30 градусов;
- недостаточно хороший аппетит;
- постоянный плач и беспокойство;
- пересыхание губ и полости рта.
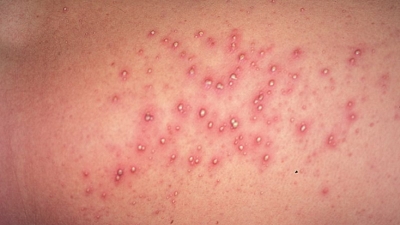
Если течение ничем не осложнено, в качестве основных признаков выступают высыпания на кожном покрове. Их можно охарактеризовать следующим образом:
- образование небольших пузырьков, имеющих размер с горошину или менее;
- заполнение их прозрачным содержимым, которое впоследствии подвергается помутнению;
- образование на основе прыщиков небольших гнойничков, которые покрываются корочкой;
- кожа при этом заметно краснеет;
- количество и плотность высыпаний может разниться;
- период появления болячек зависит от того, в какой момент произошло инфицирование.
Все признаки подразделяются на общие и местные. Первые проявляются во всем теле, в то время как вторая группа затрагивает исключительно кожный покров и протекает проще.
Локализация высыпаний у новорожденных
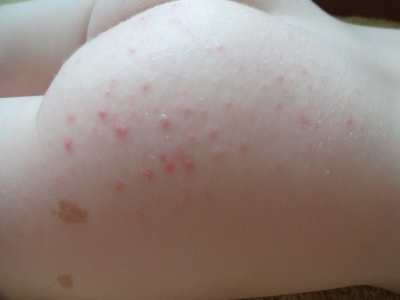
У детей болячки образуются в волосистой области головы, в зоне естественных складок кожи, конечностей, туловища и верхней части спинки. В процессе своего развития везикулы и пустулы проходят несколько ключевых этапов.
- Появление небольших пузырьков, размером с горошину. Они образуются на месте присутствия потовых желез, в частности – в волосистой зоне головки, на кожных складках, спинке, ягодицах.
- Каждый прыщик содержит внутри жидкость. Поначалу она прозрачная, а затем можно отследить постепенное помутнение. Вокруг каждого пузырька выражена гиперемия (кожное покраснение), что свидетельствует об активном воспалительном процессе.
- Общее число высыпаний может быть различным и зависит от состояния здоровья малыша, степени развития иммунной защиты и прочих факторов. Оно может составлять 1-2, а может равняться 20-30.
- Проходит время, и пузырьки с жидким содержимым начинают вскрываться, из них выходит отделяемое. Гнойнички впоследствии покрываются коркой, которую можно без труда снять.
- После того как пузырьки заживают, на их месте не остается ни кожных повреждений, ни рубцов, ни царапин, ни каких-либо других следов.
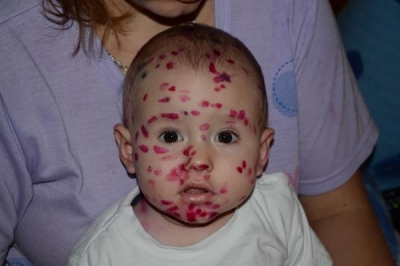
Важно знать! Осложненная форма патологии обычно формируется у детей, которые имеют слабую иммунную защиту. Поэтому лечение включает в себя ее усиление.
В процессе проведения осмотра в медицинском кабинете специалист определяет места локализации поражений, а также степень их распространенности, способность образовывать слияния. Периодичность образования кожной сыпи зависит от момента инфицирования. При отсутствии лечения пузырьков становится все больше, усугубляются и общие признаки проявления болезни.
Дифференциальная диагностика
В процессе постановки диагноза врачом производится сопоставление всех данных. У матери педиатр поинтересуется наличием нарушений, рисковых факторов, первичной локализацией везикул. В процессе других мероприятий происходит выявление патологических элементов на тех или иных кожных участках.
Есть несколько состояний, от которых следует отличать везикулы и пустулы у маленьких деток:
- потница;
- чесотка;
- дерматит.
Дело в том, что при этих состояниях также образуются соответствующие симптомы в виде сыпи, жара, плаксивости и отсутствия аппетита. Поэтому на ранних порах развития недуга следует обратиться к врачу.
Методы лечения
Цель терапевтического процесса заключается в проведении санации (оздоровления) покровов кожи. Если возбудитель проявляет себя в легких формах, терапия осуществляется под контролем педиатра или семейного специалиста. Если речь идет о повышенной телесной температуре, изменениях ОАК, постоянных рецидивах, усугубляющихся общим ослаблением иммунной защиты и прочими фоновыми заболеваниями, показано стационарное лечение.
Местные направления терапевтического процесса предполагают избавление от болячек. Для этого берется стерильная иголка, и осуществляется аспирация отделяемого, что сопровождается тщательной обработкой зоны поражения с применением стерильного ватного диска. Для протирания кожного покрова широко используется фурацилин, а 2 раза в сутки осуществляется прижигание с помощью перманганата калия, спирта.
Если пустулы поразили складки кожи, нередко используется порошок с содержанием вещества неомицин. При образовании температуры, лихорадочного состояния и жара, а также в случае общей интоксикации тела происходит применение антибиотических составов, имеющих широкий спектр действия. Предпочтение обычно отдается препарату Цефуроксим, Цефаклор.
После получения первых результатов врачи назначают прием этиотропных антибактериальных составов. Если столбик термометра повысился до отметки более чем в 38,5 градусов, используются жаропонижающие препараты – парацетамол, ибупрофен. Широко используются направления терапии, предполагающие отсутствие медикаментов. Новорожденным чаще всего назначают:
- облучение ультрафиолетом;
- ванны гигиенического характера;
- народные рецептуры.
Рецепты народной медицины
Поскольку предвестницей болезни является потница, для предотвращения осложнений и образования пустул, везикул, можно использовать снадобья, изготовленные по рецептам народной медицины. Для этого могут браться различные ингредиенты, преимущественно травы.

- По 1 чайной ложке берутся следующие виды сырья – цветки арники и тысячелистника. Вся эти смесь заливается одним стаканом кипятка и оставляется на 2 часа для настаивания. С помощью полученного настоя необходимо обмывать ребенка дважды или трижды в сутки.
- Эффектом обладает еще один состав на растительной основе. Необходимо взять ингредиенты: ½ чайной ложки травы боярышника, хвоща и мяты и 1 чайной ложки чистотела. Эта смесь заливается 1 стаканом кипятка и используется для обмывания тельца младенца дважды или трижды в день.
- Используется для обмывания крохи и отвар на основе ромашки, который просто добавляется в ванночку для купания.
Важно знать! Приведенные средства – лишь способы вспомогательной медицины. Они не могут являться самостоятельными вариантами лечения и применяются строго после консультации со специалистом.
Способы профилактики
Профилактический комплекс должен стартовать еще до того, как кроха появится на свет. Обследуются родовые пути женщины на предмет патогенной микрофлоры, а при необходимости их санируют до начала родовой деятельности. Раннее прикладывание к материнской груди окажет помощь в заселении организма малыша материнской микрофлорой, что обеспечит уровень защиты.
Существенную роль играет проведение гигиенических процедур:
- ежедневное купание младенца;
- протирание кожных складок салфетками, смоченными в кипяченой воде;
- регулярное прикладывание крохи к груди;
- прохождение регулярного обследования при беременности;
- соблюдение нормального температурного режима;
- проветривание комнаты, в которой находится ребенок;
- тщательная глажка пеленок и постельного белья малыша.
Прогноз при должном лечении благоприятный. Желаем вам здоровья и хорошего настроения!