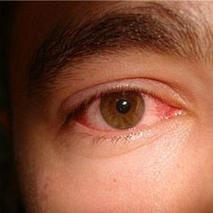
Синдром красного глаза — это не отдельное заболевание, а симптом комплекса болезней, объединенных покраснением слизистой глаза. Проявившееся покраснение глаз может стать свидетельством множества заболеваний, в том числе и требующих неотложного вмешательства. Применение лекарственных препаратов и различных методов лечения напрямую зависят от механизма развития конкретного заболевания.
Причины покраснения глаз
Среди заболеваний, сопровождающихся синдромом красного глаза, довольно большой процент поддается лечению. Серьезные травмы глаза, приступы глаукомы, язвенные поражения роговицы нуждаются в срочном хирургическом лечении, а такие заболевания как увеит, иридоциклит и ирит требуют серьезного обследования и выяснения причин, которые могли спровоцировать развитие воспалительного процесса.
Одной из основных причин развития воспаления глазных яблок является конъюнктивит. Различают конъюнктивиты бактериального, вирусного, грибкового происхождения, а также развившиеся вследствие хламидийной инфекции или аллергической реакции.
Каждое заболевание имеет разную клиническую картину, поэтому помимо доскональной диагностики потребуется разработка индивидуальной схемы лечения.
Неправильно подобранные лекарственные средства могут привести к усугублению симптомов и к развитию серьезных осложнений.
Синдром красного глаза зачастую является проявлением сухости глаза, возникающей результате нарушения слезообразования. В данном случае применение препарата искусственной слезы позволяет устранить развитие заболевания и купировать неприятные ощущения.
Симптомы заболевания
Все заболевания, которые можно объединить в одну большую группу – синдром красного глаза – сопровождаются рядом симптомов:
- покраснение конъюнктивы (наиболее характерный признак начавшегося воспалительного процесса);
- боль в глазах;
- светобоязнь;
- обильное слезотечение;
- проявление зуда, жжения;
- ощущение инородного тела;
- развитие отека.
Основной жалобой при возникновении синдрома красного глаза является боль, которая может сопровождаться слезотечением, неконтролируемым сокращением глазных мышц и реакцией на световые раздражители.
Совокупность этих симптомов свидетельствует об остроте воспаления и требует срочного вмешательства.
К числу заболеваний, которым свойственна данная симптоматика, относят острый приступ глаукомы, воспаление роговицы глаза (кератит), а также аденовирусную форму конъюнктивита.
Помимо вышеперечисленных симптомов, при развитии острого приступа глаукомы отмечается сильная боль, иррадиирущая в соответствующую половину головы, появление тошноты, помутнение роговицы и развитее ригидности зрачка.
Такое заболевание, как кератит, характеризуется появление слизисто-гнойного отделяемого, повреждением эпителия, появлению инфильтратов.
При развитии аденовирусного конъюнктивита больше всего беспокоит светобоязнь и обильное слезотечение. Важным признаком этого процесса является образование пленки на слизистой глазного яблока. В скором времени возможно и вовлечение в процесс второго глаза, увеличение лимфоузлов.
Перенесенная ранее вирусная инфекция или контакт с человеком, больным ОРВИ, может стать подтверждением диагноза. Наименее распространен зуд, т.к. зачастую связан с аллергической реакцией, но как было сказано выше, может стать симптомом аденовирусного конъюнктивита.
Характерным признаками аллергии является отечность и сезонность (как правило, это весенне-летний период).
Демодекозный блефароконъюнктивит развивается на фоне синдрома сухого глаза и чаще всего свидетельствует о развитии хронического процесса, о чем говорит его волнообразное течение. Для того чтобы провести правильную диагностику, нужно брать во внимание и отделяемое из глаз.
Пациент, как правило, описывает свое состояние фразой «гноятся глаза», но характер выделений может быть самый разный – слизистый, гнойный, пенистый, желтого, зеленого или белесоватого цвета.
Каждый из этих моментов позволит диагностировать причину развития воспалительного заболевания.
Характерным признаком такого заболевания, как аденовирусный конъюнктивит, является слизисто-серозное отделяемое, в то время как появление гноя символизирует о бактериальной инфекции.
Диагностика синдрома красного глаза и методы лечения
Чаще всего врач-офтальмолог имеет дело с запущенными случаями, т.к. большинство пациентов пытаются лечиться самостоятельно, используя народные способы лечения или руководствуясь знаниями, полученными из интернета.
Для того чтобы назначить правильное лечение, нужно собрать подробный анамнез и установить все жалобы пациента, описать клиническую картину и проанализировать ситуацию.
Лабораторная диагностика становится верным помощником, который позволит выявить причину возникновения такого признака, как синдром красного глаза, и подобрать для каждого случая индивидуальную схему лечения.
Клиники Москвы
Ниже приводим ТОП-3 офтальмологических клиник Москвы, где можно пройти диагностику и лечение синдрома красного глаза.
Колющая боль в глазу – причины и лечение на сайте офтальмологического центра “МГК-Диагностик”
Среди офтальмологических проблем, которые могут приводить к появлению этого симптома, выделяют:
- Закрытоугольную глаукому (боль при этом резкая и возникает внезапно);
- Отрытоугольная глаукома (болевые ощущения обычно умеренной интенсивности);
- Астигматизм (особенно при невозможности выполнить его коррекцию);
- Блефарит, сопровождающийся воспалением век (при этом также появляется ощущение инородного тела в глазу);
- Конъюнктивит (сопровождается неинтенсивной болью, а также зудом, гнойным отделяемым);
- Ячмень (при этом интенсивность колющей боли во многом зависит от стадии патологического процесса).
Читайте также: Все глазные капли для защиты роговицы (кератопротекторы) — каталог, сравнение, отзывы
Диагностика в зависимости от дополняющих болевой синдром симптомов
Боль может сопровождаться дополнительными симптомами, которые помогут врачу поставить верный диагноз, а вам, при прочтении данной статьи – выбрать врача необходимой специализации.
Боль и отек глаза характерны для:
- флегмоны слезного мешка, которая возникает как осложнение длительно нелеченного воспаления века. Описана в разделе «Если болят не только глаза, но и голова»;
- флегмоны глазницы (описана в разделе «Когда болят веки»);
- абсцесса или флегмоны века (ищите в разделе «Когда болят веки»);
- фурункуле века;
- герпетическом поражении века и других патологиях, описанных в разделе «Когда болят веки»;
- склерита;
- склерокератита;
- ячменя;
- блефарита (воспаления век);
- если отек и боль появились после сна в неудобном положении или наклонов, когда уровень глазниц находился ниже уровня сердца, это значит, что сосуды, отвечающие за отток крови от нижележащих областей, стали слабее.
Боли в глазах и тошнота развиваются при:
- остром приступе глаукомы;
- гипертоническом кризе;
- мигрени;
- менингите;
- инсульте;
- опухоли мозга;
- энцефалите;
- эндофтальмите;
- флегмоне любого участка в области глазниц.
Когда появляются боль в глазах и мушки, это может быть:
- шейный остеохондроз;
- задний увеит: тогда зрение как будто затуманено, при этом перед глазами «плавают» точки;
- артериальная гипертония;
- деструкции стекловидного тела;
- отслойка сетчатки;
- нейроциркуляторная дистония;
- анемия – сниженное количество гемоглобина;
- авитаминоза или гиповитаминоза;
- внутриглазная опухоль, которая проявляется не только болью, но и снижением остроты зрения, изменением цвета радужной оболочки;
- мигрень с аурой;
- поражение сетчатки при сахарном диабете;
- аура при синдроме Моргании-Адамса-Стокса (кратковременных приступах остановки работы сердца);
- снижение артериального давления из-за резкого вставания. Это усиливается препаратами, снижающими артериальное давление, антидепрессантами, мочегонными средствами.
Боль в глазах при движении глаз характерна для:
- флегмоны глазницы. В этом случае веки отечны, око выпучено, наблюдаются симптомы общей интоксикации;
- зрительном неврите;
- орбитальном целлюлите;
- высокой температуре тела;
- опоясывающего герпеса;
- травмы глазных яблок;
- воспаления мышц-глазодвигателей (миозита).
Если боль развивается, когда плачешь, это говорит о возможном точечном нарушении целостности роговицы (например, эрозии). В случае, если синдром характеризуется тупым, распирающим характером, усиливается при движении глазными яблоками, это может означать, что у человека повысилось внутриглазное давление.
Проявления, которые сопутствуют резкой режущей боли, зависят от спровоцировавшей их причины. Возможно развитие у пациента следующей дополнительной симптоматики:
- понижение остроты зрения;
- синдром сухости глаза;
- усиленное слезотечение;
- выраженное покраснение конъюнктивы;
- светочувствительность;
- сильный отёк век;
- головные боли и головокружения;
- формирование новообразований в уголке органа зрения либо в области век.
Принципы лечения
При появлении этого неприятного симптома вне зависимости от причины желательно посетить офтальмолога. Врач после осмотра и обследования установит истинную причину появления колющей боли в глазу и посоветует терапию. Если выявлена серьезная патология, то для сохранения зрения может потребоваться даже хирургическое вмешательство.
Причин появления боли в глазах — масса. Целенаправленно бороться с болью в глазах нет смысла, пока не будет найдена и устранена истинная причина появления этого симптома.
Боль как симптом исчезнет на фоне лечения основного заболевания:
- При глазной боли, спровоцированной длительной работой за компьютером, необходимо ограничить время пребывания за техникой, делать гимнастику для глаз, а также использовать увлажняющие глазные капли;
- При глазной боли, вызванной воспалительными заболеваниями глаза, назначают местно антибактериальные, противовирусные и антисептические средства;
- При глазной боли, вызванной глаукомой, назначают средства, снижающие внутриглазное давление;
- При глазной боли, вызванной мигренью, назначают противомигренозные препараты, а также НПВС;
- При глазной боли, спровоцированной невралгией тройничного нерва, больному приписывают противосудорожные средства, спазмолитики и миорелаксанты;
- При глазной боли, вызванной синуситом, назначают антибактериальные и антигистаминные средства, сосудосуживающие капли в нос.
Если же боль вызвана травмой глаза, нужно проделать следующее:
- Промыть глаз проточной водой;
- Если инородное тело расположено поверхностно, постараться его удалить с глаза. При проникающих ранениях нельзя пытаться самостоятельно извлечь инородное тело из глаза;
- Для обеззараживания в оба глаза закапать по одной капле сульфацила, альбуцида или гентамицина;
- Наложить стерильную повязку на больной глаз. При проникающих ранениях повязки накладывают на оба глаза.
- Срочно обратиться в медпункт.
Читайте также: Как пользоваться линзами для глаз — правила ношения
Григорова Валерия, врач, медицинский обозреватель
15, всего, сегодня
Цены
Факоэмульсификации катаракты с имплантацией искусственного хрусталика ИОЛ является на сегодняшний день самым эффективным способом избавиться от заболевания. Других альтернативных методов лечения (приборы, БАДы, капли и т.д.
) помутневшего хрусталика не существует. Сама операция является безопасной и эффективной и признана ВОЗ (Всемирной Организацией Здравоохранения) единственной хирургической операцией, полностью восстанавливающей функции органа.
Стоимость лечения катаракты складывается из нескольких составляющих: предоперационного осмотра (консультации хирурга катарактолога), анализов, стоимости самой факоэмульсификации и искусственного хрусталика (ИОЛ), услуг анестезиолога. Так же сюда можно включить расходы на антибактериальные и противовоспалительные капли, которые пациент закапыает в течение месяца (в среднем) после хирургического вмешательства.
Ниже представлена обновляемая cводная таблица, в которой собрана информация по ценам на лечение катаракты офтальмологических центров Москвы (данные прайс-листов с официальных сайтов клиник).
Стоимость указана за проведение факоэмульсификации не осложненной катаракты на одном глазу.
В общую сумму может быть включена ИОЛ начального уровня, в ряде случае цена указана без стоимости искусственного хрусталика (оплачивается отдельно).
Кроме того, в клиниках могут проходить различные акции и предоставляться скидки (сезонные, пенсионерам, на определенные модели искусственных хрусталиков и т.д.).
| Название клиники | Стоимость операции, руб. |
| Московская Глазная Клиника | 39 500 (с ИОЛ) |
| Клиника доктора Шиловой | 45 000 |
| Глазная клиника доктора Беликовой | от 35 000 (с ИОЛ) |
| МНТК им. Федорова | 25 800 |
| Институт им. Гельмгольца | 56 000 |
| Клиника доктора Куренкова | 59 000 |
| Клиника доктора Яковлева | 58 000 |
| Клиника «Эксимер» | 40 500 |
| Центр Игоря Медведева | 45 000 |
| «Леге Артис» | 43 500 |
| «Сфера» (проф. Эскиной) | 41 000 |
| «Восток-Прозрение» | 57 000 |
| Центр Дементьева | 75 000 |
8 экспертных ответов на вопросы о лазерной коррекции зрения
Раньше людям с плохим зрением приходилось обходиться очками, линзами или на крайний случай радиальной кератотомией (хирургической операцией, в ходе которой хирург делает надрез на роговице глаза). Но с появлением лазерной коррекции зрения у многих появился шанс избавиться от неудобных очков или линз и не рисковать зрением, проходя радиальную кератотомию с высокой вероятностью послеоперационных осложнений.
На данный момент лазерная коррекция зрения является для многих совершенно непонятной процедурой, из-за чего немало людей избегает её. Сегодня эксперты из офтальмологического центра «МГК-Диагностик», вспомогательного подразделения «Московской Глазной Клиники» (МГК), ответили на несколько вопросов, которые наши читатели задавали на тему лазерной коррекции зрения.
1. Какие техники лазерной коррекции зрения существуют?
Существует три основных метода лазерной коррекции: ФРК, LASIK и Femto-LASIK. Не будем углубляться в методики и перечислим только достоинства и недостатки каждой из этих процедур. Начнём с ФРК — фоторефракционной кератэктомии.
ФРК — это менее травматичный, по сравнению с радиальной кератотомией, метод коррекции зрения.
При этом методе практически не меняется физическая прочность глаза, и поэтому отсутствуют дополнительные ограничения на физические нагрузки и образ жизни пациента во время реабилитации. Кроме того, это одна из самых недорогих процедур.
В нашей клинике ФРК обойдётся в 25 тысяч рублей за один глаз. Из недостатков отметим дискомфорт в области глаза в течение нескольких дней (3–4 дня при обычной ФРК и 1–2 дня при трансэпителиальной ФРК) и длительное восстановление зрения до 100 %.
В последнее время наиболее широко применяются именно LASIK и Femto-LASIK.
Подробнее о ценах на лазерную коррекцию зрения →
2. А это вообще больно?
Во время операций мы применяем достаточно сильную анестезию каплями, из-за чего боли пациент не чувствует. Не буду врать, полностью комфортной эту процедуру не назовёшь, и могут быть ощущения прикосновения и давления на глаз.
Самые неприятные ощущения возникают после операции, когда проходит эффект от анестезии (через 20–30 минут). У пациента может проявиться слезотечение, светобоязнь, ощущение инородного тела.
Этот дискомфорт длится около 3–4 часов, и к вечеру все неприятные ощущения проходят.
3. Выглядит всё это страшновато. Получается, что глаз будут фиксировать и в него, по сути, будут «стрелять» лазером? Или что? А если человек запаникует и начнёт вращать глазами в разные стороны — что тогда?
Читайте также: Антоциан Форте — инструкция, цена, отзывы
Если пациент паникует и начинает вращать глазом, то лазер автоматически отключается. В любом лазере установлена система слежения за глазом, которая называется Eye tracking. Эта система определяет ориентацию оптической оси глазного яблока в пространстве, и лазер автоматически следует за обрабатываемой точкой.
Могу точно сказать, что риск повреждения глаза при использовании оборудования с Eye tracking отсутствует. 4. Надолго ли хватает лазерной коррекции зрения? В интернете можно встретить такую информацию, что коррекции хватает лет на 5–10, а потом всё заново. Так ли это?
Если глаз сформирован (возраст пациента более 18 лет) и в течение двух последних лет зрение пациента не ухудшается, то можно смело делать лазерную коррекцию. В дальнейшем результат будет стабильным. Есть исключение — пациенты старше 45 лет. После 45 лет начнут проявляться возрастные изменения в хрусталике, и потребуются очки для чтения. Но это нормальный физиологический процесс.
5. Возможно ли такое, что после лазерной коррекции зрение станет хуже или вообще пропадёт? Это один из самых больших страхов людей с плохим зрением, которые думают, что лучше пусть останется такое зрение, как сейчас, чем они ослепнут из-за ошибки врача.
Опыт проведения операций и наблюдения пациентов после лазерной коррекции достигает 30 лет. За это время не зафиксировано случаев полной потери зрения. Боязнь потери зрения после его коррекции связана со старыми методами, к примеру с радиальной кератотомией.
Результат данного оперативного вмешательства зависел от навыков хирурга и его точности. Малейшая ошибка — и человек мог полностью лишиться зрения на одном глазу.
Что касается таких процедур, как LASIK и Femto-LASIK, то в них исключена ошибка, так как врач проводит операцию с помощью компьютера, который с точностью до микронов рассчитывает оптимальное воздействие лазером.
6. Какой период реабилитации? Слышали, что после лазерной коррекции будешь хорошо видеть уже через несколько часов.
В течение четырёх часов после лазерной коррекции сохраняются пелена и туман, что является нормой для подобного рода операций. На следующий день пациент должен приехать на контрольный осмотр, чтобы врач убедился, что операция прошла успешно. Как правило, на следующий день зрение восстанавливается до 90–100%, а дискомфорт полностью пропадает.
7. А если не подходит ни один из вариантов лазерной коррекции, что тогда делать?
Если не подходит ни один из вариантов (а это, как правило, либо слишком плохое зрение, либо возрастные изменения после 45 лет), то мы предлагаем нашим пациентам факичные линзы или замену хрусталика на интраокулярные мультифокальные линзы.
Факичные линзы работают как и обычные контактные линзы, но, в отличие от последних, устанавливаются не на глаз, а имплантируются внутрь глаза в заднюю или переднюю камеру с сохранением собственного хрусталика. Такая операция занимает, как правило, 10–15 минут, и пациент уже в этот же день возвращается к привычному образу жизни.
Достоинством данного метода является отсутствие контакта с радужкой и роговицей, как в случае с контактными линзами, и защита сетчатки от ультрафиолетовых лучей.
Сразу скажу, что это достаточно дорогостоящая процедура, потому что каждая линза изготавливается индивидуально, чаще всего за рубежом, и для её установки требуется опытный хирург.
Интраокулярные мультифокальные линзы — это линзы, преломляющие световые лучи и способствующие формированию изображения на сетчатке глаза. Такие линзы имеют несколько фокусов, которые формируют картинку, учитывающую расстояние до объекта, освещённость и другие параметры.
Интраокулярная мультифокальная линза устанавливается вместо хрусталика, который перед этим удаляется. Операция длится 10–20 минут. Побочным эффектом является ощущение дискомфорта в течение нескольких дней после операции.
Установка интраокулярных мультифокальных линз улучшит чувствительность глаза к контрастности, повысит остроту зрения, снизит возможность возникновения бликов, свечения и других негативных эффектов.
8. Что посоветуете нашим читателям, чтобы сохранить остроту и качество зрения.
— Соблюдать гигиену зрительной работы (режим труда и отдыха); делать зарядку для глаз. — Не читать лежа. — Работать при правильном освещении. — Предотвращать переутомление и перенапряжение глаз при работе за компьютером. — При использовании контактных линз — снимать их на ночь и не использовать дольше положенного срока.
— Не пренебрегать регулярными посещениями офтальмолога.