Зрительный нерв осуществляет доставку нервных импульсов от сетчатки глаза до областей головного мозга, ответственных за обработку и преобразования световой информации. Даже самые незначительные повреждения на этом пути приводят к необратимым последствиям.
Под атрофией зрительного нерва понимают постепенное отмирание волокон зрительного нерва и замещение его соединительной тканью.
К этому заболеванию может привести целая группа различных патологических состояний в организме человека.
И не зависимо от причин возникновения, для атрофии зрительного нерва характерно снижение зрения, развитие дефектов полей зрения и побледнение диска зрительного нерва.
|
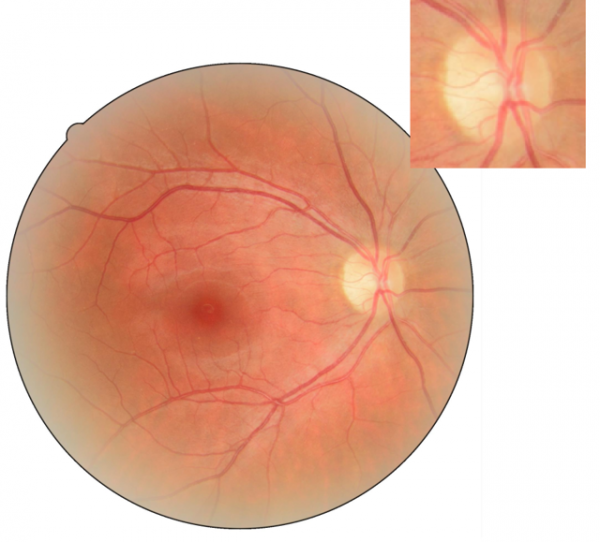
Глазное дно. Норма |
Глазное дно. Частичная атрофия зрительного нерва |
От того, какова степень повреждения зрительных волокон, а следовательно, и степень понижения зрительных функций, и побледнения диска зрительного нерва различают частичную и полную атрофию зрительного нерва.
Различают следующие виды заболевания:
- приобретенная атрофия зрительного нерва развивается как следствие приобретенных заболеваний в течение жизни человека;
- врожденная атрофия зрительного нерва – проявляется при рождении или в раннем детском возрасте.
Частичная атрофия зрительного нерва бывает первичной и вторичной.
- Первичная атрофия, как правило, развивается в виде самостоятельного заболевания на неизмененном до этого диске зрительного нерва.
- Вторичная атрофия развивается после протекания какого-либо заболевания (передняя ишемическая нейропатия или воспаление зрительного нерва, рассеянный склероз или оптохиазмальный арахноидит).
В отдельную форму выделяют глаукомную оптическую нейропатию. При ней отсутствует пролиферация глии и соединительной ткани, а в результате прямого механического воздействия повышенного внутриглазного давления возникает продавливание (экскавация) диска зрительного нерва в результате коллапса его глиально-решетчатой мембраны.
Топически выделяют восходящую и нисходящую атрофии зрительного нерва.
Восходящая атрофия зрительного нерва встречается при воспалительных и дистрофических процессах в сетчатке, из-за первичного поражения ганглионарного слоя сетчатки.
Нисходящая атрофия зрительного нерва возникает при поражении периферических отделов зрительного пути и медленно спускается до диска зрительного нерва.
Основными причинами атрофии являются:
- Глазные заболевания (сосудистые заболевания сетчатки и зрительного нерва, воспалительные заболевания зрительного нерва)
- Наследственность
- Врожденная патология
- Поражение зрительного нерва и зрительного пути после перенесенной нейроинфекции, оптохиазмального арахноидита
- Интоксикация (хинин, алкогольные суррогаты ( метиловый спирт) , никотин и прочие наркотические средства)
- Патология центральной нервной системы (абсцесс головного мозга, сифилитическое поражение, менингит, травма черепа, рассеянный склероз, опухоль, сифилитическое поражение, энцефалит и др.)
- Атеросклероз, гипертоническая болезнь
- Вирусные инфекции (ОРЗ, грипп)
- Внутриглазное давление
- Профузные кровотечения (чаще при маточных и желудочно-кишечных кровотечениях) и др.
При атрофии зрительного нерва пациент предъявляет следующие жалобы:
- сужение и исчезновение полей зрения (бокового зрения);
- туман перед глазами;
- возникновение скотом;
- снижение зрения.
Вышеперечисленные симптомы могут быть на одном глазу (односторонними ) и на обоих глазах одновременно.
Приведем несколько примеров изменений полей зрения при частичной атрофии зрительного нерва.
| Правый глаз | Левый глаз |
Поля зрения после перенесенного острого нарушения мозгового крообращения
| Правый глаз | Левый глаз |
Поля зрения после перенесенной передней ишемической оптической нейропатии на левом глазу
| Правый глаз | Левый глаз |
Поля зрения при Абиотрофии сетчатки
Симптоматика атрофии зрительного нерва имеет много общего с другими заболеваниями глаз (катарактой), по этому самодиагностика недопустима. Поставить точный диагноз смогут только специалисты при наличии должного оборудования.
- Если у вас появились вышеперечисленные жалобы необходимо незамедлительно обратиться к врачу-офтальмологу, чтобы исключить данную патологию и своевременно приступить к лечению.
- При отсутствии лечения и при прогрессировании заболевания возможно снижение зрения, вплоть до полной его утраты и восстановить его уже будет невозможно.
- Чтобы не допустить возникновения патологий зрительного нерва необходимо тщательно следить за своим здоровьем, проходить регулярное обследование у специалистов (офтальмолога, ревматолога, эндокринолога, невролога).
Как проводится диагностика лечение атрофии зрительного нерва в Израиле?
Израильская медицина в последние десятилетия находится в числе лидеров в области офтальмологии. В медицинских центрах этой страны работают высококвалифицированные специалисты, врачи с мировым именем. Благодаря применению современных, в том числе инновационных методов лечения, высокоточного новейшего оборудования, удаётся добиться существенных результатов даже в трудных случаях.
Одно из успешных направлений в офтальмологии, лечение атрофии зрительного нерва в Израиле, привлекает немало пациентов из других стран, так как при высоком качестве услуг стоимость процедур и манипуляций значительно ниже, чем в Европе или США.
Диагностика состояния зрительных нервов
Основные диагностические процедуры
- Консультация специалиста,
- Офтальмоскопия,
- Сферопериметрия,
- Компьютерную периметрия,
- Видеоофтальмография,
- Электрофизиологическое исследование,
- Магнитно-резонансная томография. Вот тут стоимость МРТ в Израиле.
Дополнительные исследования
- Флуоресцентная ангиография,
- Лазерная допплерография.
Для диагностики используются самые современные методики, которые позволяют максимально точно выявить состояние глаза и нервов. Основу диагностики составляет офтальмоскопия, которая даёт представление о состоянии глазного дна.
При атрофии зрительного нерва наблюдаются такие отклонения, как:
- отёчность,
- единичные кровоизлияния,
- размытость границ зрительного нерва.
С помощью сферопериметрии определяют границы зрения. Компьютерная технология данного вида исследования показывает атрофированные участки зрительного нерва.
Также повреждения и их характер выявляются с помощью видеоофтальмографии. Анализируются данные электроэнцефалограммы и магнитно-резонансной томографии, которые необходимы при подозрениях на ретробульбарный неврит.
При необходимости назначаются дополнительные исследования.
Кроме специфических исследований, проводится общая диагностика организма. Она необходима для выявления таких заболеваний, как сахарный диабет, гипертония или атеросклероз, ведь они могут быть причиной как частичной, так и полной атрофии зрительного нерва.
Все процедуры проходят в одной клинике, организуются таким образом, чтобы за 2-3 дня получить полную картину состояния пациента и иметь возможность начать лечение.
При лечении данной проблемы часто используется комплекс методов, так как единичные методики не всегда дают хороший результат. Офтальмологи Израиля сегодня добиваются выдающихся результатов в лечении и восстановлении зрения. Выбор метода лечения осуществляется в зависимости от степени поражения глазного нерва и общего состояния пациента.
Цели лечения
- Устранение причины патологии,
- Остановка или замедление прогрессирования заболевания,
- Стимуляция нервных волокон, которые ещё не подверглись атрофии,
- Восстановление пострадавших тканей с помощью микрохирургических методов.
Методы лечения атрофии зрительного нерва
- Консервативные: медикаментозные, физиотерапевтические,
- Оперативные.
Консервативное лечение
Кроме таблеток или внутримышечных и внутривенных препаратов используются средства, которые вводятся непосредственно в область глаза. Лечение ведётся амбулаторно или в условиях стационара, если необходимы наблюдение и контроль состояния больного.
Препараты при лечении атрофии зрительного нерва
- Антибиотики при наличии бактериальной инфекции,
- Мочегонные при необходимости снижения артериального, внутриглазного или внутричерепного давления,
- Глюкокортикостероиды при сильном воспалительном процессе,
- Ноотропные препараты для улучшения питания нервной ткани,
- Сосудорасширяющие средства,
- Препараты для улучшения водно-электролитного баланса,
- АТФ, витаминные комплексы для улучшения питания нервных клеток.
С помощью процедур физиотерапии нормализуются обменные процессы, улучшается кровоснабжение структур глаза. Одна из наиболее эффективных физиотерапевтических процедур — магнитостимуляция. После курса в 10-15 процедур наступает заметное улучшение состояния.
Лазерная и электрическая стимуляция также эффективны в лечении атрофии зрительного нерва. Воздействие происходит дозированными импульсами. Для достижения желаемого эффекта нужно провести несколько процедур.
Наиболее эффективная физиотерапевтическая процедура — магнитостимуляция.
Консервативное лечение показано при незначительных поражениях глазного нерва, если такое лечение будет недостаточным или врач посчитает его нецелесообразным, то назначается операция.
Операции при атрофии глазного нерва
Виды операций
- Вазореконструктивные,
- Имплантация электродов к диску зрительного нерва,
- Реваскуляризация нервов.
Среди новых методов лечения атрофии зрительного нерва тканевая регенерационная микрохирургия, использование стволовых клеток и нанотехнологий. Последние позволяют доставить с помощью наночастиц питательные вещества и лекарства непосредственно к самому глазному нерву.
Лечение в клинике Топ Ассута
Онкогинекология в Топ Ассута
Стоимость лечения и диагностики
Диагностические процедуры при обследовании по поводу атрофии глазного нерва обойдутся в сумму от 1500 $ до 2500 $. Всё зависит от набора необходимых процедур. Если у пациента имеются на руках свежие результаты исследований из другой клиники, то врач может их учесть.
В случае недоверия или необходимости уточнения диагноза такая же диагностическая процедура может назначаться повторно уже в офтальмологическом отделении в Израиле.
Стоимость лечения нужно уточнять при обращении в клинику. Можно обратиться к консультанту через форму обратной связи на сайте и узнать примерную стоимость выполняемых лечебных манипуляций.
Дополнительную информацию смотрите в разделе Офтальмология.
Атрофия зрительного нерва
Атрофия зрительного нерва — полная или частичная гибель зрительного нерва, который передает информацию с сетчаткиСетчатка — внутренняя оболочка глаза, важная часть зрительного анализатора. Именно она отвечает за процесс превращения света в нервный импульс, который передается в головной мозг. глаза в головной мозг. Заболевание может привести к снижению или полной потере зрения — необратимой слепоте.
Зрительный нерв состоит из множества волокон, каждое из которых отвечает за передачу конкретного участка изображения. Он соединяет, словно провод, сетчаткуСетчатка — внутренняя оболочка глаза, важная часть зрительного анализатора.
Именно она отвечает за процесс превращения света в нервный импульс, который передается в головной мозг., на которую падают световые лучи, со зрительным анализатором мозга, где формируется итоговая картинка.
Читайте также: Систейн Баланс — аналоги и заменители последнего поколения
Соответственно, если какое-то волокно нерва перестает корректно работать или совсем отмирает, то «подшефные» участки поля зренияПоле зрения — угол обзора, одновременно воспринимаемый глазом при неподвижном взгляде и фиксированном положении головы. становятся темными пятнами.
Так запускается процесс атрофии зрительного нерва, при этом он может протекать как на одном, так и на двух глазах одновременно.
Виды атрофии зрительного нерва
Заболевание классифицируются по нескольким основным признакам.
По происхождению:
- Первичная атрофия зрительного нерва — патология передается по наследству, развивается как самостоятельное заболевание.
- Вторичная атрофия зрительного нерва — результат протекающего в организме заболевания, которое приводит к нарушению работы зрительного нерва.
По течению:
- Стационарная атрофия зрительного нерва — процесс ухудшения зрения и поражения нервных волокон остается на одном уровне длительное время.
- Прогрессирующая атрофия зрительного нерва — снижение зрительных функций продолжается вплоть до полной ее потери, слепота может наступить всего за несколько месяцев.
По объему поражения:
- Частичная атрофия зрительного нерва — поражена только небольшая часть нерва, качество зрения снижено, появляются черные пятна на картинке.
- Полная атрофия зрительного нерва — погибает весь комплекс нервных волокон, наступает необратимая слепота.
Причины атрофии зрительного нерва
Вторичная атрофия зрительного нерва — самая распространенная ее разновидность и может быть вызвана:
- офтальмологическими заболеваниями;
- черепно-мозговыми и глазными травмами;
- инфекционными и вирусными заболеваниями;
- поражениями головного мозга, нервной и сосудистой систем;
- токсическими воздействиями отравляющих веществ.
Симптомы атрофии зрительного нерва
Заболевание вне зависимости от его вида вызывает ряд неприятных ощущений:
- снижение остроты зрения;
- сужение полей зрения;
- дискомфорт при движении глаз;
- появление темных пятен на изображении;
- изменение цветовосприятия.
Важно!
При появлении одного из описанных симптомов, обязательно обратитесь к офтальмологу, который сможет поставить точный диагноз. При подтверждении диагноза «атрофии зрительного нерва» специалист в срочном порядке направит вас на консультацию к неврологу, так как заболевание очень коварно и может привести к слепоте всего за несколько месяцев.
Читайте нас в Яндекс.Дзен
Атрофия зрительного нерва
Атрофия зрительного нерва – это постепенное отмирание волокон зрительного нерва, в результате которого информация с сетчатки глаза поступает в мозг в искаженном виде. Этот процесс может быть итогом многих офтальмологических заболеваний.
Атрофия зрительного нерва может быть первичной и вторичной. При первичной атрофии зрительного нерва снижается центральное зрение, появляются скотомы (слепые пятна в поле зрения), которые человек часто воспринимает как темные пятна перед глазами.
Симптомы вторичной атрофии зрительного нерва зависят от того, каким патологическим процессом они вызваны.
Если атрофия возникла как следствие табеса (позднего проявления сифилиса, при котором поражена нервная система) или прогрессирующего паралича, у страдающего постепенно ухудшается зрение, сужается поле зрения, становится трудно различать цвета. Скотомы возникают в основном на периферии поля зрения.
Если атрофия вызвана склерозом сонной артерии, возможна гемианопсия (слепота в половине поля зрения).
При гипертонической болезни обычно происходит сужение полей зрения, но скотомы, особенно центральные, наблюдаются редко.
Атрофия зрительного нерва может возникнуть и через некоторое время после профузного (очень сильного, с большой потерей крови) кровотечения. При этом у пациента сужаются поля зрения. В некоторых случаях может случиться выпадение нижних половин поля зрения.
Изменения при сдавлении зрительного нерва проявляются по-разному в зависимости от места сдавления. Это может быть и снижение зрения, и сужение полей зрения.
Описание
Зрительный нерв – это канал, по которому изображение, попадающее на сетчатку глаза в виде электронных импульсов, транслируется в мозг. Там эти сигналы превращаются в картинку. Зрительный нерв питают множество сосудов.
И если из-за каких-либо заболеваний его питание нарушается, волокна зрительного нерва постепенно разрушаются. Нервная ткань при этом замещается соединительной тканью или глией (вспомогательными клетками нервной ткани, которые в норме защищают нейроны).
Сам нерв постепенно отмирает и уже не может нормально передавать сигналы с сетчатки глаза в мозг.
Атрофия зрительного нерва может быть первичной или вторичной. Первичная атрофия развивается как самостоятельное заболевание. Она передается по наследству, по рецессивному типу. Заболевание сцеплено с Х-хромосомой, поэтому страдают этой патологией мужчины. Проявляется это заболевание в 15-25 лет.
Вторичная атрофия зрительного нерва развивается на фоне какого-либо заболевания, при которых развивается застой зрительного нерва или нарушается его кровоснабжение. Это заболевание может развиваться в любом возрасте и у любого человека.
Причины атрофии зрительного нерва:
- инфекционные заболевания (менингит, энцефалит, сифилис, герпес, грипп);
- черепно-мозговые и глазные травмы;
- дегенеративные заболевания, поражающие нервную систему (рассеянный склероз);
- отравления (алкоголь);
- нарушения кровообращения (тромбоз или эмболия сосудов глаза, васкулит);
- сдавление зрительного нерва (онкологические заболевания, кисты, абсцессы, неправильное срастание костей черепа после перелома);
- повышение внутриглазного и внутричерепного давления.
Атрофия зрительного нерва также может быть односторонней (развивается только на одном глазу) или двухсторонней (развивается сразу на обоих глазах), стационарной и прогрессирующей, частичной и полной.
Диагностика
Описанные симптомы могут возникать не только при атрофии зрительного нерва, но и при повреждениях участков головного мозга, ответственных за зрение. Поэтому при проблемах со зрением нужно как можно скорее обратиться к офтальмологу, чтобы вовремя успеть и верно диагностировать заболевание. Кроме того, важно выяснить, что именно вызвало атрофию. Для этого нужно сделать:
- ангиографию сосудов головного мозга, выяснить, где именно нарушено кровообращение;
- рентгенографию черепа, чтобы выяснить, не сдавливают ли зрительный нерв кости черепа;
- магнитно-резонансную томографию (МРТ), чтобы увидеть волокна зрительного нерва и оценить их состояние;
- офтальмологическое обследование, чтобы выяснить состояние диска зрительного нерва;
- анализ крови, чтобы подтвердить или опровергнуть наличие воспаления и инфекции.
Лечение
Полностью вылечить атрофию зрительного нерва невозможно. Однако можно замедлить и даже остановить течение патологического процесса.
Важно быстро начать лечение не только атрофии, но и заболевания, которое ее вызвало. Если заболевание вызвано бактериями или вирусами, назначают антибактериальную или противовирусную терапию. Если причина заболевания – сдавление нерва опухолью, пациента отправляют на осмотр и лечение к онкологу. Если нерв сдавила киста, страдающему нужен нейрохирург.
Лечение основного заболевания, конечно, положительно скажется на состоянии зрения, однако нужно принять меры и по улучшению состояния зрительного нерва и сетчатки глаза. Это можно сделать с помощью:
- физиотерапии (применяют электрофорез, магнитостимуляцию зрительного нерва и сетчатки, ультразвук, кислородотерапию);
- ангиопротекторов;
- сосудорасширяющих препаратов;
- рефлексотерапии.
Если лечение начато в самом начале, потерянное зрение можно вернуть. Однако чем позже начато лечение, тем сложнее избежать негативных последствий.
Профилактика
Для профилактики атрофии зрительного нерва нужно:
© Доктор Питер
Атрофия зрительного нерва, частичная и нисходящая атрофия зрительного нерва, лечение — Медицинский центр «Эхинацея»
Мы специализируемся на лечении болезней зрительного нерва. Зрительный нерв разрушается не сам по себе – на это всегда есть причина, которую нужно найти и по возможности устранить. Это поможет затормозить и/или остановить развитие атрофии зрительного нерва, а во многих случаях и улучшить зрение.
Атрофия зрительного нерва может привести к инвалидности, поэтому рекомендуем начать лечение при появлении первых же симптомов.
Мы предложим Вам помощь врача-нейроофтальмолога, невролога, иммунолога или другого специалиста, в зависимости от причины атрофии зрительного нерва (нейроинфекция, аутоиммунный процесс, гормональные нарушения, болезни обмена веществ.
Чтобы лечение работало, мы должны четко понять причину страдания Вашего зрительного нерва и проводить лечение целенаправленно. Например, если нерв страдает от вирусов или гормональных проблем, одно лишь «сосудисто-витаминное» лечение – пустая трата времени и денег. Поэтому лечение в нашей клинике начнется с уточнения причины болезни именно в Вашем случае.
В первую очередь мы выясним причины возникновения атрофии зрительного нерва:
- Есть ли нарушение снабжения нерва кровью. Мы проверим кровь на склонность к тромбозам, содержание жира и другие параметры, влияющие на кровоток. Проверим сосуды головного мозга на проходимость.
- Установим наличие очагов воспаления вблизи глаз, вирусов и других инфекций, повреждающих зрительный нерв. Выполним иммунограмму, исследуем антитела к инфекциям, бактериологические мазки, выполним ПЦР-исследования на вирусы. Часто мы обнаруживаем источник инфекции в скрыто протекающих воспалительных процессах околоносовых пазух, миндалин, органов слуха, корней зубов. Устранение инфекции может решить проблему.
- Выполним тесты на аутоиммунное поражение зрительного нерва. Аутоиммунные заболевания развиваются, когда собственная иммунная система «перенацеливается» на здоровые органы и ткани.
- При подозрении на нарушение обмена веществ с дефектом питания зрительного нерва мы проверим гормональный фон и биохимию крови.
- Состояние зрительного нерва и его способность к проведению импульсов мы будем отслеживать периодически (зрительные вызванные потенциалы, нейроофтальмологическое обследование). Это нужно для оценки эффективности лечения. Исследование поможет понять: нарастает или отступает заболевание, и какими темпами, нужно ли усилить или можно ослабить медикаментозную поддержку.
- Сам нерв и возможные органические причины его сдавления хорошо видны на МР-томограмме.
Мы проводим лечение атрофии зрительного нерва в двух направлениях:
- Лечение основного заболевания, которое вызвало гибель волокон зрительного нерва именно в Вашем случае. Это может быть решение сосудистых проблем, лечение инфекций, восстановление иммунитета или обмена веществ – в зависимости от причины гибели волокон нерва, которую мы нашли при обследовании.
- Затормозить прогрессирование атрофии и «оживить» максимальное количество волокон поврежденного нерва. Практика показала, что длительное лечение мягкими стимуляторами регенерации работает лучше, чем короткие курсы высоких доз, и хорошо переносится организмом. Нерв медленно отвечает на лечение, поэтому обычно мы предлагаем программу лечения сразу на 3-6 месяцев. Наша практика показывает, что дополнительно к медикаментам хорошие результаты приносит магнитная стимуляция зрительного нерва.
Читайте также: Очки-тренажеры для улучшения зрения — описание, показания к применению и отзывы
Если зрительный нерв атрофируется, прежде всего, нужно выяснить причину атрофии и строить лечение на точном понимании причин болезни. Лечение «вслепую» может плохо закончиться. Данные исследований помогут нам точно определить круг причин гибели волокон Вашего зрительного нерва, и предложить эффективное и целенаправленное лечение.
Зрительный нерв — своего рода «кабель», по его волокнам, как по проводам, передается зрительное изображение от сетчатки глаза в головной мозг. Атрофия зрительного нерва – это отмирание волокон, проводящих электрические импульсы от глаза в мозг, т.е. одна из причин снижения зрения и слепоты.
Главный признак атрофии зрительного нерва – снижение зрения. Электрические импульсы просто не добегают от глаза до зрительной коры мозга, поэтому в мозгу не формируется изображение. Сам глаз при этом может быть в полном порядке.
Атрофия может быть полной или частичной:
- При частичной атрофии Вы можете заметить различные симптомы нарушения зрения (снижение остроты зрения, появление пятен и «островков» в поле зрения – скотом, концентрическое сужение полей зрения, трудности с различением цвета, существенное ухудшение зрения в сумерках);
- При полной атрофии зрительного нерва зрение пропадает совсем и лучше до этого не доводить.
Выделяются несколько видов атрофии зрительного нерва и лечение, соответственно, проводится нами в зависимости от того, какая в каждом конкретном случае атрофия:
- Первичная атрофия зрительного нерва (врожденная атрофия зрительного нерва, атрофия зрительного нерва Лебера) – это генетическое заболевание, которое часто поражает целые семьи. В первую очередь, это неврологическое заболевание, поэтому в нашей клинике ведением таких пациентов занимается врач- нейроофтальмолог. При такой форме наблюдается атрофия зрительных нервов обоих глаз.
- Вторичная атрофия зрительного нерва. Все, что может повредить волокна нерва может стать причиной атрофии зрительного нерва. Чаще всего мы обнаруживаем:
Нарушение питания зрительного нерва кровью (закупорка и тромбоз кровеносных сосудов, воспаление сосудов – васкулит);Воспаление зрительного нерва с участием вирусов и нарушением работы иммунитета (последствия неудачных прививок, гриппа, ОРВИ, герпеса и др.);
Нарушение обменя веществ с «обкрадыванием» зрительного нерва (например, недостаточная подача глюкозы, витаминов или гормонов к нерву) или отравление (алкоголь и др.);Сдавление зрительного нерва (нераспознанный старый перелом костей черепа, травматический отёк, опухоль гипофиза, внутричерепное давление и т.п.).Мы сможем помочь Вам на стадии частичной атрофии, когда есть шанс затормозить разрушение зрительного нерва и даже улучшить его состояние и, соответственно, зрение.
Глиомы зрительных нервов и хиазмы. Признаки, диагностика и лечение новообразований зрительного нерва
содержание
Первичные опухоли, возникающие в области зрительных нервов и хиазмы, обычно бывают двух видов – глиомы и эндотелиомы. По заключению медицинской статистики первый вид новообразований встречается значительно чаще, причем отмечается в большинстве случаев у детей.
Хиазма – особый узел, в котором перекрещиваются зрительные нервы. Располагается хиазма под гипоталамусом и недалеко от III желудочка головного мозга. Хиазма играет особую роль в передаче сигнала от зрительного органа в мозг. Как известно, изображение воспринимается сетчаткой глаза в перевернутом виде. Именно в таком виде каждый зрительный нерв и подает в мозг полученную информацию.
Хиазма как раз и помогает мозгу правильно обработать картинку. Хиазменная глиома может развиваться как самостоятельно, так и в результате роста и распространения новообразования зрительного нерва. Сама же опухоль хиазмы имеет тенденцию к инфильтрации в гипоталамус и полость III желудочка.
Некоторые нейрохирурги склонны считать глиому хиазмы причиной проявления арахноидита и субарахноидальных кист.
2.Симптомы глиомы зрительных нервов
Опухоль зрительного нерва и хиазмы обычно проявляет себя такими симптомами:
- снижение остроты зрения;
- нарушение периферического (бокового) зрения;
- патологические изменения структуры глазного дна (атрофия или застой соска);
- экзофтальм (выпячивание глазного яблока) без нарушения его подвижности.
В случае инфильтрации глиомы хиазмы в гипоталамус могут наблюдаться эндокринные расстройства – несахарный диабет, ожирение, гиперсомния (повышенная сонливость), гиперкортицизм (избыток кортикостероидов), психические и половые расстройства.
3.Диагностика болезни
Поскольку первые симптомы обычно связаны с нарушением зрения, начальный этап обследования как правило стартует в кабинете офтальмолога, который проводит комплекс необходимых тестов и осмотр глазного дна.
Если при таком осмотре определяются признаки атрофии зрительного нерва и застоя дисков, то назначается дальнейшее обследование с помощью МРТ или КТ диагностики. При наличии признаков прорастания опухоли в глазную орбиту, возможно также проведение специальной рентгенографии орбит.
Для определения степени злокачественности новообразования может быть выполнена стереотаксическая биопсия.
4.Лечение заболевания
Лечение глиомы в основном осуществляется оперативным путем. Если размер и локализация опухоли позволяет, проводится орбитотомия с сохранением глазного яблока. В случаях, когда глиома хиазмы значительно инфильтровалась внутрь зрительного нерва, ее обычно удаляют частично, чтобы снизить риск потери зрения.
Наряду с хирургическим лечением глиомы могут также быть использованы радиолучевая и химиотерапия, как в качестве основного, так и вспомогательного метода лечения – это зависит от состояния больного, харак
Зрение новорожденного до 1 года: норма и патология
Зрение — самый информативный и в тоже время самый хрупкий внешний анализатор. Именно при помощи глаз человек получает большую часть информации об окружающем мире.
Зрительные центры связаны и оказывают сильное влияние практически на все жизненно важные структуры головного мозга (зрение участвует в пищеварительной, двигательной, вестибулярной, половой и др. видах деятельности организма).
Особенно важным в становлении и развитии зрения является первый год жизни, когда глаза и детский организм в целом легко подвержен различным вредным влияниям как внутренних, так и внешних факторов.
Если в этом возрасте произошло поражение зрительного органа, то у ребенка развиваются нарушения координации движений, младенец испытывает страх перед окружающим миром, что часто приводит к значительному отставанию в развитии ребенка, так как остальные органы чувств не в состоянии полноценно компенсировать дефицит информации.
В первый год зрение ребенка развивается очень интенсивно.
Практически полная слепота новорожденного младенца (ненаправленное световосприятие) за несколько месяцев перерастает в способность анализировать предметы и их движение, оценивать и сравнивать предметы по их различным, в том числе цветовым, характеристикам. Поэтому особенно важно для родителей понимать основные принципы развития зрения у детей первого года жизни и знать о ранних признаках появления патологии глаз.
Развитие зрительной системы
В развитии органа зрения существует несколько периодов. Самый важный из них — это закладка и внутриутробное формирование. На этом этапе действие повреждающих факторов может привести к катастрофическим последствиям (аномалиям развития — гипоплазиям зрительных нервов, врожденной катаракте, глаукоме; воспалениям оболочек глаза; и т.д.).
Следующий период — от рождения до 1 года. В это время активно развиваются участки зрительной коры головного мозга, получающие информацию об окружающем мире. Тренируется одновременное движение глаз, формируется визуальный контроль движения рук, заполняется «библиотека» зрительных образов.
Если на этом этапе возникают ограничение поступления света к сетчатке (нарушение прозрачности оптических сред глаза), нарушение фокусировки предметов (наличие близорукости или высокой степени дальнозоркости) или ухудшение восприятия зрительных образов (поражение зрительных нервов, зрительных центров головного мозга), то зрение может остановиться на начальном этапе развития и не сформироваться до нормального уровня.
Сразу после рождения ребенок способен воспринимать только наличие или отсутствие источника света. В первые месяцы жизни перед ребенком, как из тумана, проявляются различные объекты окружающего мира.
Сначала младенец только фиксирует взгляд на крупных предметах (первый месяц), затем пытается прослеживать их перемещение в пространстве — изучает проходящих мимо родителей, следит за движущимися игрушками (3-4 месяц).
Не следует в этом возрасте подвешивать игрушки непосредственно перед глазами — расположите их по сторонам от ребенка или на ногами.
В 6 месяцев острота зрения ребенка позволяет ему наблюдать за мелкими объектами, визуально узнавать «своих», хватать и бросать игрушки, познавая при этом трехмерность пространства. Поместите погремушки и «шуршалки» в районе движения рук ребенка для облегчения их захвата.
Годовалый малыш уже собирает «мелкий мусор» на полу, активно двигается к яркой игрушке. Используйте для привлечения внимания удаленные предметы.
Получая мощные зрительные стимулы, малыш начинает стремиться к заинтересовавшим его объектам, совершает попытки встать на ноги и делает свои первые шаги.
Только к 6-7 годам зрение ребенка достигает уровня взрослого человека (по специальным таблицам называет 10-ую строчку).
Родительский контроль
Уже в роддоме при визуальном осмотре новорожденного можно выявить признаки некоторых врожденных заболеваний глаз. Катаракта — помутнение хрусталика, которое проявляется сероватым свечением вместо черного зрачка. Лечение чаще всего — хирургическое — удаление мутного хрусталика.
Длительное существование помехи при прохождении света внутрь глаза приведет к существенной задержке развития зрения (обскурационной амбиопии). После такой операции ребенок носит специальные очки или контактную линзу, заменяющие хрусталик.
В последнее время распространена методика ранней имплантации искусственного хрусталика. Некоторые виды полупрозрачных катаракт не оперируют в раннем детстве.
В таких случаях проводят периодические курсы стимулирующего лечения (воздействие на глаз световым и лазерным излучением, электрическим и магнитным полем, занятия на специальных компьютерных программах) и проводят отсроченное хирургическое вмешательство в более взрослом возрасте.
Сходные с катарактой внешние проявления могут выявляться при более опасном заболевании — ретинобластоме (опухоль сетчатки). В ранних стадиях на опухоль можно воздействовать с помощью специальных лучевых аппликаторов — пластинок с нанесенным на них радиоактивным веществом.
Читайте также: ЛАСТ-01 аппарат для лечения глаз — описание, показания к применению и отзывы
Они подшиваются непосредственно к склере в месте проекции опухоли, тень которой определяют во время операции, просвечивая склеру диафаноскопом (прибором, похожим на фонарь). Радиоактивный материал аппликатора разрушает опухоль сквозь склеру.
На поздних стадиях, когда возникает опасность распространения опухоли за пределы глаза, путь только один — удаление пораженного глаза.
Врожденная глаукома — заболевание глаз, которое характеризуется повышением внутриглазного давления из-за врожденных нарушений системы образования и оттока внутриглазной жидкости. В результате глаз ребенка растягивается и увеличивается в размерах, выдвигаясь вперед (вплоть до ограничения полного смыкания век).
Также при глаукоме может отмечаться помутнение роговицы (бельмо). Поскольку это заболевание связано с структурными изменениями некоторых отделов глаза, то лечение, в основном, хирургическое. Цель операции — обеспечение нормального оттока внутриглазной жидкости из полости глаза.
Если к моменту операции не затронуты роговица и зрительный нерв, то возможно сохранение и развитие полноценного зрения.
Воспалительные заболевания (конъюнктивит — воспаление наружной оболочки глаз, покрывающей заднюю поверхность век и переднюю поверхность глазного яблока до роговицы, дакриоцистит — воспаление слезного мешка, увеит — воспаление сосудистой оболочки глаза, и др.).
Основными признаками этой группы глазных болезней являются покраснение глаза, слезотечение, отек век и конъюнктивы, обильные выделения из глаз. Средства и методы лечения в таких случаях должен определять только офтальмолог, поскольку неправильное лечение может вызвать усугубление воспаления и осложнение процесса.
Необоснованно назначенные антибиотики не редко приводят к аллергизации слизистой оболочки глаза, а длительное их использование — нарушает жизнедеятельность нормальной бактериальной флоры.
У детей первых месяцев жизни могут появляться слизистые выделения из глаз, похожие на гной. Возникает закупорка слезоотводящей системы. Часто, чтобы справиться с банальным «гноением глаз», достаточно обычных гигиенических процедур в виде промывания и массажа области слезных канальцев.
Сначала с помощью ватного диска, смоченного кипяченой водой, удалите с поверхности глаза слизистые пленки и корки. Затем мизинцем проведите несколько массажных движений внутреннего угла глаза по направлению к носу.
После этого налейте во внутренний угол глаза лужицу кипяченой воды (ребенок должен лежать на спине) и постарайтесь заставить ребенка поморгать. При моргании происходит активное промывание носо-слезных канальцев, что способствует улучшению оттока слезной жидкости.
По необходимости повторяйте эту процедуру после каждого сна, когда отток слезы блокируется плотным сжатием век.
При воспалительных заболеваниях глаз не следует закапывать в них грудное молоко — это прекрасная питательная среда для вредоносных микроорганизмов, к тому же жир, содержащийся в молоке, нарушает отток слезы.
К наиболее частым внешним проявлениям патологии глаз, которые можно выявить при неспециализированном осмотре новорожденного, относятся так же:
- нистагм — подергивание глаз в горизонтальном или вертикальном направлении, из-за чего у ребенка отсутствует фиксация взгляда и не формируется четкого зрения (то есть глаз не может зафиксироваться на предмете и поэтому видит его детали «размытыми»). Причиной могут стать как различные заболевания глаз (высокая степень близорукости, поражения центрального отдела сетчатки и т. д.), так и поражение головного мозга;
- птоз (опущение) верхнего века — когда один или оба глаза не открываются полностью. Происходит это из-за поражения соответствующего нерва или мышцы, поднимающих верхнее веко (в результате кровоизлияний, родовых травм и т. д.). Возможность развития зрения в такой ситуации определяется степенью птоза. Если веко прикрывает зрачок, то ребенку требуется специальная пластическая операция. Если же такая проблема не мешает малышу, он способен рассматривать этим глазом игрушки на различных расстояниях и у него не возникает косоглазия, вопрос с оперативным вмешательством можно отложить на более поздний срок, поскольку хирургическая помощь в этом случае понадобится лишь с косметической целью. Для поддержания нормального функционирования глаза в таком случае необходимо проводить специальные тренировки.
Родители или офтальмолог при профосмотре могут обнаружить у малыша косоглазие (изменение правильного положения одного или обоих глаз в глазной щели). Оно возникает из-за нарушения зрения на одном или обоих глазах, изменении мышечного тонуса глазодвигательных мышц, поражений глазодвигательных нервов и др.
Рассматриваемый предмет фокусируется не на центральный отдел сетчатки, а на соседний участок, где зрительная чувствительность существенно ниже, что создает угрозу формированию бинокулярного зрения у малыша. Бинокулярное зрение — зрение двумя глазами с соединением одновременно полученных ими изображений, позволяющее локализовать объекты по направлению и по относительной их удаленности.
В этом случае необходимо начать лечение как можно раньше. На некосящий глаз с помощью пластыря наклеивают «занавеску» из марлевой салфетки (в случае двухстороннего косоглазия салфетку с пластырем крепят попеременно на каждом глазу), при этом проводят тренировки «проблемного» глаза.
Исключение составляют только случаи, когда острота зрения на обоих глазах резко снижена и заклейка может привести к торможению развития зрения на том глазу, который лучше видит.
Если угол отклонения глаза достаточно большой, без оперативной коррекции косоглазия не обойтись. Это ни в коем случае не отменяет проведения заклеек и стимулирующего лечения.
При помощи этих мер к моменту операции (чаще всего ее проводят в возрасте 4–5 лет, чтобы до школы была возможность сформировать бинокулярное зрение) удается уменьшить угол косоглазия и сохранить хорошую остроту зрения.
А это способствует меньшему объему оперативного вмешательства, лучшему послеоперационному эффекту и дает возможность в дальнейшем нормализовать зрительные функции.
Специализированный осмотр офтальмологом
При осмотре малыша в родильном доме (а для недоношенных детей — в отделениях выхаживания недоношенных) офтальмолог может выявить и другие заболевания глаз, которые не имеют внешних проявлений на ранних стадиях. Самыми грозными из них на сегодняшний день считаются ретинопатия недоношенных и атрофия зрительных нервов.
Ретинопатия недоношенных — заболевание сетчатки глаза, при котором нормальное развитие и рост ее сосудов останавливаются, и начинают развиваться патологические сосуды, не выполняющие своей функции по доставке кислорода к сетчатой оболочке.
Стекловидное тело мутнеет и уплотняется, что вызывает натяжение и отслойку сетчатки, и при отсутствии адекватного лечения это может привести к безвозвратной потере зрения.
К сожалению, внешне это заболевание никак не проявляется, и только на последней стадии, когда помочь ребенку уже не удается, становится заметным серое свечение зрачка. Болезнь на ранних стадиях может диагностироваться только опытным офтальмологом.
Легкие стадии ретинопатии могут оставлять после себя незначительные изменения, не оказывающие существенного влияния на зрение. Но при достижении 3пороговой или 4-й стадии заболевания ребенка необходимо срочно прооперировать.
Атрофия зрительного нерва — это поражение нервных волокон, проводящих зрительные сигналы от глаза в зрительные центры коры головного мозга. Основной причиной являются различные поражения структур и желудочковой системы головного мозга.
Если атрофия зрительного нерва полная (что бывает редко), то зрение может полностью отсутствовать. В случае частичной атрофии, острота зрения определяется степенью и местом поражения зрительного нерва.
При атрофии зрительных нервов применяют стимулирующее функциональное лечение с помощью специальных приборов, ноотропную (улучшающую обменные процессы в мозге) и сосудорасширяющую терапию.
Динамическое наблюдение за ребенком
После роддома родителям необходимо внимательно наблюдать за развитием своего малыша, обращая внимание на формирование зрительных функций.
Важно, чтобы первый осмотр офтальмолога был осуществлен в первые 3 месяца жизни малыша (в эти сроки можно диагностировать большинство врожденных заболеваний на ранних стадиях, что является залогом успешного лечения). При отсутствии патологии на первичном осмотре, следующий визит к врачу нужен, когда ребенку исполнится полгода (созревание основных структур глаза, отвечающих за правильную фокусировку изображения на сетчатку).
Первичное обследование проводится по следующему алгоритму:
Определение остроты (в 1 месяц — по реакции фиксации на предмете, в 2–3 месяца — по слежению за яркой игрушкой размером 15–20 см на светлом однотонном фоне, в 4–5 месяцев — по четкости слежения до расстояния 3–5 м) и полей зрения (поле зрения — максимальное пространство, осматриваемое одним глазом.).
Поля зрения определяются ориентировочно — врач двигает игрушку вперед из-за головы ребенка до появления реакции малыша на предмет.
Одновременно проводится осмотр придатков глаза: мышц, слезных путей, век (движений глаз в разные стороны, проходимости слезных путей, полноценности открывания-закрывания век), а также оптических сред глаза и глазного дна при помощи офтальмоскопа и щелевой лампы (приборов, посылающих щелевидный или круглый луч света сквозь оптические среды глаза).
Офтальмолог так же измеряет рефракцию с помощью скиаскопии (теневой пробы с оптическими линейками) или рефрактометрии (применяется специальный аппарат).
Если остроту зрения определить не удается (у малыша нечеткая реакция фиксации или слежения), то выполняется исследование импульсов головного мозга в ответ на зрительные раздражители (метод зрительных вызванных потенциалов). По его результатам можно судить о наличии функциональных и структурных поражений зрительного анализатора или о задержке его развития.
В 6 месяцев на осмотре у офтальмолога помимо стандартного обследования ребенка проводится контроль динамики рефракции глаза, то есть сравниваются вновь полученные и первичные данные этого исследования. У большинства детей в 6 месяцев рефракция колеблется в пределах +1–+2,5 Дптр.
Иногда в этом возрасте может появиться сдвиг в сторону минусовой рефракции, что говорит о предрасположенности малыша к развитию близорукости. В таком случае необходимо ограничить зрительные нагрузки — убрать мелкие и близко висящие игрушки, сделать акцент на удаленных и движущихся предметах.
При выявлении близорукости более 2 Дптр, особенно если наряду с этим у ребенка снижается острота зрения и появляется косоглазие, как можно раньше назначается коррекция зрения с помощью очков.
Очки при необходимости могут назначаться уже с 6 месяцев (иногда, при больших степенях или выраженной асимметрии между глазами применяют коррекцию зрения с помощью контактных линз).
Даже если в 6 месяцев на профилактическом осмотре не было выявлено никакой патологии органа зрения, в дальнейшем полагается проходить осмотр у офтальмолога каждые полгода, так как в течение этого времени могут начать изменяться показатели рефракции глаз (формироваться близорукость, астигматизм), проявляться некоторые генетические синдромы, протекающие с резким нарушением остроты зрения. Кроме того, регулярное наблюдение за малышом дает врачу возможность своевременно выявить скрытно протекающие воспалительные процессы.
Когда надо обратиться к врачу срочно
Первыми симптомами многих заболеваний, на которые следует обратить внимание в первые месяцы жизни, являются отсутствие или замедленное слежение за движением предмета, появление косоглазия, краснота белочной оболочки, выделения, скапливающиеся во внутренних углах глаз и на веках. При появлении подобных признаков необходимо срочно обратиться к специалисту.
Важно знать: даже если врач выявил патологию, это не повод для паники. Нарушенную функцию органа зрения в большинстве случаев можно восстановить адекватным лечением.
Будьте внимательны к своим детям! Не занимайтесь самостоятельным лечением!
Автор статьи: врач-педиатр, офтальмолог, кандидат медицинских наук,заведующий отделением офтальмологии НИИП и ДХ МЗ РФ
Скрипец Петр Петрович