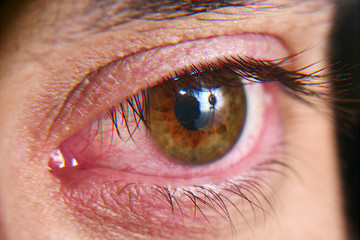
Красные глаза от линз: причины
Однократное неудобство может не вызвать беспокойства. Что-то попало, переутомились, легкое раздражение – хотя бы раз такое случалось с каждым. Но если после линз глаза красные и болят, стоит проанализировать вероятные причины такого явления.
Чаще всего это связано с нарушением правил ношения или сопутствующими факторами, например:
- недостаточная кислородопроницаемость материала ваших линз
- микроповреждения в материале могут царапать и раздражать слизистую;
- белковые отложения и другие загрязнения приводят к дискомфорту;
- несоблюдение гигиены, например, если почесать лицо грязными руками, влекут за собой попадание вредных микроорганизмов;
- аллергические реакции, в том числе на новый раствор;
- превышение допустимого времени ношения;
- пересушивание слизистой из-за недостаточного увлажнения.
Ответов на вопрос, почему красные глаза после линз, может быть несколько. В зависимости от причины будут отличаться и способы устранения дискомфорта. Но первые действия по рекомендациям офтальмологов остаются практически неизменными.
Что делать, если после линз красные глаза
Первый и самый очевидный ответ – обратиться к врачу. Однако чаще всего сделать это сразу довольно затруднительно, поэтому некоторые меры нужно предпринять самостоятельно. Для начала попробуйте выяснить, почему глаза красные от линз. Для этого обратите внимание на следующие факторы и проанализируйте, какая ситуация близка к вашей.
Красные глаза при ношении линз после их смены
Решение: отказаться от ношения, обратиться к офтальмологу для подбора новых линз.
Красные глаза после контактных линз, которые вы носите давно
Исключая вариант, при котором данная марка вам просто не подходит, обращаем внимание на срок годности. Если они предназначены для длительного ношения, возможно произошло повреждение полимера из-за неправильного или неосторожного ухода. Также причиной может стать недостаточная очистка, в результате которой остались белковые отложения или иные загрязнения.
Решение: тщательно промойте линзы специальным раствором, осмотрите их на предмет повреждения. Если ситуация повторяется несмотря на визуальную целостность линзы, возможно, вы просто не можете увидеть повреждения.
Один глаз красный после снятия линз, второй нормальный
Вызвать покраснение может как физическое повреждение, так и попадание вредоносных бактерий или вирусов. Например, вы почесали лицо, сами того не заметив, или попала пылинка.
Решение: промыть глаза, особо тщательно обработать оптику и контейнер для хранения.
Уснула в линзах, красные глаза
При нарушении режима ношения контактных линз нередко возникает и такая проблема. Если линзы не предназначены для пролонгированного использования (а иногда это случается и с теми, которые предназначены), высока вероятность смещения линзы или ее пересушивания.
Решение: промыть и закапать глаза, дать им отдохнуть без линз, временно поносить очки.
Очень красные глаза после линз при смене раствора
Аллергические реакции или раздражения от смены средств ухода случаются редко, но тоже могут быть причиной покраснения. Плохое качество состава, истекший срок годности или просто индивидуальная непереносимость могут вызвать дискомфортные ощущения.
Решение: сменить раствор, тщательно промыть слизистую и линзы новым составом.
Следить за его качеством и реакцией своей слизистой.
Распространенной проблемой при ношении средств контактной коррекции является сухость слизистой. Из-за недостаточной увлажненности и кислородного голодания роговицы возникает дискомфорт, нечеткость зрения.
Современное решение — линзы нового поколения с большим влагосодержанием и кислородопроницаемостью. Например, некоторые гидрогелевые и силикон-гидрогелевые линзы.
А при ношении линз с более длительным сроком замены важно не забывать дополнять уход увлажняющими каплями.
Как лечить красные глаза после линз
- снять линзы и промыть слизистую
- применить увлажняющие капли, желательно такие, у которых в составе есть гиалуроновая кислота, витамин В12
- промыть линзы, сменить контейнер для их хранения
- провести визуальный осмотр на предмет повреждения
- дать глазам отдых, временно перейти на ношение очков
- при повторяющихся симптомах обратиться к специалисту.
Теперь вы знаете, что делать, если заметили красный от линзы глаз. При соблюдении вышеперечисленных пунктов это не должно стать проблемой. Однако если есть и другие симптомы, например, чешется, слезится или болит глаз, и/или симптомы не проходят при первых предпринятых мерах, это обязательный повод обратиться к офтальмологу. Поскольку последствия инфекций или серьезных повреждений сможет вылечить только квалифицированный специалист.
- противовоспалительная – важно успокоить раздраженные глаза, поскольку на такой слизистой для них формируется благоприятная среда;
- увлажняющая – поскольку покраснение нередко связано с сухостью, важно устранить и этот фактор.
Сочетание этих свойства в каплях для глаз приведет к желаемому результату: слизистая успокоится, краснота пройдет. При хорошем увлажнении причин для дискомфорта не останется. Если же симптомы спровоцированы механическим повреждением, такой уход будет способствовать скорейшему заживлению роговицы.
Помните, что многие пользователи контактной оптики периодически сталкиваются с подобной проблемой.
Офтальмологи часто слышат жалобу “когда снимаю линзы – глаз красный” и настоятельно рекомендуют не пренебрегать своим здоровьем, вовремя предпринимая меры.
В большинстве случаев достаточно элементарных действий, однако если не обращать внимание, высока вероятность, что несерьезные симптомы перерастут в заболевание.
Теперь у вас есть ответ на вопрос что делать, если после линз красные глаза. Соблюдайте простые правила ношения современных средств коррекции зрения и будьте здоровы!
При появлении любых неблагоприятных симптомов во время ношения линз немедленно сообщите об этом вашему офтальмологу.
Для длительного, безопасного и комфортного использования линз каждый раз при снятии линз строго соблюдайте указания вашего офтальмолога.
Эксперт рассказала о том, чем опасен купероз и можно ли от него избавиться
Современные женщины, равно как и представители сильного пола, наверняка мечтают о гладкой и приятной на ощупь коже, «приправленной» легким здоровым румянцем.
Но всегда ли румянец свидетельствует в пользу именно здоровья? Те, кому доводилось сталкиваться с такой неприятной проблемой, как купероз, вряд ли ответят на данный вопрос утвердительно.
Согласно статистике, купероз или, другими словами, телеангиэктазия (термин, который в большинстве случаев применяется в общемедицинской практике), служит одним из наиболее частых поводов для обращений к косметологам и дерматологам.
Что же такое купероз, насколько опасным для здоровья может стать этот кожный дефект и как от него избавиться? Эти и другие вопросы мы задали врачу-дерматовенерологу, косметологу сети Центров эстетической медицины и косметологии «Новоклиник» Надежде Журбиной.
Что такое купероз и в чем выражаются его признаки и симптомы?
Купероз — это устойчивое локальное расширение отдельных мелких капилляров кожи, сопровождающееся утолщением и выраженным понижением эластических качеств стенок сосудов, а также застоем крови. Данный термин чаще всего применяется в косметологии.
Что же касается общемедицинского обобщенного термина «телеангиэктазия», то впервые он был введен еще в 1807 году и дословно переводится как «расширенный кончик сосуда». Расширение капилляров кожи при данной патологии наблюдается в 5 и более раз — до 100 микрон, тогда как в норме диаметр сосудов не должен быть выше значения 20 микрон.
Данный дефект кожи может возникать у пациентов любого пола и возраста, однако чаще всего наблюдается у лиц старше 40 лет.
Купероз имеет четыре стадии, каждая из которых обладает определенными признаками:
1-я стадия — эритема (раздражение кожи на лице). При этой стадии видимым становится незначительное количество капилляров.
2-я стадия — расширенные капилляры с течением времени объединяются, составляя сетку. При этом они приобретают более интенсивную окраску.
3-я стадия — так называемая застойная эритема. Для этой стадии характерны отдельные либо множественные телеангиэктазии, и сетка объединенных расширенных капилляров локализуется в большей степени в срединной части лица.
4-я стадия — капилляры видны еще более отчетливо, кроме того, в патологический процесс добавляются сосуды, находящиеся на всей поверхности лица. Результатом общего спазма капилляров становятся видимые участки локального побеления.
На каких частях тела чаще всего возникает купероз?
«В большинстве случаев купероз отмечается на лице, на носу и на шее, в основном в области скул и на крыльях носа, — рассказывает Надежда Журбина.
— В целом на состоянии здоровья человека данная патология не сказывается, однако она существенно портит общее качество жизни, так как является сильно выраженным дефектом косметического характера.
Тем более что в отдельных случаях капиллярные петли имеют настолько явственный цвет, что это практически невозможно устранить путем косметической коррекции».
По каким причинам появляется купероз и можно ли определить то, насколько кожа человека склонна к его возникновению?
Причин возникновения купероза существует множество, от незначительных до вполне серьезных. В целом их можно разделить на два вида факторов: эдогенные и экзогенные.
К первому из них относят наследственность пациента: сокращение эластичности стенки сосудов — это генетически детерминированное состояние, которое может усиливаться под действием тех или иных раздражающих факторов — таких как тепло или холод, гормональный дисбаланс в организме, слабость капилляров вен ног и т. д.
К экзогенным причинам, способным спровоцировать купероз, относится в первую очередь нервное перенапряжение (в этом состоянии происходит сужение крупных магистральных сосудов, что увеличивает давление в них, в то время как капилляры периферической сети в противовес этому расширяются).
Спазмам и понижению крепости сосудистых стенок также способствует курение. К этим же факторам можно отнести чересчур горячую, острую либо соленую пищу или чрезмерное пристрастие к алкогольным напиткам.
Со стороны окружающей среды купероз может быть спровоцирован слишком интенсивным ультрафиолетовым излучением, длительным воздействием сильного ветра, а также слишком холодными, влажными либо жаркими климатическими условиями.
Читайте также: Алоэ для глаз в домашних условиях
И наконец, не может не сказаться на образовании данного кожного дефекта образ жизни человека: проблема может усугубляться после похода в баню или сауну, ношения тесной одежды из синтетических тканей и другого механического воздействия на кожу, а также в ходе профессиональной деятельности, связанной с формальдегидом и другими химикатами.
Существуют ли характерные сопутствующие заболевания при куперозе?
Пищевые триггеры, характерные для купероза, аналогичны тем, которые присутствуют при розацеа.
«Это горячие чай и кофе, крепкий алкоголь, пищевые продукты, содержащие капсаицин (специи, острый перец и так далее) и коричный альдегид (шоколадные конфеты, помидоры, цитрусы и другие продукты), — перечисляет Надежда Журбина. — Кроме того, проводя изучение этиологических факторов и оценку клинических проявлений заболевания, вполне возможно сделать вывод, что это состояние сходно с розацеа».
У купероза и розацеа и в самом деле существует немало общих черт: многие специалисты даже считают, что купероз представляет собой следующую стадию развития розацеа. Тем не менее при куперозе затронуты и мелкие, и крупные капилляры, а при розацеа — лишь мелкие.
Вместе с тем проявления купероза — в особенности раннее — свидетельствуют об общей предрасположенности пациента к расширению сосудов.
Это повышает риск возникновения в будущем тех или иных «сопутствующих» проблем — начиная от варикозного расширения вен и заканчивая инсультом: на фоне лечения купероза профилактике этих заболеваний тоже следует уделить повышенное внимание.
Насколько опасен купероз и имеет ли он осложнения?
Особенность купероза в том, что это заболевание имеет хроническое течение. При этом происходит преждевременное старение кожи, так как в области патологических очагов нарушается ее питание.
Если пациент игнорирует данное состояние, то ухудшается также цвет кожи — она приобретает сероватый оттенок.
Кроме того, купероз может быть источником тех или иных субъективных ощущений — например, кожного зуда, чувства покалывания или жжения и т. п.
Какие методы лечения и средства от купероза существуют и в чем особенности их применения?
Как и при лечении большинства других заболеваний, только пустив в ход все самое лучшее от купероза, можно достигнуть желаемого результата.
Ведь ключевые методы терапии, применяемые в ходе лечения, взаимодополняют друг друга и оказывают воздействие на организм на разных уровнях.
И конечно же, чем раньше начато лечение, тем скорее это позволит добиться результата, к тому же при своевременно начатом лечении эффект будет более выраженным.
Как это ни банально, в основу основ комплексного лечения купероза положено специализированное питание. Диета призвана минимизировать острые и горячие блюда в рационе, а также не увлекаться маринадами, изделиями из дрожжей, шоколадом, чаем и кофе, алкогольной продукцией и т. п.
Каждодневный уход за кожей — правило, которого следует придерживаться всем желающим избавиться от купероза в кратчайший срок и сохранить полученный результат на длительное время.
«Для удаления купероза рекомендовано применять специализированные средства, которые не разрушают защитный слой кожи, а также не имеют в своем составе абразивных веществ и спирта, — говорит наш эксперт. — Довольно часто в состав кремов от купероза входят гинкго, коллаген, зеленый чай, масло виноградной косточки и т. д».
Кроме того, не рекомендуется вытирать кожу грубым полотенцем и наносить на нее скрабы и прочие абразивные средства, а для чистки кожи лица разумнее всего прибегнуть к помощи косметолога, который обладает опытом работы с кожей, склонной к куперозу. Он подберет профессиональные уходовые средства персонально для вас.
Перед тем, как выходить на улицу, необходимо наносить на пораженную кожу средства, защищающие от ветра и мороза, а также ультрафиолетовых лучей — исходя из погоды и времени года. Мужчинам рекомендовано перейти на бритье электробритвой.
Витаминотерапия — еще одна важная составляющая комплексного лечения купероза кожи.
Она включает в себя как прием пищевых добавок, так и использование специальной косметики с такими ингредиентами, как флавоноиды (витамин Р), увеличивающие упругость кожи, витамины С и К, способствующие укреплению стенок сосудов и способствующие формированию нового коллагена.
Однако вышеупомянутые методы лишь частично решают проблему. Более запущенные случаи должны быть рассмотрены специалистом, только он может назначить вам полноценный курс лечения телеангиэктазии.
Какие базовые косметологические процедуры применяют для лечения купероза?
Если телеангиэктазии сильно выражены, на помощь приходит впечатляющий арсенал лечебных и косметологических манипуляций, которые подбирают, исходя из индивидуальности пациента. К ним, прежде всего, относятся:
Элетрокоагуляция. Это прижигание сосудов с помощью волоскового электрода. Таким образом возможно устранить даже довольно явные проявления заболевания. Однако в ряде случаев электрокоагуляция оставляет рубцы или пигментные пятна на коже.
Мезотерапия и биоревитализация. Данный метод основан на микроинъекциях препаратов, укрепляющих стенки капилляров и позитивно влияющих на микроциркуляцию крови. Эту процедуру можно проводить как для лечения, так и в целях профилактики.
Лечение купероза лазером. Лазерная терапия купероза — это прижигание выраженного сосудистого рисунка посредством лазерного луча. Благодаря отличному результату и едва ли не полному отсутствию болезненных ощущений лазер является одним из наиболее популярных помощников в лечении телеангиэктазии.
Фототерапия. Лечение световыми вспышками отлично помогает при масштабных телеангиэктазиях, а кроме того, устраняет пигментные пятна, угри и другие кожные дефекты.
Лечебный пластический массаж. В противовес традиционному массажу, который вреден при телеангиэктазии, такая процедура успешно справляется с проявлениями заболевания, а кроме того, используется для профилактики.
Можно ли делать пилинг при куперозе?
Химические пилинги при телеангиэктазии довольно спорная косметологическая процедура, ведь любое стороннее воздействие на пораженную кожу должно быть щадящим и поверхностным, с тем чтобы не нарушать микроциркуляцию крови.
Однако если пилинг подобран правильно, то он может благотворно воздействовать на кожу.
Наиболее популярными при куперозе являются гликолевый пилинг, пилинг с молочной кислотой, а также ретиноевый, миндальный, энзимный и ряд других пилингов, а используемые в ходе данной процедуры препараты характеризуются сниженной концентрацией активных кислот либо ферментов.
Существуют ли профилактические меры против купероза и в чем они заключаются?
Отличным профилактическим мероприятием против купероза является вышеупомянутая диета (следует убрать из рациона острые специи, горячие блюда, кофе и алкоголь и т. д., а также избегать вредных привычек). Уместны также профилактическая мезотерапия с использованием сосудоукрепляющих препаратов, прием витаминов С и Р и растительных фитопрепаратов (конский каштан, шиповник и др.).
В основу домашнего ухода за кожей должны быть положены ее увлажнение и защита: по сути своей увлажняющее средство и будет являться наилучшим кремом от купероза, и отзывы многочисленных пациентов, столкнувшихся с телеангиэктазией, это подтверждают. При этом данные средства необходимо применять в помещениях, а всякий раз перед тем, как выходить на улицу, требуется наносить защитный крем.
Раздражение глаз от контактных линз – отчего возникает и как с ним бороться?
Также аллергические реакции имеют свойства усиливаться в стрессовых ситуациях, при особо сильных проявлениях эмоций.
Причина 2: Неаккуратное использование косметики.
В случае небрежного нанесения макияжа (или нарушения очередности действий при совместном использовании с линзами) косметические средства могут попасть на слизистую и вызвать раздражение глаз.
Причина 3: Конъюнктивит, вызванный занесением в глаз инфекции или бактерий. Грязные руки, недостаточная очистка линзы, попадание в глаз посторонних частиц — причин может быть много (см. выше).
Причина 2: Использование линз сверх их срока действия.
Не рекомендуется использовать ЛЮБЫЕ линзы сверх срока их действия. К тому же, нужно учитывать, что нахождение в неблагоприятной среде (задымленных помещениях, на очень сухом воздухе), а также ряд заболеваний могут негативно сказаться на сроке жизни линз.
Причина 3: Попадание в неблагоприятную для глаз атмосферу (см. выше).
Читайте также: Гипертропия и гипотропия глаза — причины и методы коррекции. Цены в Москве.
Отдельно стоит рассказать о менее стандартных, но столь же неприятных ситуациях, которые могут произойти с вашими глазами.
— Эррозия роговицы.
Может возникнуть в случае использования поврежденных (частично поврежденных) или бракованных контактных линз, неправильного их надевания, а также — в случаях физического повреждения роговицы глаза.
Как правило, наряду с ощущением сухости, жжения и дискомфорта, такие повреждения вызывают еще и сильное раздражение, болевые ощущения. В любом случае, при возникновении схожих симптомов следует незамедлительно обратиться к врачу.
— Отек роговицы. Может возникать вследствие множества причин: контакт с какими-то токсичными материалами и растворами, моющими средствами и т.п. При длительном ношении линз, в т.ч. — и по ночам.
Кроме дискомфорта при ношении линз, покраснения и болевых ощущений, отек роговицы нередко сопровождается «помутнением» зрения — нечеткостью, размытостью изображений, иногда появляются выделения из глаз.
Рекомендации стандартны: срочно к врачу!
— Появление на «белках» глаза новых кровеносных сосудов. К сожалению, такое происходит довольно часто даже у людей с относительно здоровыми глазами и хорошим зрением.
Помимо возрастных факторов, появление новых кровеносных сосудов может быть связано с: чрезмерными физическими нагрузками, кислородным «голоданием» поверхности глаза (работа в непроветриваемых помещениях, помещениях с сухим воздухом или сложными условиями труда), постоянной нагрузке на глаза (работа за компьютером). В отдельных случаях причиной новообразований может стать вирусный конъюнктивит. Избавиться от новых сосудов крайне сложно, поэтому в данном случае куда легче не допускать их появления при помощи комплекса профилактических действий: регулярная «разминка» для глаз, работа в проветриваемых помещениях, умеренная физическая активность, здоровое питание и т.д.
Осложнения при ношении контактных линз
При ношении контактных линз возможно развитие некоторых осложнений. Обычно осложнения связаны с нарушениями правил использования линз либо ухода за ними.
Может развиться инфекционный воспалительный процесс, непереносимость определенных компонентов растворов для контактных линз, а также гипоксия роговицы (недостаток кислорода в ее ткани).
Симптомы таких осложнений могут напоминать другие заболевания глаз, не связанные с использованием линз, поэтому при первых признаках обязательно следует проконсультироваться с офтальмологом.
В первую очередь при развитии любого осложнения необходимо прекратить использование линз, а затем лечить симптомы заболевания. После этого офтальмолог сможет принять решение, возможно ли в дальнейшем ношение данным пациентом контактных линз, либо стоит использовать другой способ коррекции зрения.
Синдром «красного глаза»
Синдром «красного глаза» — это не признак конкретного заболевания глаз; он может встречаться при различных патологических состояниях и иметь аллергическую, инфекционную, механическую, токсическую, гипоксическую природу. Причина данного состояния будет определять выраженность симптомов. Наиболее часто развивается покраснение глаз, появление патологического отделяемого, ощущение инородного тела, дискомфорт.
Гипоксия роговицы
Роговица глаза получает кислород из слезно жидкости, поэтому любе контактные линзы в определенной степени нарушают проникновение кислорода и приводят к гипоксии.
Состояние острой гипоксии может возникнуть, если пациент забывает снять вовремя линзы либо оставляет на ночь линзы, не предназначенные для длительного ношения. Легкие случаи проявляются отеком роговицы, ощущением тумана перед глазами, ухудшением зрения.
В более тяжелых случаях развивается гибель клеток эпителия роговицы и их отшелушивание. Снижается острота зрения, развивается фотофобия, появляется ощущение дискомфорта.
При длительном ношении контактных линз, а тем более в случае постоянного несоблюдения режима ношения возможно формирование микроцист (в глубине эпителия погибшие клетки формируют микроцисты, а затем мигрируют наружу (и прорастание сосудов в ткань роговицы – неоваскуляризация.
Если новые сосуды образуются исключительно в области лимба, зрение не нарушается, и никаких симптомов нет. Однако, когда сосуды разрастаются и с центральной области, зрение может существенно нарушаться.
С целью предупреждения прогрессирования неоваскуляризации рекомендуется подбор более тонких линз и/или с лучшей кислородопроницаемостью.
Аллергические, иммунные осложнения
Наиболее распространенное осложнение при ношении контактных линз – гигантский папиллярный конъюнктивит. Данное заболевание встречается у 2-3% пациентов, использующих линзы.
Основная причина данного состояния – накопление липидных и белковых отложений на поверхности линз. Это приводит к механическому раздражению и аллергической реакции.
Гигантский папиллярный конъюнктивит развивается в случае редкой замены линз, применения слабо концентрированных растворов для линз, использовании линз более длительный срок, чем рекомендовано изготовителем.
Такое осложнение проявляется покраснением глаз, а также специфическими изменениями на конъюнктиве, которые офтальмолог определяет при осмотре со щелевой лампой.
Лечение включает использование подходящих средств энзимной очистки, применении линз с более частой плановой заменой либо имеющих большую устойчивость к формированию отложений, уменьшении времени ношения линз.
Медикаментозная терапия может включать противоаллергические препараты и глюкокортикостероиды.
Верхний лимбальный кератоконъюнктивит – состояние, которое также может развиваться при ношении контактных линз; заключается в иммунной реакции, которая проявляется синдромом «красного глаза», фотофобией, утолщением конъюнктивы, снижением остроты зрения, жжением, зудом. При таком осложнении требуется прекратить ношение линз, пока симптомы полностью не будут купированы. Целесообразно также применять пероксидные системы ухода за линзами, перейти на ЖГПЛ.
Аллергический конъюнктивит – осложнение, развивающееся как реакция гиперчувствительности к какому-либо компоненту растворов для линз. Проявляется данное состояние покраснением глаз, интенсивным зудом. Требуется прекращение применения раствора, на который возникла реакция, иногда назначаются местные кортикостероиды.
Растворы, предназначенные для ухода за линзами, способны вызывать как аллергические, так и токсические реакции. Симптомы сначала неинтенсивные, неспецифические: пациент ощущает инородное тело, развивается гиперемия конъюнктивы, гипертрофия ее сосочков.
Верхняя часть лимба более интенсивно гиперемирована, возможна точечная кератопатия между центром роговицы и лимбом (локально снижается прозрачность).
Без адекватного лечения на ее месте формируется непрозрачный паннус из микроцист (помутнение поверхностного слоя роговицы).
Стерильный (неинфекционный) кератит – осложнение при ношении контактных линз, которое характеризуется отложением клеток крови в ткани роговицы (ее периферической части).
Причина данного состояния – иммунная реакция на бактериальные токсины (микроорганизмов, которые находятся на задней поверхности линз).
Формирующиеся инфильтраты при прекращении ношения линз и применении местных кортикостероидов рассасываются без стойкого нарушения зрения.
Механическое воздействие линз
При ношении контактных линз возможно механическое повреждение роговицы.
Это возникает вследствие постоянного стресса эпителиальных клеток при длительном ношении линз, неаккуратном надевании и снятии линз, попадании инородных тел под край линзы, неровностях, надрывах линз. В местах повреждений формируются эрозии.
Это проявляется слезотечением, снижением остроты зрения, фотофобией. После прекращения ношения линз эрозии обычно быстро заживают. В случае инфицирования возможно формирование стойкого помутнения, перфорации, язв.
Точечный поверхностный кератит – состояние, которое часто регистрируется у пациентов, использующих контактную коррекцию. Его причиной обычно является неправильный подбор линз (слишком плоская или крутая посадка), при этом в разных участках роговицы формируются поверхностные инфильтраты.
При применении жестких линз инфильтраты локализуются на 3 и 9 часах (по принципу циферблата), на периферии или в центре. Причиной является неплотное прилегание век к роговице в области межпальпебральной (между веками) щели, нестабильность слезной пленки, усугубляет процесс замедленное моргание.
В центральной области инфильтраты образуются при «крутой» форме роговицы (это может наблюдаться в случае кератоконуса), при этом центр роговицы прилегает к линзе более плотно, чем остальные отделы. Инфильтраты в периферической зоне образуются при плоской роговице, когда линза опирается на ее край.
При любой локализации инфильтраты быстро рассасываются при подборе правильной формы и размера линз. Иногда местно назначают кортикостероиды.
Поверхностный точечный кератит более часто развивается у пациентов, которые используют мягкие контактные линзы.
Линзы, которые вызывают большую сухость глаз, могут привести к центральным и периферическим дугообразным помутнениям роговицы.
В верхней части роговицы могут образовываться трещины эпителия, не вызывающие симптомов. В таком случае необходим на линзы, содержащие больший процент влаги, или ЖГПЛ.
Деформация роговицы
В случае длительного использования контактных линз возможно постепенное и непредсказуемое изменение формы роговицы. Чаще такое осложнение возникает при использовании жестких линз, но возможно и после мягких. После прекращения использования линз форма роговицы восстанавливается в течение нескольких месяцев.
Химическое повреждение эпителия
Остающиеся после обработки на поверхности линз растворы для ухода за КЛ могут стать причиной развития синдрома «красного глаза», слезотечения, фотофобии, боли.
Содержащаяся в пероксидных системах перекись водорода в случае неполной нейтрализации может вызвать существенное ухудшение зрения на непродолжительное время.
С целью предупреждения такого повреждения роговицы необходимо с предельной точностью соблюдать все рекомендации по правильному использованию таких систем очистки линз.
Инфекционный кератит
Согласно статистическим данным по США, каждый год инфекционный кератит развивается у одного из 2500 пациентов, использующих дневные контактные линзы, и каждого пятисотого из применяющих линзы в непрерывном режиме. Основная причина – нарушение требований по уходу за контактными линзами.
Бактериальный кератит развивается остро, проявляется гиперемией глаз, фотофобией, болью, слезотечением, появлением гнойного отделяемого, а также снижением остроты зрения.
Лечение данного осложнения включает применение антибактериальных препаратов, что при своевременном начале терапии позволяет предупредить осложнения.
Читайте также: Один глаз стал меньше другого — причины и что делать
Наиболее тяжело поддается терапии акантамеба. Это микроорганизм, который в природе широко распространен.
Чаще всего в глаза попадает с загрязненной водопроводной водой, если пациент промывает или хранит в ней линзы или не снимает при купании в водоемах.
Иногда лечение такого осложнения продолжается несколько месяцев, применяются такие препараты, как неомицин, пропамид, клотримазол, миконазол, кетоконазол и другие.
Синдром «сухого глаза»
Для пациентов, использующих контактную коррекцию, нарушение состояния слезной пленки – это обычное состояние. Более выражен этот эффект при применении мягких контактных линз. Это связано с их большим диаметром, когда линза захватывает и роговицу, и отчасти ткани вокруг нее.
Замедляется эвакуация из-под линзы микроорганизмов, инородных тел (например, частичек пыли), снижается трофика подлежащих тканей, химический состав слезы нарушается. Это проявляется покраснением глаз, ощущением инородного тела, сухостью или слезотечением, резью, жжением.
При наличии подобных проявлений целесообразен переход на силикон-гидрогелевые контактные линзы либо линзы из биосовместимого материала Proclear.
Лечение синдрома «сухого глаза» включает применение увлажняющих капель (искусственной слезы), которые не содержат консерванты и могут применяться с линзами.
В рацион рекомендуется включить омега-3-кислоты, которые снижают испарение с поверхности глаза слезы. В случае неэффективности проводится закрытие акриловыми или силиконовыми пробками слезных точек.
Врач – офтальмолог высшей
категории ОМХ №2
Федосеева М.А.
Купероз на лице: причины, лечение, как избавиться [советы дерматолога La-Roche Posay]
Тонкая сосудистая сеточка в разных областях кожи на лице свидетельствует о слабости сосудов. Наиболее часто это несовершенство появляется на сухой, истонченной чувствительной коже и избавиться от него довольно непросто. Расскажем, от чего возникает купероз и какой крем выбрать для его лечения.
Что такое купероз и причины его появления
Купероз на лице – это косметический дефект, который появляется из-за расширенных кровеносных сосудов. Они просвечиваются сквозь кожу и имеют вид «звездочек» или «паутинки» из капилляров.
Чаще всего купероз встречается в области щек, подбородка, крыльев носа. Сосудистые звездочки на коже говорят о ломкости и слабости сосудов. Сосуды, утратившие эластичность, теряют способность сокращения после нагрузок, происходит застой крови и их расширение. Подобное несовершенство встречается преимущественно у обладателей малопигментированной и тонкой кожи I и II фототипов.
По конфигурации сосудистые звездочки от купероза разделяют на:
- Паукообразные
- Точечные
- Линейные
Сосудистые звездочки могут появиться в любом возрасте и у женщин, и у мужчин. Однако статистика показывает, что чаще всего эта проблема встречается у пациентов после 35 лет.
Дерматологи выделяют 4 основные стадии проявления купероза:
- 1 стадия — при долгом пребывании в жаркой среде с очень сухим воздухом на лице появляется раздражение. На коже проявляется несколько расширенных капилляров. Проблема носит локальный характер.
- 2 стадия — с течением времени соседние расширенные капилляры объединяются в одну сетку, сосуды становятся более заметными и приобретают ярко выраженный оттенок.
- 3 стадия — сетка сосудов становится более заметной, покраснение не проходит самостоятельно и приобретает постоянный характер.
- 4 стадия — патологический процесс затрагивает не только мелкие сосуды, а все сосуды на поверхности лица. Из-за массивного капиллярного спазма появляются зоны локального побледнения кожи, капилляры становятся максимально заметными.
Купероз вызван застоем крови в сосудах кожи: стенки растянутых капилляров истончаются и проявляются на поверхности кожи сосудистой сеточкой. В результате это может стать причиной повышенной чувствительности кожи, обезвоженности, раздражения, шелушение тканей.
Врач-дерматовенеролог Александр Прокофьев, медицинский эксперт марки La Roche-Posay.
Основные факторы появления купероза на лице:
- Авитаминоз, а именно недостаток витаминов А, С;
- Истончение, ослабление реактивного эпидермиса;
- Прием некоторых гормональных препаратов;
- Гормональные колебания организма (дисбаланс эстрогена и прогестерона), например, во время беременности или на фоне менопаузы;
- Длительное воздействие экстремально высоких или низких температур, например, во время закаливания, перегрева на солнце, в бане, обморожение;
- Повышенное артериальное давление;
- Вредные привычки (курение, алкоголь);
- Чрезмерная инсоляция;
- Несбалансированное питание: чрезмерно острая или пересоленая пища является одним из факторов ослабления сосудов.
Как избавиться от купероза на лице с помощью косметики?
К сожалению, с помощью одной косметики избавиться от сосудистых звездочек на лице не получится – заметные расширенные сосуды получиться минимизировать лишь в комплексе с салонными эстетическими процедурами. Для профилактики повторного возникновения сосудистой сеточки важно правильно сформировать бьюти-рутину и использовать косметику для гиперчувствительной кожи.
В зависимости от первопричины кровеносного застоя, для борьбы с куперозом также могут прописать лекарственные препараты, витаминные и минеральные комплексы и добавки.
Для эффективного ухода за кожей, склонной к куперозу, используйте косметические средства, которые:
- Снижают раздражение и успокаивают эпидермис
- Снижают чувствительность кожи
- Укрепляют стенки капилляров
Откажитесь от абразивных продуктов в пользу мягких гоммажей и пилингов. В основе формул средств против купероза ищите успокаивающие компоненты: розовую воду, эфирные масла, экстракт конского каштана, витамины А, С, Е, К, Р. Снять раздражение кожи помогут такие компоненты: пантенол, экстракты растений, аллантоин.
Если вам нужно быстро убрать купероз на лице, то используйте тональный крем для чувствительной кожи. Например, гипоаллергенный тональный крем Rosaliac CC Crème. Его формула специально разработана для кожи, склонной к покраснениям и куперозу. Средство мгновенно замаскирует сосудистые звездочки, а амбофенол в составе поможет уменьшить покраснение кожи.
Для очищения кожи с куперозом используйте деликатные очищающие средства. Например, мицеллярный гель Rosaliac Gel. Он эффективно снимет макияж, очистит чувствительную кожу от загрязнений и успокоит ее.
Для увлажнения кожи нанесите эмульсию Rosaliac UV Légère. Она не только деликатно увлажняет и смягчает кожу, но и укрепляет стенки сосудов. Улучшение микроциркуляции крови позволяет заметно уменьшить покраснение кожи.
Для усиления защитной функции кожи и устранения временных покраснений используйте крем Rosaliac UV Riche. Его формула содержит витамины GG и PP, которые эффективно устраняют временные покраснения и укрепляют стенки сосудов.
Кожа вокруг глаз более тонкая и нежная, поэтому для ухода за ней нужны специализированные средства.
Избавиться от купероза вокруг глаз (эффективно снять покраснения) поможет уход Toleriane Ultra Yeux. Средство уменьшит ощущение дискомфорта и снизит припухлость кожи под глазами.
При постоянном применении заметно снижаются покраснения, проходит раздражение и неприятная отечность в области век.
Лечение купероза в салоне
В борьбе против сосудистых звездочек на лице прекрасно зарекомендовали себя три эстетических тактики, которые позволяют заметно минимизировать подобный дефект:
- Лазерная терапия: на участок кожи воздействуют лазером, место воздействия прогревается на необходимой глубине, поврежденный капилляр «запаивается» и разглаживается.
- Фотоомоложение: аналогичный результат достигается посредством светового воздействия на кожу.
- Озонотерапия: по принципу мезотерапии подразумевает введение под кожу озоно-кислородной смеси, разрушающей поврежденный капилляр, но благоприятно влияющей на кровеносную систему в целом.
Возможно ли кремом вылечить купероз на лице?
Ответ – нет. К сожалению, полностью избавиться от купероза с помощью косметики, масок, народных средств, упражнений или самомассажа не получится – расширенный сосуд не исчезнет и продолжит просвечивать под кожей.
Врач-дерматовенеролог Александр Прокофьев, медицинский эксперт марки La Roche-Posay.
Сосудистую сеточку удаляют в клинике с помощью специальной аппаратуры. Косметические средства могут успокоить чувствительную кожу, снять покраснения, предотвратить появление новых звездочек и расширение существующих. Косметика лишь маскирует проявление купероза, улучшает микроциркуляцию и предупреждает усугубление ситуации.
Как выбрать крем для кожи с куперозом?
- Отдавайте предпочтение косметическим средствам с маркировкой «для ухода за кожей, склонной к покраснениям».
- В достаточном объеме напитывайте и увлажняйте кожу (выбирайте крем с увлажняющим эффектом): обезвоженная кожа быстрее истончается, снижается эластичность сосудистой стенки и повышают ее ломкость.
- Ищите пептиды в основе формул средств против купероза – они восстанавливают сосуды, нормализуя их клеточный обмен.
- Выбирайте аптечную косметику: активные формулы таких средств могут решать несколько проблем одновременно и отличаются высоким содержанием действующих компонентов: витаминов и минералов, гиалуроновой кислоты, ферментов, пептидов, термальной воды, натуральных экстрактов антиоксидантов.
- Среди всего ассортимента аптечных брендов особенно выделяют французских производителей косметики, действенность средств которых подтверждена сертификатами качества и одобрена дерматологами и косметологами.
- В любое время года используйте дневной крем с SPF не менее 30, во время пляжного отдыха используйте санскрин с максимальной защитой.
Как ухаживать за кожей, склонной к куперозу: советы дерматолога
В уходе за кожей с видимыми сосудистыми звездочками, важно придерживаться следующих рекомендаций:
- Выбирайте косметику с гипоаллергенной формулой для реактивной кожи;
- Откажитесь от использования средств с плотной маслянистой текстурой;
- Не используйте агрессивные средства для глубокого очищения кожи: жесткие скрабы и кислотные пилинги;
- Минимизируйте температурные контрасты (не злоупотребляйте посещением бани и сауны);
- Исключите чрезмерное давление на кожу и активные массажи лица;
- В солнечную погоду не забывайте нанести средств с SPF-защитой.