Статья посвящена проблеме ВМД, которая становится причиной быстрой потери центрального зрения и утраты общей работоспособности пациентов. Рассмотрена социальная значимость заболевания, этиопатогенез, вопросы диагностики и дифференциальной диагностики ВМД,методы лечения и ведения пациентов.
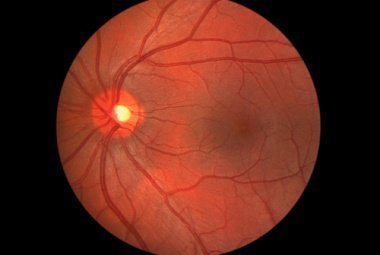
Возрастная макулярная дегенерация (ВМД) — необратимое прогрессирующее поражение центральной фотоактивной зоны сетчатки. В России заболеваемость составляет более 15 случаев на 1000 населения. Чаще встречается у женщин старше 65 лет. При отсутствии лечения зрение снижается вплоть до слепоты, развивается инвалидизация и социальная дезадаптация пациентов [1].
Сегодня в связи с увеличением продолжительности жизни людей и процесса старения населения, проблема ВМД в России особенно актуальна [2].
Этиопатогенез
Патогенез ВМД на сегодняшний день остается до конца невыясненным. Известно, что заболевание является многофакторным, при этом, основным фактором является возраст [3]. В список факторов риска включены также ССЗ, атеросклероз, курение [4], воздействие УФ излучения [5], несбалансированное питание, окислительные стрессы [6] [7].
Диагностика
- Для корректной диагностики патологии необходимо провести следующие исследования [8]:
- • определить остроту зрения;
- • провести оценку центрального поля зрения;
- • провести оценку цветовосприятия при помощи таблиц Юстовой, Рабкина;
- • измерить ВГД;
- • выполнить биомикроскопию переднего отдела глазного яблока;
- • провести офтальмоскопическую оценку состояния глазного дна;
- • провести флюоресцентную ангиографию, ангиографию с индоцианинзелёным;
- • выполнить исследование макулярной зоны при помощи Гейдельбергского ретинального томографа (HRT II) или оптическую когерентную томографию;
- • выполнить документирование состояния макулы (цветное стереофотографирование глазного дна);
- • провести электрофизиологические исследования (мультифокальная ЭРГ, ритмическая ЭРГ, ганцфельд-ЭРГ, паттерн-ЭРГ).
DDS
Дифференциальная диагностика «сухой формы» ВМД проводится с дегенерацией при высокой осложнённой миопии и периферически расположенными друзами[9].
Дифференциальная диагностика «влажной формы» ВМД проводится с осложнённой высокой миопией; с травматическим разрывом сетчатки; с ангиоидными полосами; с синдромом гистоплазмоза глаз, с друзами ДЗН; с воспалительной хориоретинальной патологией; рубцовыми очагами после лазеркоагуляции; опухолями хориоидеи.
Принципы лечения ВМД [10]
• Лазерная хирургия. Суть — разрушение субретинальной неоваскулярной мембраны интенсивными сливными коагулятами при помощи аргонового лазера.
Если очаг поражения располагается экстрафовеально, то длина волны находится в зелёной части спектра, а если очаг поражения находится юкстафовеально — криптоновой красной зоне.
Цель –уменьшить риск дальнейшего снижения остроты зрения пациента. Недостаток методики — осложнения в виде кровоизлияний.
• Лазеркоагуляция вокруг фовеа выполняется с применением низкоэнергетического воздействия по типу «решётки» для мягких друз [11].
• Фотодинамическая терапия (ФДТ). Для данной процедуры применяется вертепорфин — фотосенситивное вещество с пиком абсорбции световой энергии между 680 и 695 нм. Препарат быстро достигает до очага поражения и селективно захватывается эндотелием новообразованных сосудов.
Для облучения очага неоваскуляризации используется диодный лазер длиной волны 689 нм. Лазерная энергия беспрепятственно проходит через кровь, меланин, фиброзную ткань и избирательно действует на ткань-мишень, не повреждая окружающие ткани.
Вертепорфин генерирует свободные радикалы, приводит к тромбозу и облитерации сосудов субретинальной неоваскуляризации.
• Фотодинамическая терапия с интравитреальным введением кортикостероидов (триамцинолонаацетонида). Данная методика уменьшает транссудативную отслойку ПЭС, а также стабилизирует остроту зрения.
• Транспупиллярная термотерапия (ТТТ) [12]. Применятся для лечения меланом хориоидеи. ТТТ — это лазеркоагуляция. При помощи диодного лазера через зрачок энергия волн инфракрасной части спектра (810 нм) доставляется к ткани-мишени.
Тепловое излучение воспринимается в основном меланином ПЭС и хориоидеи. Процедура рекомендуется пациентам без положительного эффекта ФДТ. Методика относительно дешевая и проста в применении.
Существенным недостатком является высокий процент осложнений вследствие передозировки лазерной энергии.
• Хирургическое лечение включает удаление субретинальных неоваскулярных мембран и массивных субретинальных кровоизлияний.
• Пересадка клеток пигментного эпителия. Экспериментальные исследования по пересадке этих клеток продолжаются до сих пор.
• Транслокация макулы. Суть – сместить расположенный над хориоидальной неоваскулярной мембраной нейроэпителий фовеальной зоны сетчатки так, чтобы в новом положении под ним находились неизменённый ПЭС и хориокапиллярный слой. Результат — стабилизация и улучшения остроты зрения.
• Радиационная терапия. Проведено множество успешных экспериментальных исследований. Однако данная терапия не получила широкого клинического распространения.
Медикаментозная терапия
Принципы медикаментозного лечения базируются на изучении факторов этиопатогенеза. При «сухой форме» ВМД терапия направлена на профилактику формирования друз и отложений липофусцина [13], при экссудативной — призвана препятствовать патологическому ангиогенезу.
Для профилактики и лечения неэкссудативных форм рекомендуются курсы антиоксидантной терапии. Среди более изученных антиоксидантов — витамины С, Е, бетакаротен, флавоноиды, полифенолы и др. Антиоксиданты снижают проницаемость капилляров, укрепляют сосудистую стенку и стабилизируют клеточные мембраны.
В качестве подобного витаминно-минерального комплекса выступают препараты черники. Это комплекс из растительного сырья, содержащий большую концентрацию биофлавоноидов и антоцианозидов.
Российские офтальмологи в своей практике успешно применяют препарат СТРИКС. СТРИКС – это сбалансированный комплекс стандартизированного экстракта черники и бета–каротина.
Суточная доза препарата для взрослых соответствует 24,72 мг антоцианозидов – количеству, необходимому для комплексной терапии ВМД.
- Антоцианозиды обладают антиоксидантным и противовоспалительным действием, снижают сосудистый тонус, улучшают реологические свойства крови, участвуют в регуляции биосинтеза коллагена, восстанавливают окисленный родопсин, улучшают трофику сетчатки. СТРИКС назначают по схеме:
- Дети с 7 лет: Месячный курс по 1 таблетке в день.
- Взрослые: Месячный курс по 1 таблетке 2 раза в день.
- Повторные курсы – по рекомендации врача.
Отдельный интерес также представляет СТРИКС Форте, усиленный экстрактом лютеина и витаминно-минеральным комплексом. Лютеин имеет свойство окрашивать макулу в желтый цвет, таким образом создавая естественный фильтр, поглощающий часть коротковолнового синего излучения и защищающий фоторецепторы от повреждения [14] [15].
В состав также дополнительно входят селен (антиоксидант, замедляющий процесс склерозирования глазных артерий), цинк (нормализует метаболизм витамина А, обеспечивает синтез родопсина, поддерживает прозрачность хрусталика) и витамин Е (улучшает микроциркуляцию в глазных тканях).
Стрикс Форте может применяться взрослыми и детьми с 14 лет по 1-2 таблетки в день в течение 1-3 месяцев.
Ведение пациентов
• Пациенты с диагнозом ВМД чаще страдают артериальной гипертензией, ожирением, а также атеросклерозом коронарных и сонных артерий, поэтому должны находиться под наблюдением врачей – терапевтов.
• Пациентам с низкой остротой зрения назначаются средства оптической помощи слабовидящим — очки-гиперокуляры, лупы, телескопические очки, телемикроскопы, телелупы, дисплеи для слабовидящих и другие.
Прогноз
При отсутствии адекватного лечения острота зрения у пациентов в 60—65% случаев снижается в срок от 6 мес. до 5 лет.
Поделитесь статьей в социальных сетях
Урок № 65. Про возрастную макулярную дегенерацию – дистрофию сетчатки (продолжение)
Уважаемые слушатели нашего университета! Сегодня мы продолжаем очень важную тему – тему, которая касается многих из вас. 16 пунктов мы рассмотрели, а сегодня продолжение:
17. Гимнастика для глаз и ВМД
Безусловно, рекомендуемые упражнения для глаз будут способствовать улучшению кровообращения тренировке глазных мышц, снятию мышечного спазма.
Эти методики применяются и эффективны для профилактики близорукости, дальнозоркости и косоглазия, но дистрофия сетчатки отличается от этих заболеваний совершенно иной природой, и, к сожалению, гимнастика не способна спасти зрение у пациентов с ВМД.
В то же время, зрительная гимнастика может быть полезна таким пациентам, так как многие из описанных практик в целом способствуют повышению умственных способностей, душевной гармонии и продлению жизни.
18. Современные методы лечения ВМД
К сожалению, мировая современная медицина не может предложить действенный метод, позволяющий полностью излечиться от возрастной макулярной дегенерацией и восстановить зрение.
Поэтому так важна ранняя диагностика и контроль этого заболевания.
Для лечения больных с ВМД применяются:
- диета;
- медикаментозное лечение (витамины, минералы, антиоксиданты, пептидные биорегуляторы, препараты для снижения уровня холестерина и препятствующие «сгущению» крови);
- лазерная терапия (лазерная коагуляция, фотодинамическая терапия или транспупиллярная термотерапия);
- хирургическое лечение (интравитреальное введение ингибиторов ангиогенеза, удаление новообразованных мембран или транслокация макулы).
19. Эффективные методы лечения
Самое эффективное лечение для вас сможет подобрать только врач-специалист, определив форму и стадию заболевания, и с учетом индивидуальных противопоказаний и возможных сопутствующих болезней (таких как сахарный диабет, атеросклероз или гипертония). Самолечение категорически противопоказано.
20. Диета при ВМД
Диета — важный и обязательный аспект для профилактики ранних стадий ВМД. Необходимо исключить из рациона продукты с повышенным содержанием холестерина. Наполнить ежедневный рацион витаминами, микроэлементами и антиоксидантами.
Для сетчатки необходимы каротиноиды — лютеин и зеaксантин, которые содержатся в яичных желтках, шпинате, брокколи цветном болгарском перце, тыкве, томатах, моркови, бобах, капусте, грейпфруте, киви и т.д.
Антиоксиданты для глаз содержат черника, красная смородина, косточки красного винограда.
- Витамин А (ретинол) входит в состав зрительного пигмента, он содержится в яйцах, молоке, печени морских рыб.
- Витамины группы В поддерживают нервную и иммунную системы, здоровый рост и размножение клеток в организме.
- Их источником являются дрожжи, творог, сыр, молоко, пророщенны зерна, бобовые.
Витамин С оказывает общеукрепляющее действие на организм в целом и важен для профилактики ВМД. Им богаты белокочанная капуста, киви, красная смородина, зеленый горошек цитрусовые, шпинат и т.д.
Витамин Е усиливает действие антиоксидантов улучшает кровообращение в области глаз. Его источником являются растительные масла, орехи, шпинат.
Диета рекомендует разнообразное и сбалансированное питание. Питаться нужно часто и дробно 5-6 раз в день.
21. Лютеин и зеаксантин
Каротиноиды (лютеин и зеакcантин) образуют в макуле защитный желтый пигмент. Не случайно макулу называют «желтым пятном». Пигмент, как естественные солнцезащитные очки, оберегает сетчатку от разрушительного действия интенсивного света эти вещества не воспроизводятся организмом, поэтому должны содержаться в рационе пациента.
Читайте также: Капли для блеска глаз
22. Витаминные комплексы для профилактики ВМД
На нашем рынке представлено большое количество витаминно-минеральных комплексов для глаз. Лютеин содержат «Окувайт Лютеин форте», «Лютеин форте», «Лютеин — комплекс», «Витрум Вижн форте» и другие.
Широко распространены препараты из растительного сырья черники, черной смородины, косточек красного винограда, со держащие биофлавоноиды и антоциaнозиды («Стрикс»,«Антоциaн форте», «Миртилене форте», «Фокус» и некоторые другие). Все добавки различны по составу и, необходимо добавить, что по большинству не проводилось длительных клинических исследований.
Основное предназначение этих добавок увеличение содержания желтого пигмента в макуле. Но, по имеющимся данным в с ной литературе данным, не все лютеин-содержащие ко приводят к желаемому эффекту.
Среди прочих, можно выделить комплекс Окувайт лютеин форте, рекомендованный экспертным советом по Возрастной макулярной дегенерации. Благодаря не имеющей аналогов базе клинических исследований, Окувайт не только признан экспертным советом, но и я является самым назначаемым офтальмологами мультивитаминн комплексом для глаз.
- 23. Прием витаминно-минеральных комплексов
- Так как современные методы не позволяют полностью излечить ВМД и восстановить утраченное зрение, они направлены на профилактику заболевания, под существующей остроты зрения и замедление прогрессирования болезни.
- Ввиду того, что возрастная макулярная дегенерация является хроническим заболеванием, лечение должно быть постоянным!
- Экспертный Совет по ВМД рекомендует прием «Окувайт лютеин форте» два раза в год курсами по 4 месяца непрерывно.
- 24. Противопоказания для приема витаминных комплексов в лечении ВМД
Также, как при приеме любых медикаментозных средств, есть вероятность аллергических реакций, желудочных расстройств и т.п. при индивидуальной непереносимости активного или вспомогательных веществ.
У курильщиков, принимающих бета-каротин, существует научно доказанный риск развития рака легких. Бета-каротин не содержится в «Окувайт Лютеин форте».
- 25. Глазные капли и ВМД
- Все существующие глазные капли могут работать только на поверхности глаза и не способны достичь сетчатки, потому что не являются медикаментозными средствами для лечения ВМД.
- 26. Комплексная терапия на дому и в стационаре
- Конечно, наиболее эффективна комплексная лекарственная терапия: последовательный прием пациентом таблетированного комплекса в домашних условиях, и введение препарата местно, «под глаз», а также в виде инъекций.
- Медикаментозную терапию рекомендуют в терапевтическим лечением (магнито- или лазеротерапией.
- Период и продолжительность лечения определяет лечащий врач индивидуально в зависимости от клинической картины болезни. Курсы лечения могут назначаться каждые 4-8 месяцев
- 27. Лечение «влажной» формы возрастной макулярной дегенерации
- При «влажной» форме дистрофии сетчатки болезнь развивается стремительно и требует совершенно иной терапии. Применяются следующие методы:
- интравитреальное (в полость глаза) введение ингибиторов ангиогенеза;
- фотодинамическая терапия (ФДТ);
- лазерное лечение [лазерная коагуляция и транспyпиллярная термотерапия);
- комбинация вышеуказанных методов
28. Существующие виды лазерной терапии
Для лечения «влажной» формы ВМД применяют современные виды лазерного лечения.
- Фотодинамическая терапия (облучение дистрофического очага с помощью лазера с предварительным внутривенным введением светочувствительного вещества);
- Лазерная коагуляция (лазерное разрушение дистрофического очага). При этом способе «прижигаются» новообразованные сосуды, через стенки которых просачивается кровь. Полное разрушение очага позволяет приостановить ухудшение зрения, но на месте воздействия лазером остается рубец и в зрительном процессе эта область сетчатки больше не участвует;
- Транспyпиллярная термотерапия (тепловое облучение сетчатки и лазером через зрачок). В этом случае используется малая мощность лазера и происходит не «прижигание», а нагревание сетчатки с эффектом усиления кровоснабжения и обменных процессов
29. Оперативное (хирургическое) лечение ВМД
В хирургии глаза применяются несколько методов лечен ВMД. Один из методов – удаление неоваскулярных мембран под сетчаткой. Эта операция позволяет увеличить светочувствительность и уменьшить искажение линий. «Слабое место» этого метода – ое не улучшает остроту зрения (в большинстве случаев она не превышает 0,1, что соответствует верхней строчке таблицы для проверки зрения).
Известен метод транслокации (перенос макулы из центра на неповрежденные участки). Но такая oперация опасна сама по себе, и может привести к серьезным осложнениям и значительному ухудшению зрения.
Экспериментальные научные опыты последних лет в области хирургического лечения ВМД исследуют эффективность пересадки клеток пигментного эпителия сетчатки взамен повреждённого при ВМД.
Но широкого применения на практике этот метод пока не получил.
30. Общие рекомендации при ВМД
При ВМД нет показаний к снижению обычной зрительной нагрузки, можно продолжать читать книги, писать, смотреть телевизор, как прежде.
Если же в результате болезни зрение пациента ухудшилось, обычная зрительная работа может вызывать переутомление глаз. В результате могут возникать некомфортные ощущения в области глаз, головные боли. В этом случае пациенту потребуется отдых и менее продолжительная зрительная нагрузка.
Если пациент курит, в первую очередь ему необходимо отказаться от вредной привычки (курение является доказанным фактором риска развития ВМД).
Важный аспект – соблюдение сбалансированной диеты.
Пациентам показано не переутомляться, больше времен проводить на свежем воздухе, заниматься гимнастикой, плаванием, йогой. Все, что будет полезно для организма в целом, благоприятно повлияет на орган зрения в частности.
- 31. Компьютер и ВМД
- В настоящее время не существует научных данных, доказывающих влияние работы за компьютером на возникновение и развитие макулярной дегенерации.
- 32. Вождение автомобиля и ВМД
Может ли пациент с ВМД водить автомобиль? По этому вопросу пациенту необходимо проконсультироваться с лечащим врачом-офтальмологом. Насколько повреждена сетчатка и снижены зрительные функции, как это повлияет на адекватное восприятие дорожной ситуации – все это возможно оценить после проведения офтальмологического исследования.
33. Вероятность одновременного развития глаукомы и ВМД
Да, к несчастью, возможно развитие у пациента обоих заболеваний сразу и даже на одном глазу. Эта особенно тяжелая ситуация, так как одновременно страдает и центральное, и периферическое зрение. Скорее всего, преобладать будет та болезнь, которая быстрее прогрессирует или развилась первой.
34. Лечение ВМД при глаукоме.
Для лечения этих заболеваний применяются различные методы, и курсы терапии могут проходить параллельно, независимо друг от друга. Но прием витаминно-минеральных комплексов для глаз входит в комплекс лечения и ВМД, и глаукомы.
35. ВМД и катаракта.
Оперировать катаракту стоит, даже если сопутствующим заболеванием является ВМД. Нельзя допускать развитие катаракты, которое ведет к серьезному ухудшению зрительных функций. Удаление катаракты приведет к восстановлению зрения до той степени, которая была до ее развития.
Важно также то, что при катаракте хрусталик становится непрозрачным, а некоторые виды лечения ВМД возможны лишь при прозрачных средах глаза.
36. Особенности ведения пациентов с ВМД после удаления катаракты.
Пациентам с ВМД рекомендуется во время операции по удалению катаракты имплантировать искусственный хрусталик со специальным светофильтром для защиты от УФ-излучения, что максимально соответствует параметрам естественного хрусталика.
В дооперационные период в течении 3-4 месяцев, а также в столько же продолжительный период после проведения операции по удалению катаракты, пациентам показан прием комплексов с содержанием лютеина и зеаксантина. Например, «Окувайн Лютеин форте».
37. Сахарный диабет и ВМД.
- Сахарный диабет является одним из факторов риска возникновения и развития ВМД.
- Это заболевание способно вызвать серьезные поражения сетчатки, приводящие к значительному ухудшению зрения, и усугубить развитие ВМД.
- Пациентам с сахарным диабетом необходимо выполнять предписания эндокринолога, следить за уровнем сахара крови, а также посещать офтальмолога не реже двух раз в год.
38. Профилактика по снижению риска развития ВМД.
Существует ряд основных мер профилактики дистрофии сетчатки.
Прежде всего – это здоровый образ жизни. Соблюдение диеты и употребление в пищу достаточного количества витаминов и микроэлементов, отказ от курения, избегание стрессовых ситуация, прогулки на свежем воздухе, умеренные физические нагрузки.
Кроме того, необходимо регулярно наблюдаться у офтальмолога. Пациентами в возрасте от 40 до 64 лет каждые 2-4 года необходимо проходить полное офтальмологическое обследование. В возрасте 65 лет и старше – каждые 1-2 года. При наличии нескольких факторов риска ВМД – не реже 2х раз в год. Помните, любую болезнь легче предотвратить, чем лечить»!
Уважаемые слушатели! Мы закончили рассмотрение тем дегенерации или дистрофии сетчатки. А вот комплексное лечение – в нашем центре реабилитации зрения!
- Желаю хорошо и далеко видеть!
- Доктор Дембский!
- До следующих встреч!
Новое в лечении макулодистрофии сетчатки глаза
Диагноз «макулодистрофия» еще 5 лет назад звучал как окончательный приговор. Возможности сохранить или вернуть зрение не было.
С тех пор многое изменилось. Благодаря разработанной лабораторией профессора Ковалёва методике регенеративной терапии, на счету клиники «УникаМед» уже десятки людей, которые улучшили и даже вернули 100% зрение.
И не просто улучшили. При соблюдении медицинских рекомендаций, наши пациенты сохраняют его годами.
Метод регенеративной терапии разрешен к применению и имеет официальный патент.
Медицина предлагает несколько методик борьбы с дистрофией макулы глаза. Эта статья-обзор познакомит вас с эффективностью каждого известного метода и предоставит объективный прогноз на сохранение и улучшении зрения при его использовании.
Лечение сухой формы ВМД антиоксидантами и цинком
Классическая медицина рекомендует лечить сухую форму ВМД с помощью антиоксидантов, витаминов, цинка, иммуномодуляторов и пептидов – таких, как Ретиналамин (Retinalamin). Их назначают внушительными дозировками в виде таблеток, капель и инъекций.
Эти препараты направлены на стимуляцию фоторецепторов, на улучшение их питания и временно действительно улучшают зрение.
Однако макулодистрофия – это необратимый, ежедневный процесс потери пигментного эпителия. Вместе с пигментным эпителием погибают и фоторецепторы, клетки зрения.
Ни витамины, ни антиоксиданты, ни пептиды не останавливают процесс разрушения пигментного эпителия и тем более — не восстанавливают его. От стимуляции ослабленный орган только сильнее изнашивается, и даже на фоне временного улучшения вы продолжаете терять зрение. Медицинская статистика такова, что ни одному человеку этими средствами не удалось сохранить зрение.
«Диагноз – сухая форма макулодистрофии сетчатки. Каждый год прохожу курс в стационаре, постоянно капли, таблетки для улучшения мозгового кровообращения. Есть ли данные об эффективности лечения ретиналамином? Как определить, помогает ли? Делаю уколы ретиналамином раз в год (пб), улучшения нет, зрение постепенно ухудшается».
Читайте также: Может ли линза выпасть из глаза
При всей своей безопасности, такое лекарственное лечение имеет одну очень большую опасность. Необоснованная надежда на улучшение является основной причиной потери драгоценного времени и позднего обращения пациентов за действительно эффективным лечением.
Лечение влажной формы ВМД
Лазерная хирургия
Лечение лазером успешно применяется при отслоении сетчатки, катаракте и глаукоме. Однако в случае хронического прогрессирующего заболевания его возможности несколько ограничены. При лечении макулодистрофии глаз с помощью лазера, задача врача – «перекрыть» кровеносные сосуды, которые прорастают под сетчатку и отслаивают ее.
Лазер действительно делает вредоносные сосуды непроходимыми и временно приостанавливает дальнейшую потерю зрения. Временно – потому что операция никак не уменьшает риск возникновения новых сосудов, поэтому лечение часто проводят повторно.
В ходе выполнения процедуры лазерный луч частично разрушает здоровые области сетчатки и, как следствие, ухудшает зрение. Кроме того, лазерное лечение можно использовать только для сосудов за пределами макулы. Поэтому лишь небольшой процент пациентов с влажной формой возрастной макулодистрофии имеют показания для лазерного лечения.
Основной минус применения лазера – то, что терапия направлена на устранение последствий ВМД, но никак не влияет на причины ее возникновения. Достичь улучшения зрительной функции или хотя бы стабилизации зрения только благодаря лазерной хирургии невозможно. Лазер лишь ненадолго затормозит прогрессирование заболевания.
Фотодинамическая терапия
Фотодинамическая терапия – относительно новый метод лечения макулярной дистрофии сетчатки глаза, основанный на фотохимическом воздействии на новообразованные сосуды.
Пациенту внутривенно вводится особое лекарство – фотосенсибилизатор, после чего патологические сосуды глазного дна облучаются слабым лазерным излучением. Так называемый «холодный лазер» не вызывает ожог сетчатки. На лазерное воздействие реагируют только наполненные фотосенсибилизатором сосуды.
В результате фотохимического разложения, лекарство высвобождает атомарный кислород и закупоривает сосуды. Ненужная жидкость перестает поступать в область макулы и сдвигать ее.
По сравнению с лазерной хирургией, ФДТ оказывает более щадящее действие на сетчатку: метод прицельно воздействует исключительно на сосуды. Появление рубцов и атрофия оболочек глазного дна исключены.
Склеивая сосуды, фотодинамическая терапия замедляет темпы потери зрения. Однако как и предыдущей метод, она не предотвращает появление новых сосудов, не может восстановить зрение или приостановить его потерю. Результаты лечения носят временный характер.
Внутриглазные инъекции
Это самый распространенный метод лечения влажной макулодистрофии. Существует несколько препаратов для внутриглазного введения, самый распространенный из которых – «Луцентис». Он снимает отек с сетчатки и предотвращает рост патологических кровеносных сосудов. Действительно предотвращает.
Однако мало кто из врачей доводит до своих пациентов информацию международного конгресса офтальмологов, который по результатам клинических наблюдений принял следующий порядок работы с препаратом: если три последовательные инъекции «Луцентис» не оказывают эффекта (а он действуют не на всех пациентов), препарат отменяют.
Четвертая и любая последующее инъекции «Луцентис» даже у пациентов с положительной реакцией на препарат признаны неэффективными.
«Вне сомнения, «Луцентис» — революционный препарат, и у многих пациентов он действительно улучшает состояние сетчатки. К сожалению, это лекарство используют для необоснованных спекуляций, и некоторые офтальмологи проводят несколько курсов лечения «Луцентисом». К сожалению, после 3 инъекции «Луцентис» признаются неэффективными.
Внушая необоснованную надежду на улучшение, использование такой моно схемы лечения дегенерации макулы и заднего полюса лишает пациента шанса обратить свое внимание на другие эффективные средства для сохранения и восстановления зрения».
Регенеративная терапия
Наибольший эффект лечения дистрофии макулы сетчатки глаза показывает метод регенеративной терапии.
Свои исследования в области тканевых технологий ведут клиники Израиля, Германии и Вьетнама, в Киеве и Минске врачи идут по схожему пути, но результативной методики пока не предложили.
В России лечение макулодистрофии методом регенеративной терапии запатентовано группой профессора Ковалёва и проводится в клинике «УникаМед».
«Регенеративная терапия – персонифицированное лечение макулярной дегенерации сетчатки. Это означает, что лекарство создается каждый раз индивидуально, под вашу проблему.
После забора костного мозга из него выделяется особая группа стволовых клеток, концентрируется и хирургическим методом вводится в проблемные области глаза. Вся процедура занимает один день, выписка происходит вечером, в день операции.
Собственные стволовые клетки запускают процессы восстановления пигментного эпителия, зрительных клеток и общего оздоровления тканей. В ходе нормализации процессов внутри глаза, патологические сосуды запустевают, их рост прекращается.
Такого выраженного и системного эффекта не дает ни один современный метод лечения макулодистрофии. Даже у пациентов на стадии слепоты и возрастных пациентов старше 70 лет нам удается восстанавливать зрение с абсолютного нуля до десятков процентов».
При всей эффективности метода, от наших пациентов вы не услышите истории «как я вылечил макулодистрофию» или «как я избавился от макулодистрофии».
Нужно четко осознавать, что дистрофия макулы – это серьезное, неуклонно прогрессирующее заболевание. Никто не знает причин его возникновения и не может на них воздействовать.
Поэтому никому не известно, как вылечить макулодистрофию сетчатки глаза навсегда.
По этой причине, чтобы поддерживать достигнутый результат, процедуру необходимо регулярно повторять – примерно один раз в год. Нарушение схемы лечения приводит к закономерному снижению зрения.
Цена процедуры определяется индивидуально исходя из особенностей конкретного заболевания.
Не обязательно приезжать в клинику на первую консультацию. Присылайте результаты ваших обследований и анализов на e-mail [email protected]. Медицинский консилиум примет решение о перспективах лечения и в случае положительного решения мы пригласим вас на прием.
Низкоинтенсивная лазерная терапия
Под ЛАЗЕРНОЙ ТЕРАПИЕЙ понимают область медицины, использующую лазерное излучение для воздействия неповреждающего характера на фотофизические и фотохимические процессы, происходящие в живом организме.
Уникальные свойства лазерного излучения открыли широкие возможности его применения в различных областях медицины. Одной из таких областей является терапия. Лазерную терапию применяют в офтальмологии, пульмонологии, гинекологии, урологии, кардиологии, гастроэнтерологии, дерматологии и других областях медицины.
В процессе освоения клинического применения низкоинтенсивного лазерного излучения (НИЛИ) было отмечено его биостимулирующее действие при лечении длительно незаживающих ран, язв, некоторых кожных заболеваний, ускорение регенерации костей при переломах и др. Это дало развитие новому направлению лазерной медицины – лазерной низкоинтенсивной терапии (НИЛТ).
Современные лекарства стали не только более эффективными, но и более агрессивными. Даже в странах с развитой фарминдустрией проблема безопасности лекарственных средств выходит на одно из первых мест.
По статистике смертность от побочных реакций на лекарства стоит в мире на 5 месте после сердечнососудистых, онкологических, бронхолегочных заболеваний и травматизма. Побочные эффекты от лекарств — четвёртая причина заболеваемости по всему миру.
Также проявляется привыкание к лекарствам и аллергические реакции.
Методы лечения лазерной терапии способны снизить потребность, а иногда и полностью заменить медикаментозную терапию.
Многолетний опыт использования НИЛТ в медицинской практике свидетельствует о том, что она обладает существенными преимуществами перед общепринятым медикаментозным лечением, такими как:
- отсутствие аллергических и токсических реакций;
- расширение возможностей амбулаторной реабилитации и профилактики;
- простота, безопасность и высокая мобильность технологий;
- экологическая чистота и стерильность лазерного света;
- снижение заболеваемости с минимальными затратами на профилактические мероприятия.
Поэтому данное направление является перспективным, следует развивать методы лечения с помощью лазерной терапии.
К группе низкоинтенсивных принято относить установки, создающие на облучаемом объекте спектральный световой поток, не превышающий величины естественной солнечной радиации, то есть не приводящие к необратимым изменениям в биологических тканях.
На начальном этапе развития НИЛТ лидирующее положение по применению занимал He-Ne-лазер. На сегодняшний день уже широкое распространение получили полупроводниковые лазеры, свето- и лазерные диоды, так как они обеспечивают необходимую эффективность лечения, а также установки на основе полупроводниковых структур малогабаритны, мобильны, обладают относительно низкой стоимостью.
В лазерной терапии используют световые потоки низкой интенсивности — не более 100 мВт/см2.
Низкоинтенсивное излучение оказывает заметное терапевтическое действие:
- восстанавливает эластичность клеточных мембран, нормализует лимфо- и гемомикроциркуляцию;
- повышает энергетический обмен;
- оказывает противовоспалительное, анальгезирующее, антиаллергическое действие;
- стимулирует восстановительные процессы;
- нормализует общий иммунитет;
- повышает резистентность организма.
Действие НИЛИ
Несмотря на значительное количество исследований по изучению терапевтического влияния лазерного излучения на организм человека, чёткого объяснения его механизмов на сегодня нет. Выделяют несколько гипотиз, описывающих типы действия, оказываемого низкоинтенсивным лазерным излучением на биоткань.
а) Электромагнитное
Известно, что в организации живой природы определяющую роль играют электромагнитные силы. Например, все процессы, происходящие в живой клетке: химические реакции, ионный обмен, протонный перенос в митохондриях и другие – и есть на самом деле проявления электромагнитных сил.
Не являются исключением и физиология на уровне организма. Сокращение сердечной мышцы, кровоток, пищеварение, передача нервных импульсов и другое – всё это электромагнитные взаимодействия.
Процессы, развивающиеся при поглощении энергии НИЛИ, имеют также электромагнитную природу – происходит трансформация энергии электромагнитного поля в биологические реакции на всех уровнях организации живого организма, регулирование которых, в свою очередь, осуществляется уже очень многими путями – в этом кроется причина необычайной многогранности эффектов, проявляющихся в результате такого воздействия.
б) Информационное действие
Читайте также: Хило-Комод — аналоги и заменители последнего поколения
Существует информационный тип взаимодействия живого организма с внешней средой, в ходе которого происходит процесс синхронизации внутренних ритмов живого организма с ритмами внешней среды. Электромагнитные поля являются энергетическими носителями информации, поэтому необходимо рассматривать именно информационную часть этих полей при взаимодействии с живым веществом.
в) Фотобиологическое действие
В классической фотобиологии, рассматривающей специфическое действие света – фотохимические реакции, фотосинтез и др.
, изучаются процессы взаимодействия пары акцептор-фотон, обеспечивающей фотобиологический эффект, заключающийся в фотофизическом и фотохимическом действии, оказываемом лазерным излучением. Эта классическая теория носит название теории фототермолиза.
Для каждого фотоиндуцированного процесса необходимо найти свой акцептор (поглотитель, хромофор) фотонов света с заданной энергией или, иначе, излучение с определенной длиной волны. При этом важны два фактора:
- общее количество поглощаемой энергии, точное число квантов света, поглощаемых в единицу времени (оптическая плотность энергии); это характеризует возможное число реакций, совершаемых в единицу времени (скорость фотопроцесса);
- величина энергии поглощаемого кванта света (длина волны, цвет), определяющая энергетику самой фотореакции (устанавливает, какая реакция возможна).
Терапевтический эффект
Наличие терапевтического эффекта и степени его выраженности зависит от:
- правильного подбора параметров излучения;
- правильного подбора режима работы лазера;
- правильного подбора места приложения воздействия.
Сегодня для многих заболеваний установлены чёткие параметры, касающиеся проведения лазерных процедур, которые способны дать максимальный лечебный эффект. Они называются «терапевтическим коридором».
- Механизм активации под действием НИЛИ
- Схему взаимодействия НИЛИ с биотканью можно представить следующим образом:
- 1) воздействие НИЛИ на биоткань;
- 2) физические процессы, которые при этом присутствуют:
- отражение;
- рассеяние;
- поглощение света.
- 3) инициация внешнего фотоэффекта, внутреннего фотоэффетка, электролитической диссоциации ионов;
- 4) возникновение фотопроводимости, фото ЭДС, фотодиэлектричекий эффект;
- 5) активация физико-химических процессов:
- образование электронных возбужденных состояний;
- изменение энергетической активности клеточных мембран;
- образование продуктов фотолиза;
- изменение pH среды.
6) возникновение биологической реакции:
- активация аппарата клетки, окислительно-восстановительных процессов;
- снижение длительности фаз воспаления;
- уменьшение отёков и напряжения тканей;
- повышение поглощения кислорода;
- повышение скорости кровтока;
- активация транспортировки веществ через сосудистые стенки;
- рост активности клеток.
7) вызов фотобиологического эффекта.
Биологические эффекты делятся на три категории:
- первичные: характеризуют непосредственные изменения в тканях;
- вторичные: комплекс адаптационных и компенсационных реакций, возникающих в результате первичных эффектов в тканях, органах и живом организме в целом и направленных на его восстановление, сосудистые реакции, стимуляцию биопроцессов или их угнетение;
- эффекты последствия: возможные образования токсичных продуктов тканевого обмена.
- Основные параметры лазерных терапевтических процедур
- I. Длина волны
- Фотофизическое и фотохимическое действие может оказываться излучением с длиной волны, которая поглощается данной биотканью.
- Фотофизическое действие обуславливается нагреванием объекта до различной степени и распространением света в биоткани.
Фотохимическое действие связано с перемещением электрона на различных орбитах в атомах поглощающего свет вещества, его потерей или наоборот присоединением. На молекулярном уровне это выражается в виде фотоионизации вещества, его фотоокислении или фотовосстановлении; фотодиссоциации молекул, их перестройке-фотоизомеризации, либо в непосредственном разрушении вещества-фотолизе.
В различных спектральных диапазонах излучение обладает специфическим действием на объекты.
УФ излучение преимущественно поглощается молекулами нуклеиновых кислот, белков и липидов. Наиболее сильно оно воздействует на азотистые основания нуклеиновых кислот, поэтому они в большей степени подвергаются фотохимическим превращениям, нередко приводящим к мутации и гибели клеток.
- Свет видимой области преимущественно поглощается хромофорными группами в белковых молекулах и отчасти кислородом.
- В ближней ИК области поглощается молекулами белка и кислорода, в дальней ИК — воды, углекислоты и кислородом.
- Излучение видимой области, особенно красного диапазона, а также излучение ИК диапазона имеют меньше всего негативных последствий воздействия на организм, поэтому именно лазерные источники с этими длинами волн используются в лазерной терапии.
- Видимое излучение
Излучение данной области спектра обладает большей энергией, чем кванты ИК излучения. Наряду с тепловым эффектом видимое излучение способно влиять на биохимические процессы, вызывая фотохимический эффект.
Такое излучение приводит атомы в возбужденное состояние, повышая способность веществ вступать в химические реакции.
Красный свет: активизирует регенерацию поврежденных тканей, улучшает функциональное состояние мышечной ткани, активно воздействует на психоэмоциональный статус человека. Применяют для лечения:
- лечения бронхо-легочной системы;
- патологий сетчатки глаза;
- косоглазия;
- близорукости и др.
- Зеленый свет: оказывает регулирующее и нормализующее действие, уравновешивает процессы возбуждения и торможения, замедляет течение химических реакций.
- Зеленый свет оказывает неоднозначное влияние на свёртывающую систему крови: свёртываемость понижается при процедурах, длящихся 10-15 минут и повышается при увеличении времени облучения 20-30 минут.
- Применяют для лечения:
- сердечнососудистых заболеваний;
- глаукомы;
- при болезнях сетчатки и зрительного нерва;
- близорукости;
- для снятия спазма мускулатуры;
- при лечении нервной системы.
Синий свет: затормаживает нервно-психическую деятельность, снижает возбудимость различных нервных окончаний, обладает обезболивающим действием.
Применяют для лечения:
- гипертонической болезни;
- заболевания уха, горла, носа;
- гепатите;
- при заболеваниях роговицы и начинающейся катаракте.
Излучение ИК области спектра
В терапии применяют коротковолновое ИК излучение с длинами волн 0.76-1.5 мкм. Излучение таких длин волн слабо поглощается поверхностными слоями кожи и проникает в тело человека наиболее глубоко. Около 30% такого ИК излучения способно достичь подкожного жирового слоя и более глубоко расположенных тканей.
Длинноволновое ИК излучение более активно поглощается разными слоями кожи и проникает вглубь хуже.
Кванты ИК излучения вызывают преимущественно тепловой эффект. Под действие тепла ускоряются биофизические процессы, повышается обмен веществ, снижается болевая чувствительность, а также оказывается противовоспалительное действие.
Применяют для лечения:
- негнойные воспалительные заболевания внутренних органов в подострой и хронической фазах;
- обморожения;
- заболевания периферической нервной системы;
- заболевания и травмы суставов и мышечно-связочного аппарата;
- длительно незаживающие раны и язвы.
Глубина проникновения излучения по спектральному диапазону
II. Время процедуры
При исследованиях выявлен следующий факт: в начале при воздействии лазерного излучения осуществляется запуск и наращивание интенсивности терапевтических процессов (фаза адаптации), затем замедление терапевтического эффекта (фаза снижения физиологических реакций), а затем могут наступить деструктивные процессы (фаза угнетения физиологических реакций). Например, цепочка реакций при облучении ИК-излучением: чувство тепла – жжение — ожог. Именно поэтому важен момент продолжительности процедуры. Данная характеристика определяется экспериментально, может варьироваться от десятка секунд до десятка минут.
Для пользователя подобными лазерными приборами создаются специальные таблицы с рассчитанными в них экспозициями, а также схемами, указаниями точки приложения.
III. Режим воздействия
Выделяют непрерывный и модулированный режимы воздействия. Часто модулированный режим воздействия на организм нередко оказывается эффективнее непрерывного, особенно при совпадении частот модуляции с биоритмами процессов в тканях органов.
Методики воздействия
Различают воздействие:
- локальное (точечное);
- зонное.
Способы доставки излучения при лазерной терапии:
- Чрескожное воздействие лазерного излучения: доставка лазерного излучения осуществляется через кожу к соответствующей области;
- Подведение лазерного излучения к патологическому очагу через эндоскопическую аппаратуру;
- Воздействие лазерного излучения на точки акупунктуры: особый раздел терапии – лазерная рефлексотерапия;
- Внутривенное лазерное облучение крови (ВЛОК) – с помощью световода, вводимого в вену;
- Воздействие на глаза.
Эффективность лазерной терапии в первую очередь зависит от выбора методов воздействия и (или) их сочетания, а также от того, насколько технически правильно эти методы реализованы.
Важно понимать, что различные методы лазерной терапии не заменяют, а существенно дополняют друг друга, т. к.
обеспечивают не только включение нескольких механизмов регулирования и поддержания гомеостаза, но и различных путей их реализации.
Методики терапии
- контактная;
- неконтактная.
Лазерное излучение может быть передано на объект как дистантно (неконтактно), так и контактно в случае плотного прилегания излучателя к поверхности.
При чрескожном воздействии излучение по-разному отражается от поверхности кожи человека. Например, при неконтактном воздействии на кожу излучением He-Ne лазера (633 нм) примерно 50% отражается в пространство от её поверхности (прямое отражение) и 20-30% отражается различными слоями (непрямое) (рис. 1 (3)).
Рисунок 1 — Контактная (1), контактно-зеркальная (2) и дистантная (3) методики лазерной терапии
При контактном же воздействии глубина проникновения света увеличивается в 10 раз (для 633 нм) (рис.1 (1)).
Таким образом, при плотном контакте излучателя с кожей лазерное излучение способно в большей мере достичь всех дермальных, додермальных, нервных и сосудистых сплетений и структур, а также мышечных слоёв. При контактной методике в пространство отражается только часть лазерного излучения, идущая из глубины ткани.
В результате такая методика позволяет воздействовать на большее количество подповерхностных и глубоко лежащих структур одновременно, количество излучения энергетически достаточно для их активации.
Уменьшение величины лазерного излучения, отраженного от подповерхностных структур кожи может быть достигнуто также при использовании специальных отражателей или зеркал. Такая методика воздействия называется контактно-зеркальная (рис. 1 (2)).
Ещё более увеличить глубину проникновения излучения можно путём незначительного сдавливания ткани, что приводит к её уплощению и увеличению оптической однородности, уменьшая светорассеяние, вытесняя кровь или жидкость.
Общие противопоказания к светолечению:
- прогрессирующие злокачественные и доброкачественные новообразования;
- болезни крови;
- кровотечения или склонность к ним;
- активная стадия туберкулеза легких;
- инфекционные заболевания в острой и подострой стадиях;
- сердечнососудистая, печёночная и почечная недостаточность.